آنمی و اختلالات خونی شایع
مقدمه
آنمی یا کمخونی یکی از شایعترین اختلالات خونی در سراسر جهان است که نه تنها بهعنوان یک بیماری مستقل مطرح میشود، بلکه میتواند بهعنوان نشانهای از بیماریهای زمینهای دیگر نیز بروز کند. این اختلال در سادهترین تعریف، به کاهش تعداد گلبولهای قرمز خون یا کاهش میزان هموگلوبین موجود در این سلولها اطلاق میشود. هموگلوبین مسئول اصلی انتقال اکسیژن از ریهها به بافتها و دفع دیاکسیدکربن از بدن است و زمانی که میزان آن کاهش پیدا کند، تمامی عملکردهای حیاتی بدن دچار اختلال میشود. بنابراین، کمخونی تنها یک مشکل ساده خونی نیست، بلکه میتواند پیامدهای گستردهای بر روی قلب، مغز، سیستم ایمنی و حتی کیفیت زندگی فرد داشته باشد.
اهمیت شناخت آنمی زمانی برجستهتر میشود که بدانیم این اختلال تقریبا در تمامی گروههای سنی و در هر دو جنس دیده میشود، اما برخی جمعیتها بیشتر در معرض خطر قرار دارند. زنان باردار، کودکان، سالمندان، بیماران مبتلا به بیماریهای مزمن، و افراد با وضعیت تغذیه نامناسب بیش از سایرین دچار این مشکل میشوند. مطالعات اپیدمیولوژیک نشان دادهاند که کمخونی در کشورهای با درآمد پایین و متوسط شایعتر است و اغلب ناشی از کمبود آهن و سوءتغذیه میباشد، در حالیکه در کشورهای توسعهیافته بیشتر به علت بیماریهای مزمن، سرطانها و اختلالات ژنتیکی مشاهده میشود.
آنمی و سایر اختلالات خونی از آن جهت اهمیت دارند که میتوانند باعث بروز علائم غیراختصاصی شوند؛ خستگی مفرط، ضعف، رنگپریدگی، سرگیجه و تنگی نفس از جمله نشانههایی هستند که ممکن است در بیماریهای مختلف دیده شوند. این موضوع موجب میشود که تشخیص افتراقی آنمی دشوار باشد و نیاز به بررسی دقیق آزمایشگاهی و بالینی داشته باشد. از سوی دیگر، برخی انواع کمخونی بهصورت بیعلامت بروز میکنند و تنها در جریان آزمایشهای روتین کشف میشوند، که این خود اهمیت غربالگری و مراقبتهای دورهای را برجسته میکند.
از دیدگاه پاتوفیزیولوژیک، آنمی میتواند حاصل سه مکانیزم اصلی باشد: کاهش تولید گلبولهای قرمز، افزایش تخریب این سلولها، یا از دست دادن خون. هر یک از این مکانیزمها خود میتواند ناشی از علل متعددی باشد. برای مثال، کاهش تولید گلبولهای قرمز ممکن است به دلیل کمبود آهن یا ویتامینها، بیماریهای مغز استخوان یا التهاب مزمن ایجاد شود. افزایش تخریب سلولهای خونی اغلب در بیماریهای همولیتیک یا اختلالات ژنتیکی مانند تالاسمی و کمخونی داسی شکل دیده میشود. در نهایت، خونریزیهای حاد یا مزمن، چه در اثر آسیبها و چه در نتیجه اختلالات گوارشی یا قاعدگی شدید، میتوانند منجر به کاهش حجم خون و بروز کمخونی شوند.
از منظر بالینی، درک درست از ماهیت آنمی و اختلالات خونی اهمیت دوچندانی دارد. این بیماریها نهتنها میتوانند کیفیت زندگی بیمار را تحت تأثیر قرار دهند، بلکه در صورت عدم تشخیص و درمان مناسب، قادرند زمینهساز عوارض جدی مانند نارسایی قلبی، سکته مغزی، عفونتهای مکرر، اختلال رشد در کودکان و حتی مرگ شوند. به همین دلیل، رویکرد پزشکی به آنمی باید جامع باشد و شامل بررسی دقیق علت، شدت و پیامدهای احتمالی باشد.
از سوی دیگر، موضوع کمخونی و اختلالات خونی از جنبه بهداشت عمومی و سیاستهای سلامت نیز حائز اهمیت است. سازمان جهانی بهداشت آنمی را یکی از مشکلات مهم بهداشتی میداند که با اهداف توسعه پایدار (SDG) نیز مرتبط است، زیرا بر کارایی نیروی انسانی، توانایی یادگیری کودکان، و سلامت مادران تأثیر مستقیم دارد. برنامههای ملی مکملیاری آهن، غنیسازی مواد غذایی و غربالگریهای منظم از جمله اقداماتی هستند که در بسیاری از کشورها برای کاهش بار بیماری اجرا میشوند.
در کنار این نگاه کلان، پیشرفتهای چشمگیری نیز در حوزههای تشخیصی و درمانی حاصل شده است. امروزه ابزارهای پیشرفته آزمایشگاهی، از جمله بررسی مولکولی و ژنتیکی، امکان تشخیص دقیقتر را فراهم کردهاند. همچنین درمانهای نوین مانند داروهای هدفمند و فاکتورهای محرک اریتروپوئز توانستهاند مسیر درمان را برای بسیاری از بیماران تغییر دهند. با این حال، همچنان چالشهایی نظیر تشخیص زودهنگام، دسترسی به خدمات درمانی و مدیریت طولانیمدت وجود دارد.
به طور کلی، آنمی و اختلالات خونی مجموعهای پیچیده از بیماریها و علائم هستند که نمیتوان آنها را صرفاً به یک علت یا یک گروه جمعیتی محدود کرد. این مقاله با هدف ارائه یک مرور جامع و علمی، به بررسی ابعاد مختلف آنمی و اختلالات خونی شایع خواهد پرداخت. در ادامه ابتدا به مبانی فیزیولوژی خون پرداخته میشود، سپس انواع مختلف کمخونی، عوامل خطر، روشهای تشخیصی، درمانها و راهکارهای پیشگیری به تفصیل بررسی خواهند شد. همچنین به پیشرفتهای اخیر علمی و چشمانداز آینده در این حوزه اشاره میگردد تا تصویری کامل از این موضوع پیچیده و حیاتی ارائه شود.
فیزیولوژی و هماتولوژی پایه
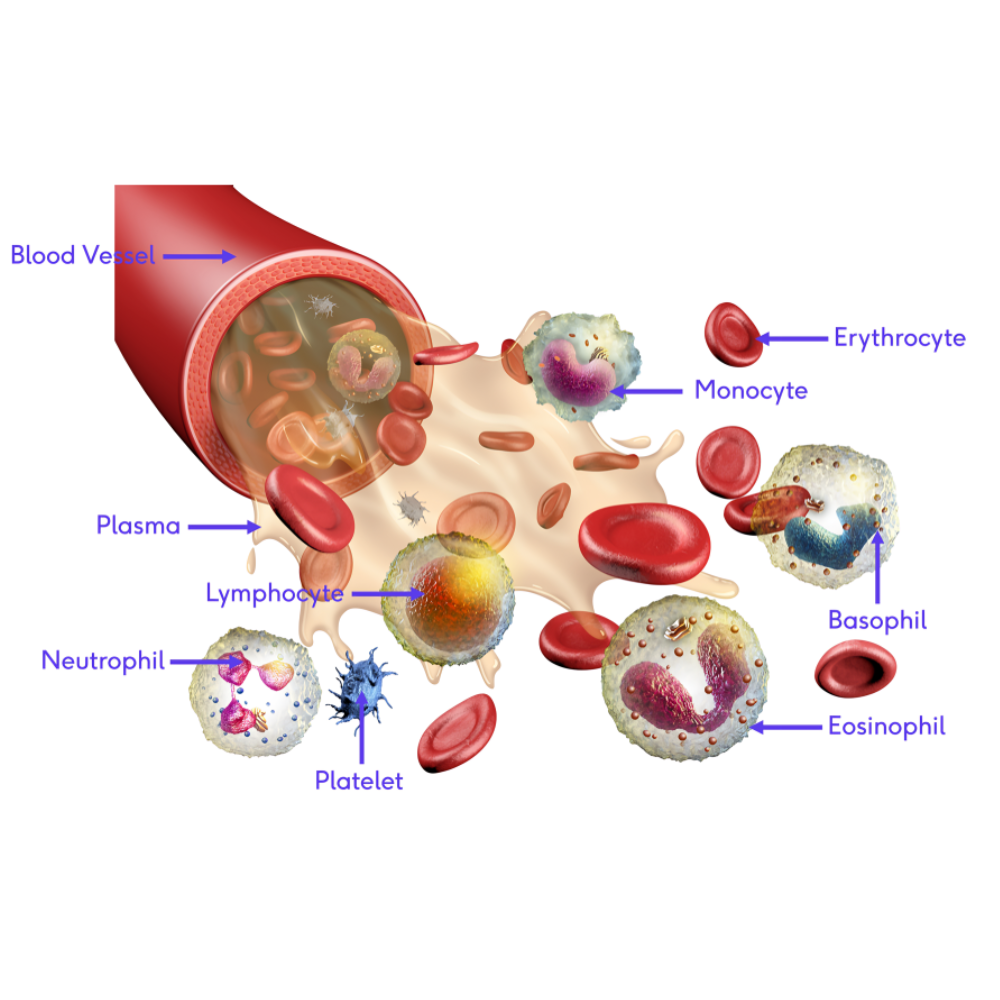
برای درک بهتر آنمی و اختلالات خونی شایع، ابتدا لازم است که با اصول پایهای فیزیولوژی خون و هماتولوژی آشنا شویم. خون بهعنوان یکی از مهمترین بافتهای بدن، نقشی اساسی در حیات سلولی و حفظ تعادل سیستمهای مختلف ایفا میکند. این بافت مایع از اجزای سلولی و بخش مایعی به نام پلاسما تشکیل شده است. هر کدام از این اجزا عملکرد خاصی دارند که در مجموع سبب تأمین اکسیژن و مواد غذایی، دفع مواد زائد، تنظیم ایمنی بدن و حفظ هموستاز میشوند.
گلبولهای قرمز (اریترسیتها) مهمترین سلولهای خونی در بحث کمخونی هستند. این سلولها به شکل دیسکهای دو طرف مقعر طراحی شدهاند تا سطح تماس بیشتری برای تبادل گازها فراهم کنند. فاقد هسته و اندامکهای سلولی هستند تا فضای بیشتری برای پروتئین هموگلوبین داشته باشند. هموگلوبین پروتئینی است که چهار زنجیره پلیپپتیدی دارد و در مرکز هر زنجیره یک گروه «هم» حاوی آهن وجود دارد که توانایی اتصال و انتقال اکسیژن را ممکن میسازد. در شرایط طبیعی، گلبولهای قرمز حدود ۱۲۰ روز در گردش خون عمر میکنند و پس از آن توسط سیستم رتیکولوآندوتلیال، بهویژه در طحال، تجزیه میشوند. اختلال در هر کدام از این مراحل، چه در تولید و چه در تخریب، میتواند منجر به بروز آنمی شود.
تولید گلبولهای قرمز در مغز استخوان انجام میشود و این فرآیند اریتروپوئز نام دارد. این فرایند بهشدت وابسته به هورمونی به نام اریتروپوئیتین است که عمدتاً توسط کلیهها ترشح میشود. زمانی که سطح اکسیژن خون کاهش پیدا میکند، کلیهها با افزایش ترشح اریتروپوئیتین به مغز استخوان سیگنال میدهند تا تولید اریتروسیتها را افزایش دهد. در این میان، مواد مغذی همچون آهن، ویتامین B12 و اسید فولیک نقش حیاتی دارند. آهن برای سنتز هموگلوبین ضروری است، ویتامین B12 و فولات برای تقسیم سلولی و بلوغ هستهای لازم هستند. کمبود هر یک از این عناصر، تولید سلولهای قرمز را مختل میکند و نهایتاً منجر به بروز آنمی میشود.
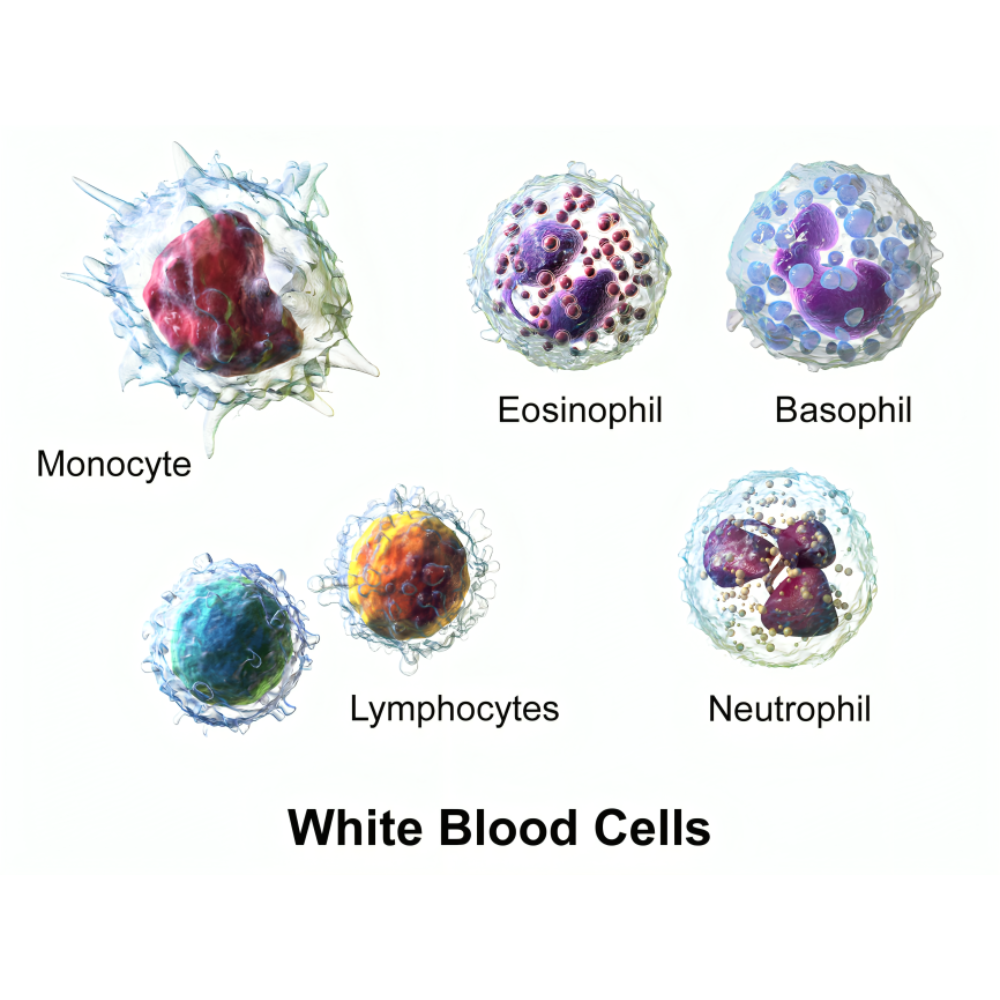
بخش دیگر خون شامل گلبولهای سفید (لکوسیتها) و پلاکتها است. هرچند تمرکز اصلی در کمخونی بر روی گلبولهای قرمز است، اما نباید از نقش سایر سلولها غافل شد. گلبولهای سفید بخش مهمی از سیستم ایمنی را تشکیل میدهند و در دفاع در برابر عفونتها و التهابها نقش دارند. پلاکتها نیز سلولهای کوچکی هستند که از مگاکاریوسیتها در مغز استخوان مشتق میشوند و وظیفه اصلی آنها انعقاد خون و جلوگیری از خونریزی است. اختلال در پلاکتها یا مسیرهای انعقادی میتواند منجر به خونریزیهای مکرر و مزمن شود که در نهایت زمینهساز کمخونیهای شدید خواهد بود.
از نظر هماتولوژی، تعادل بین تولید و تخریب سلولهای خونی تحت عنوان هموستاز شناخته میشود. در حالت طبیعی، مغز استخوان روزانه میلیونها گلبول قرمز جدید تولید میکند تا جایگزین سلولهای فرسوده شود. اگر این تعادل به هر دلیل بههم بخورد، بدن دچار مشکلات جدی خواهد شد. برای مثال، در صورت افزایش تخریب گلبولهای قرمز بدون توانایی مغز استخوان برای جبران آن، کمخونی همولیتیک رخ میدهد. در مقابل، اگر مغز استخوان به علت بیماریهای ژنتیکی یا بدخیمیهای خونی نتواند سلول کافی تولید کند، آنمیهای آپلاستیک یا میلودیسپلاستیک بروز پیدا میکنند.
پلاسما بخش مایع خون است که حدود ۵۵ درصد حجم کل خون را تشکیل میدهد. این بخش حاوی آب، الکترولیتها، پروتئینها، هورمونها و مواد غذایی است. پروتئینهای پلاسما، شامل آلبومین، گلوبولینها و فاکتورهای انعقادی، نقشهای مهمی در حفظ فشار اسمزی، ایمنی و انعقاد خون دارند. تغییرات پاتولوژیک در این پروتئینها یا در میزان آب بدن میتواند به تغییرات هماتولوژیک منجر شود. بهعنوان نمونه، در بیماریهای مزمن کبدی، کاهش سنتز آلبومین و فاکتورهای انعقادی سبب بروز مشکلات جدی خونی و افزایش خطر خونریزی میشود.
یکی از اصول مهم در فیزیولوژی خون، شاخصهای خونی است که در آزمایش هموگرام یا CBC (شمارش کامل خون) اندازهگیری میشود. از جمله این شاخصها میتوان به هموگلوبین (Hb)، هماتوکریت (Hct)، حجم متوسط گلبول قرمز (MCV)، غلظت متوسط هموگلوبین (MCHC) اشاره کرد. این شاخصها نه تنها به تشخیص کمخونی کمک میکنند، بلکه در طبقهبندی نوع آن نیز نقش اساسی دارند. برای مثال، کاهش MCV نشانهای از آنمی میکروسیتیک (مانند فقر آهن) است، در حالی که افزایش آن اغلب در آنمیهای ماکروسیتیک (مانند کمبود B12 یا فولات) مشاهده میشود.
از منظر فیزیولوژیک، اکسیژنرسانی به بافتها مهمترین وظیفه خون و بهویژه گلبولهای قرمز است. زمانی که هموگلوبین کاهش یابد، میزان اکسیژنرسانی به اندامهای حیاتی نظیر مغز و قلب نیز مختل میشود. بدن برای جبران این وضعیت از مکانیسمهای مختلفی بهره میبرد؛ افزایش ضربان قلب، افزایش تعداد تنفس، گشاد شدن عروق و حتی افزایش تولید اریتروپوئیتین. با این حال، اگر آنمی شدید یا طولانیمدت باشد، این مکانیسمهای جبرانی ناکافی خواهند بود و علائم بالینی جدی بروز میکنند.
از دیدگاه تکاملی، وجود انواع مختلف هموگلوبین در دورههای مختلف زندگی انسان نشاندهنده سازگاری بدن با نیازهای متغیر اکسیژنی است. در دوران جنینی، هموگلوبین جنینی (HbF) با تمایل بالاتر به اکسیژن وجود دارد تا انتقال گاز از مادر به جنین به بهترین شکل انجام گیرد. پس از تولد، به تدریج HbF جای خود را به هموگلوبین بالغ (HbA) میدهد. اختلال در این فرآیند میتواند باعث بروز مشکلاتی نظیر تالاسمی شود.
به طور خلاصه، فیزیولوژی و هماتولوژی پایه، اساس درک تمام اختلالات خونی و به ویژه آنمی است. هر گونه تغییر در چرخه تولید، عملکرد یا تخریب سلولهای خونی میتواند پیامدهای گستردهای به دنبال داشته باشد. شناخت دقیق این مبانی به پزشکان کمک میکند تا بتوانند تشخیص صحیح، درمان مؤثر و پیشگیری بهموقع را انجام دهند. این دانش همچنین در توسعه روشهای نوین تشخیصی و درمانی نقش کلیدی دارد و مسیر تحقیقات آینده را روشنتر میسازد.
طبقهبندی و تعریف آنمی
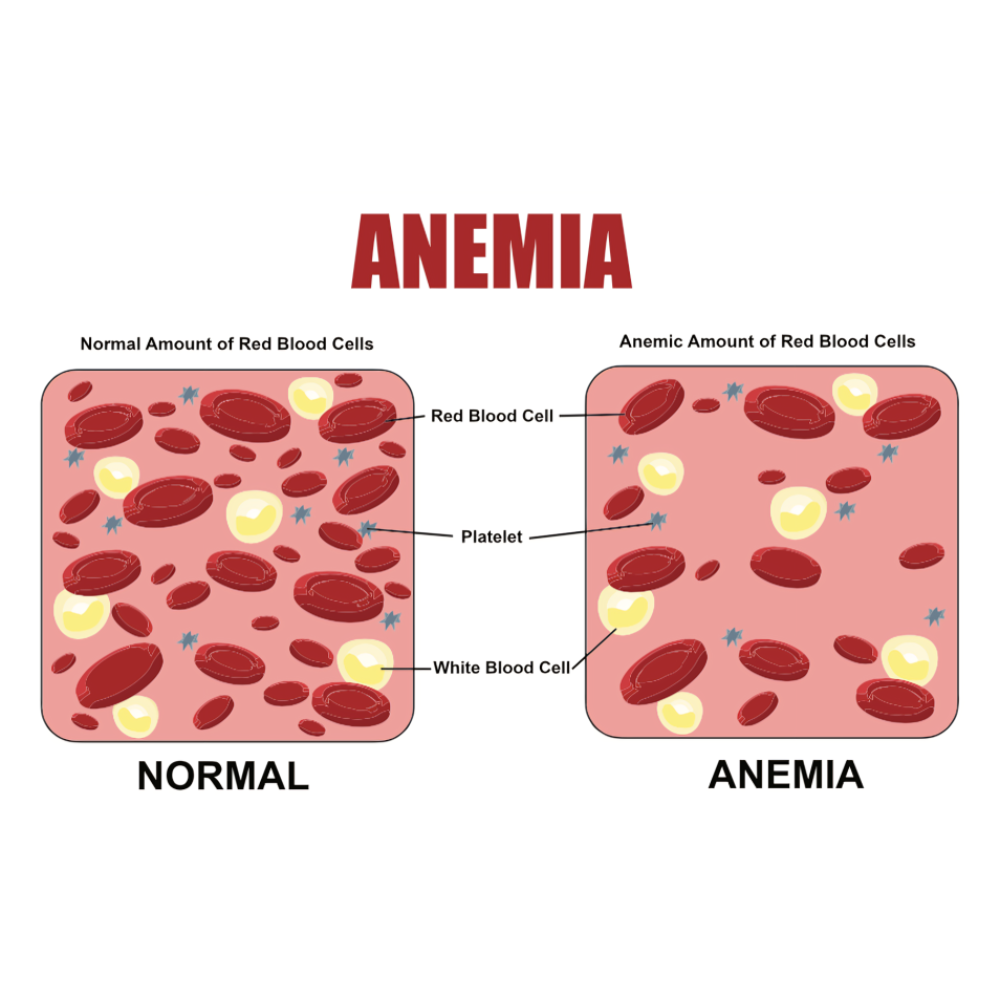
آنمی یا کمخونی یکی از شایعترین اختلالات خونی در سطح جهان است که با کاهش تعداد گلبولهای قرمز یا کاهش غلظت هموگلوبین در خون مشخص میشود. این وضعیت منجر به کاهش ظرفیت خون برای حمل و انتقال اکسیژن به بافتها میگردد و در نتیجه طیفی از علائم بالینی از خستگی و ضعف عمومی تا تنگی نفس، تپش قلب و اختلالات شناختی را ایجاد میکند. اهمیت مطالعه و شناخت دقیق آنمی به این دلیل است که این اختلال نهتنها به عنوان یک بیماری مستقل مطرح است بلکه میتواند نشانهای از بیماریهای زمینهای جدیتر مانند سرطانها، اختلالات خودایمنی، بیماریهای مزمن کلیوی یا سوءتغذیه باشد.
تعریف آنمی بر اساس معیارهای آزمایشگاهی انجام میشود. سازمان جهانی بهداشت آنمی را بهصورت کاهش سطح هموگلوبین خون کمتر از ۱۳ گرم بر دسیلیتر در مردان بالغ و کمتر از ۱۲ گرم بر دسیلیتر در زنان بالغ تعریف میکند. البته باید توجه داشت که این مقادیر بسته به سن، جنس، شرایط فیزیولوژیک مانند بارداری و حتی ارتفاع محل زندگی از سطح دریا متغیر است. بنابراین، تفسیر نتایج هموگلوبین باید همواره با در نظر گرفتن شرایط فردی بیمار انجام شود.
از دیدگاه بالینی و آزمایشگاهی، آنمی بر اساس معیارهای مختلفی طبقهبندی میشود. یکی از مهمترین شیوههای طبقهبندی، توجه به اندازه و شکل گلبولهای قرمز است. در این روش که بر اساس شاخصهای گلبولی مانند MCV (میانگین حجم گلبولی) و MCH (میانگین هموگلوبین داخل گلبول) بنا شده است، آنمی به سه گروه اصلی تقسیم میشود:
-
آنمی میکروسیتیک: در این حالت حجم متوسط گلبول قرمز کاهش مییابد و گلبولها کوچکتر از حد طبیعی هستند. شایعترین علت آن کمبود آهن است، اما تالاسمی و برخی مسمومیتها مانند مسمومیت با سرب نیز میتوانند از دلایل آن باشند.
-
آنمی نورموسیتیک: در این گروه حجم گلبولها طبیعی است، اما تعداد کلی گلبولهای قرمز یا میزان هموگلوبین آنها کاهش یافته است. علل اصلی این دسته شامل خونریزیهای حاد، بیماریهای مزمن و نارسایی مغز استخوان است.
-
آنمی ماکروسیتیک: در این وضعیت گلبولها بزرگتر از حد طبیعی هستند که معمولاً در نتیجه اختلال در سنتز DNA رخ میدهد. شایعترین علل آن کمبود ویتامین B12 و اسید فولیک است.
روش دیگر برای طبقهبندی آنمی بر اساس مکانیسم پاتوفیزیولوژیک آن صورت میگیرد. در این دیدگاه، آنمیها به سه گروه عمده تقسیم میشوند:
-
آنمی ناشی از کاهش تولید گلبول قرمز: این دسته شامل شرایطی میشود که در آن مغز استخوان قادر به تولید کافی گلبول قرمز نیست. علل این حالت شامل کمبود مواد مغذی (آهن، ویتامین B12 و اسید فولیک)، بیماریهای مغز استخوان مانند لوسمی یا آپلازی، و همچنین بیماریهای مزمن مانند عفونتهای طولانیمدت یا بیماریهای التهابی است.
-
آنمی ناشی از افزایش تخریب گلبولهای قرمز (همولیز): در این شرایط، طول عمر طبیعی گلبولهای قرمز کاهش یافته و تخریب آنها در طحال یا عروق افزایش مییابد. این وضعیت میتواند به صورت مادرزادی مانند در کمخونی داسیشکل و اسفروسیتوز ارثی، یا به صورت اکتسابی مانند در هموگلوبینوری حملهای شبانه و واکنشهای خودایمنی رخ دهد.
-
آنمی ناشی از خونریزی: این نوع آنمی میتواند به دنبال خونریزی حاد (مانند تصادف یا جراحی) یا خونریزی مزمن (مانند خونریزی گوارشی یا قاعدگیهای شدید) ایجاد شود. در حالت مزمن، کاهش تدریجی ذخایر آهن بدن منجر به کمخونی میکروسیتیک نیز میشود.
طبقهبندی آنمی از نظر شدت نیز اهمیت زیادی دارد. شدت آنمی معمولاً بر اساس میزان هموگلوبین خون تعیین میشود:
-
آنمی خفیف: کاهش خفیف هموگلوبین بدون بروز علائم واضح.
-
آنمی متوسط: سطح هموگلوبین پایینتر همراه با بروز علائم بالینی قابل توجه مانند ضعف، سرگیجه یا تنگی نفس خفیف.
-
آنمی شدید: در این حالت، سطح هموگلوبین به حدی پایین است که عملکرد حیاتی ارگانها را تهدید میکند و ممکن است نیاز به مداخلات فوری مانند انتقال خون داشته باشد.
نکته مهم در طبقهبندی آنمی این است که هر بیمار میتواند ترکیبی از مکانیسمها یا ویژگیها را داشته باشد. به عنوان مثال، فردی ممکن است هم دچار خونریزی مزمن باشد و هم کمبود آهن، یا بیماری مزمنی داشته باشد که علاوه بر کاهش تولید گلبول قرمز، به افزایش تخریب آنها نیز منجر شود. بنابراین، یک رویکرد جامع تشخیصی که شامل ارزیابی تاریخچه پزشکی، معاینه بالینی دقیق و استفاده از آزمایشهای تکمیلی باشد، برای شناسایی علت اصلی آنمی ضروری است.
در نهایت باید تاکید کرد که طبقهبندی و تعریف دقیق آنمی تنها یک ابزار تشخیصی نیست، بلکه راهنمای اصلی برای انتخاب درمان مناسب و مؤثر نیز به شمار میآید. درمان آنمی باید هم علت زمینهای را هدف قرار دهد و هم علائم بیمار را کنترل کند. برای مثال، در کمخونی فقر آهن مصرف مکملهای آهن ضروری است، در حالیکه در آنمی ناشی از کمبود ویتامین B12، تزریق این ویتامین تجویز میشود.
اپیدمیولوژی و عوامل خطر
آنمی به عنوان یکی از شایعترین اختلالات خونی در سطح جهان مطرح است و بار قابل توجهی را بر نظامهای سلامت عمومی و کیفیت زندگی افراد تحمیل میکند. بر اساس گزارشهای سازمان جهانی بهداشت، بیش از یکچهارم جمعیت جهان به درجاتی از کمخونی مبتلا هستند که این رقم نشاندهنده اهمیت بالای آن از منظر بهداشت عمومی است. در بسیاری از مناطق کمدرآمد و در حال توسعه، آنمی یکی از مهمترین علل ناتوانی، افت بهرهوری و حتی مرگومیر به شمار میآید. در کشورهای توسعهیافته نیز اگرچه شیوع آن کمتر است، اما همچنان در گروههای خاص مانند سالمندان، زنان باردار و بیماران مبتلا به بیماریهای مزمن دیده میشود.
از نظر اپیدمیولوژیک، آنمی با سن، جنس، شرایط اجتماعی-اقتصادی و وضعیت تغذیهای ارتباط تنگاتنگی دارد. در کودکان زیر پنج سال، کمخونی ناشی از کمبود آهن یکی از مهمترین عوامل محدودکننده رشد و تکامل شناختی محسوب میشود. در زنان در سنین باروری، بارداری و خونریزیهای قاعدگی نقش تعیینکنندهای در افزایش شیوع آنمی دارند. در سالمندان نیز بروز بیماریهای مزمن، کاهش جذب رودهای و تغییرات فیزیولوژیک مرتبط با افزایش سن از عوامل مهم بروز کمخونی هستند.
از دیدگاه جغرافیایی، شیوع آنمی در کشورهای آفریقایی و جنوب آسیا بسیار بالاتر از کشورهای اروپایی و آمریکای شمالی گزارش شده است. این تفاوت نه تنها به وضعیت تغذیهای و دسترسی به منابع غذایی وابسته است، بلکه به عواملی مانند بار بالای بیماریهای عفونی از جمله مالاریا، انگلهای رودهای و عفونتهای مزمن نیز ارتباط دارد. برای مثال، در مناطقی که مالاریا شایع است، همولیز ناشی از این بیماری عامل اصلی کمخونی محسوب میشود. در مقابل، در کشورهای صنعتی، بیماریهای مزمن کلیوی، سرطانها و بیماریهای التهابی نقش برجستهتری در بروز آنمی دارند.
عوامل خطر بروز آنمی بسیار متنوعاند و در سه دسته کلی قابل بررسی هستند: عوامل فردی، عوامل تغذیهای و عوامل محیطی یا بیماریزای زمینهای.
از نظر عوامل فردی، سن و جنس بیشترین اهمیت را دارند. کودکان خردسال به دلیل نیاز بالای بدن به آهن برای رشد سریع در معرض خطر ویژهای قرار دارند. زنان به دلیل خونریزیهای قاعدگی و بارداری مستعد کمخونی فقر آهن هستند. سالمندان نیز به علت کاهش توانایی جذب مواد مغذی و شیوع بالای بیماریهای مزمن بیشتر در معرض آنمی قرار میگیرند. همچنین زمینههای ژنتیکی مانند تالاسمی یا کمخونی داسیشکل در برخی جمعیتها ریسک ابتلا را افزایش میدهد.
در حوزه تغذیه، کمبود دریافت ریزمغذیها مهمترین عامل است. کمبود آهن شایعترین علت آنمی در جهان به شمار میآید و بهویژه در جوامعی که مصرف گوشت قرمز و منابع حیوانی کم است، بسیار دیده میشود. کمبود ویتامین B12 و اسید فولیک نیز در بروز آنمی ماکروسیتیک نقش اساسی دارند. عادات تغذیهای نامناسب مانند مصرف بیش از حد چای و قهوه (که جذب آهن را کاهش میدهد) یا رژیمهای غذایی محدودکننده نیز از عوامل مستعدکننده محسوب میشوند.
از منظر بیماریهای زمینهای و شرایط بالینی، بیماریهای مزمن مانند نارسایی کلیه، سرطانها، عفونتهای مزمن، بیماریهای خودایمنی و التهابهای طولانیمدت به عنوان عوامل مهم خطر کمخونی شناخته میشوند. در این شرایط، تولید اریتروپویتین کاهش یافته یا پاسخ مغز استخوان به آن مختل میشود و به دنبال آن تولید گلبولهای قرمز کاهش مییابد. همچنین بیماریهای گوارشی مانند بیماری سلیاک یا التهاب مزمن معده که جذب مواد مغذی را مختل میکنند، میتوانند بهطور غیرمستقیم منجر به کمخونی شوند.
نکته قابل توجه دیگر، نقش شرایط اجتماعی و اقتصادی است. فقر، دسترسی محدود به مراقبتهای بهداشتی و تغذیه ناکافی از مهمترین عوامل خطر آنمی در کشورهای در حال توسعه به شمار میآیند. در این جوامع، همپوشانی عوامل خطر مانند سوءتغذیه، عفونتهای مکرر و دسترسی محدود به داروهای مکمل، بار بیماری را بهشدت افزایش میدهد. در مقابل، در جوامع ثروتمند، سبک زندگی کمتحرک، چاقی، بیماریهای مزمن غیرواگیر و افزایش سن جمعیت بیشتر بهعنوان عوامل خطر مطرح هستند.
اپیدمیولوژی آنمی همچنین نشان میدهد که این بیماری اثرات بیننسلی دارد. برای مثال، زنان باردار مبتلا به کمخونی بیشتر در معرض زایمان زودرس و تولد نوزاد با وزن کم هستند. این نوزادان نیز در آینده بیشتر در معرض خطر ابتلا به کمخونی و مشکلات رشد قرار خواهند گرفت. بنابراین، کمخونی نه تنها یک مشکل فردی بلکه یک معضل اجتماعی و نسلی محسوب میشود.
با توجه به این شواهد، میتوان گفت که آنمی یک بیماری چندعاملی با توزیع جهانی و ناهمگن است که هم عوامل فردی و هم عوامل محیطی در بروز آن دخیل هستند. این موضوع اهمیت غربالگری، شناسایی عوامل خطر و طراحی مداخلات هدفمند را دوچندان میکند. برنامههای پیشگیری و کنترل کمخونی باید متناسب با شرایط هر منطقه طراحی شوند و شامل مداخلات تغذیهای، بهداشتی و درمانی باشند تا بتوانند به کاهش بار این بیماری کمک کنند.
آنمی ناشی از کمبود مواد مغذی
کمخونی ناشی از کمبود مواد مغذی یکی از شایعترین و قابل پیشگیریترین انواع آنمی در سطح جهان است که به طور مستقیم با وضعیت تغذیهای فرد ارتباط دارد. مواد مغذی کلیدی مانند آهن، ویتامین B12 و اسید فولیک نقش اساسی در ساخت گلبولهای قرمز و سنتز هموگلوبین دارند و کمبود آنها میتواند منجر به اختلال در تولید یا عملکرد سلولهای خونی شود. این نوع آنمی بهویژه در جوامع در حال توسعه که محدودیتهای اقتصادی و فرهنگی منجر به رژیمهای غذایی ناکافی میشود، اهمیت بالایی دارد.
از نظر فیزیولوژیک، تولید گلبول قرمز فرآیندی پیچیده است که نیازمند در دسترس بودن مداوم پیشسازهای متابولیک و کوفاکتورهای ویتامینی است. در صورت کمبود هر یک از این عوامل، چرخه طبیعی تکامل و بلوغ اریتروسیتها مختل شده و در نهایت ظرفیت حمل اکسیژن خون کاهش مییابد. در این میان، سه ماده مغذی بیش از همه در ایجاد کمخونی نقش دارند:
کمخونی فقر آهن
کمبود آهن شایعترین علت آنمی در سطح جهان است و بیش از نیمی از موارد کمخونی را شامل میشود. آهن عنصر اصلی در ساختار هموگلوبین است و کمبود آن منجر به کاهش سنتز هموگلوبین و تولید گلبولهای قرمز کوچک و کمرنگ میشود. این وضعیت با اصطلاح آنمی میکروسیتیک هیپوکرومیک شناخته میشود. علل کمبود آهن متنوعاند و میتوانند شامل دریافت ناکافی آهن از رژیم غذایی، افزایش نیاز بدن (مانند دوران بارداری و رشد سریع در کودکان و نوجوانان)، از دست دادن مزمن خون (مانند خونریزیهای گوارشی یا قاعدگیهای شدید) و کاهش جذب آهن در دستگاه گوارش باشند.
علائم بالینی این نوع کمخونی علاوه بر نشانههای عمومی مانند خستگی، رنگپریدگی و تنگی نفس، شامل تظاهرات خاصی همچون ریزش مو، شکنندگی ناخنها و پیکا (میل غیرعادی به خوردن مواد غیرخوراکی مانند خاک یا یخ) نیز میشود. درمان آن بر پایه مصرف مکملهای آهن خوراکی یا تزریقی و اصلاح رژیم غذایی است، اما در عین حال باید علت زمینهای مانند خونریزی مزمن شناسایی و درمان شود.
کمخونی ناشی از کمبود ویتامین B12
ویتامین B12 یا کوبالامین برای سنتز DNA و تکامل هستهای سلولها ضروری است. در صورت کمبود آن، تولید گلبول قرمز دچار اختلال میشود و سلولها به صورت بزرگ و نابالغ در گردش خون ظاهر میشوند که به این وضعیت آنمی مگالوبلاستیک گفته میشود. علل کمبود ویتامین B12 میتواند شامل رژیم غذایی فاقد محصولات حیوانی (مانند گیاهخواری مطلق)، کاهش جذب به دلیل بیماریهای گوارشی (مانند بیماری سلیاک یا کرون)، کمبود فاکتور داخلی معده در آنمی پرنیشیوز، یا جراحیهایی مانند گاسترکتومی باشد.
ویژگی خاص کمبود ویتامین B12 این است که علاوه بر علائم خونی، تظاهرات عصبی نیز ایجاد میکند. بیماران ممکن است دچار بیحسی اندامها، اختلال در راه رفتن، ضعف حافظه و حتی تغییرات خلقی شوند. این علائم در صورت عدم درمان میتوانند غیرقابل برگشت باشند. درمان کمبود ویتامین B12 معمولاً از طریق تزریق عضلانی این ویتامین انجام میشود، چرا که اغلب علت اصلی مشکل در جذب است نه در دریافت غذایی.
کمخونی ناشی از کمبود اسید فولیک
اسید فولیک نیز مانند ویتامین B12 در سنتز DNA و تقسیم سلولی نقش حیاتی دارد. کمبود آن نیز منجر به بروز آنمی مگالوبلاستیک میشود. از آنجا که اسید فولیک در بسیاری از مواد غذایی گیاهی مانند سبزیجات برگ سبز موجود است، علل اصلی کمبود آن بیشتر شامل تغذیه نامناسب، مصرف الکل، افزایش نیاز در دوران بارداری و شیردهی، و همچنین برخی داروها مانند متوترکسات یا فنیتوئین است که متابولیسم فولات را مختل میکنند.
برخلاف کمبود ویتامین B12، کمبود اسید فولیک علائم عصبی ایجاد نمیکند، اما در بارداری میتواند منجر به بروز نقایص لوله عصبی جنین شود که یکی از مهمترین عوارض کمبود این ویتامین است. بنابراین، توصیه به مصرف مکمل اسید فولیک پیش از بارداری و در طول آن از مهمترین مداخلات بهداشت عمومی در سطح جهان محسوب میشود. درمان کمخونی ناشی از کمبود فولات بر پایه مصرف مکمل خوراکی اسید فولیک و اصلاح رژیم غذایی است.
کمبود سایر مواد مغذی
اگرچه آهن، ویتامین B12 و اسید فولیک نقش اصلی را در کمخونی دارند، اما کمبود سایر مواد مانند ویتامین A، ویتامین C، ویتامین B6، مس و روی نیز میتواند به طور غیرمستقیم در ایجاد یا تشدید آنمی نقش داشته باشد. برای مثال، ویتامین C جذب آهن غیرهمی را افزایش میدهد و کمبود آن میتواند باعث کاهش دسترسی بدن به آهن شود. همچنین ویتامین B6 برای سنتز هم ضروری است و کمبود آن منجر به نوع خاصی از آنمی میکروسیتیک میشود.
به طور کلی، کمخونی ناشی از کمبود مواد مغذی نه تنها سلامت فردی را تحت تأثیر قرار میدهد بلکه پیامدهای گستردهای بر سطح جامعه دارد. در کودکان، این نوع کمخونی منجر به اختلال رشد، کاهش توان یادگیری و ضعف سیستم ایمنی میشود. در زنان باردار، علاوه بر افزایش خطر مرگومیر مادر، عوارض شدیدی بر سلامت جنین دارد. در سطح اقتصادی نیز کاهش بهرهوری کاری، افزایش هزینههای درمانی و ناتوانیهای ناشی از این کمخونی بار سنگینی بر جامعه تحمیل میکند.
از این رو، پیشگیری و کنترل آنمی ناشی از کمبود مواد مغذی یکی از اولویتهای بهداشت عمومی محسوب میشود. مداخلاتی همچون غنیسازی مواد غذایی با آهن و اسید فولیک، برنامههای مکملیاری، آموزش تغذیهای، و تشخیص و درمان بهموقع اختلالات زمینهای میتواند در کاهش بار این بیماری نقش مؤثری ایفا کند.
آنمی مرتبط با بیماریها و شرایط خاص
آنمی مرتبط با بیماریها و شرایط خاص، یکی از پیچیدهترین و بالینیترین دستههای کمخونی است که نه تنها شیوع بالایی در جمعیتهای مختلف دارد، بلکه مدیریت آن نیازمند شناخت دقیق بیماریهای زمینهای و مکانیسمهای پاتوفیزیولوژیک مرتبط است. این نوع آنمی معمولاً در بیماران با بیماریهای مزمن، اختلالات سیستمیک، سرطانها، بیماریهای خودایمنی و شرایط متابولیک خاص مشاهده میشود و میتواند تأثیر قابل توجهی بر کیفیت زندگی و پیشآگهی بیمار داشته باشد.
آنمی ناشی از بیماریهای مزمن و التهاب
یکی از شایعترین انواع آنمی مرتبط با بیماری، آنمی ناشی از بیماریهای مزمن (Anemia of Chronic Disease, ACD) یا آنمی التهاب است. این وضعیت معمولاً در بیماریهایی مانند عفونتهای مزمن، بیماریهای خودایمنی مانند روماتوئید آرتریت، بیماریهای التهابی روده، و برخی نئوپلاسمها دیده میشود. مکانیسم این نوع آنمی پیچیده است و شامل تغییر در متابولیسم آهن، کاهش پاسخ مغز استخوان به اریتروپویتین و افزایش کوتاهمدت گلبولهای قرمز به تخریب در طحال و سایر بافتها میشود.
در این نوع آنمی، سطح سرمی آهن کاهش یافته است اما ذخایر آهن در بدن معمولاً طبیعی یا افزایش یافته است، زیرا التهاب طولانیمدت منجر به افزایش هپتیدین و کاهش ترانسفرین میشود. این مکانیسم سبب میشود که آهن در ماکروفاژها و ذخایر کبدی باقی بماند و برای تولید گلبول قرمز در دسترس نباشد. از نظر آزمایشگاهی، این آنمی معمولاً نورموسیتیک و نورموکرومیک است، هرچند در برخی موارد میتواند هیپوکرومیک میکروسیتیک شود. درمان این نوع آنمی عمدتاً بر کنترل بیماری زمینهای و کاهش التهاب تمرکز دارد و در برخی بیماران نیاز به مکمل آهن یا درمان با اریتروپویتین وجود دارد.
آنمی در بیماریهای کلیوی
نارسایی مزمن کلیه یکی دیگر از مهمترین شرایطی است که با کمخونی همراه است. در بیماران مبتلا به بیماریهای مزمن کلیوی، کاهش تولید اریترپوئتین توسط کلیهها مهمترین عامل بروز آنمی است. این هورمون نقش حیاتی در تحریک مغز استخوان برای تولید گلبولهای قرمز دارد و کاهش آن منجر به نورموسیتیک نورموکرومیک آنمی میشود. علاوه بر آن، در بیماران دیالیزی، کمبود آهن و التهاب مزمن نیز وضعیت کمخونی را تشدید میکنند. مدیریت این نوع آنمی شامل تزریق اریتروپویتین، جایگزینی آهن و کنترل شرایط التهابی زمینهای است.
آنمی در بیماریهای کبد و گوارش
بیماریهای مزمن کبدی مانند سیروز و هپاتیت مزمن میتوانند با مکانیسمهای متعددی باعث کمخونی شوند. کاهش تولید فاکتورهای پلاکتی و اختلال در سنتز پروتئینها، خونریزی مزمن از واریسها یا مخاط گوارش و سوءجذب مواد مغذی همگی نقش دارند. بیماریهای التهابی روده مانند کرون و کولیت اولسراتیو نیز علاوه بر ایجاد خونریزی مزمن، جذب آهن و ویتامینها را کاهش میدهند و به آنمی فقر آهن یا آنمی ترکیبی منجر میشوند.
آنمی در بیماریهای اندوکرین و متابولیک
اختلالات هورمونی مانند کمکاری تیروئید و دیابت میتوانند به صورت غیرمستقیم باعث بروز کمخونی شوند. در کمکاری تیروئید، کاهش متابولیسم و اختلال در تولید اریتروپویتین و کاهش جذب آهن نقش مهمی دارند. در بیماران دیابتی، آنمی میتواند ناشی از بیماری مزمن کلیه مرتبط با دیابت یا التهاب مزمن باشد.
آنمی در سرطانها و نئوپلاسمها
آنمی در بیماران مبتلا به سرطان به طور عمده به سه دسته تقسیم میشود:
-
آنمی ناشی از بیماری مزمن یا التهاب که در اثر پاسخ التهابی طولانی ایجاد میشود.
-
آنمی ناشی از شیمیدرمانی یا پرتودرمانی که به دلیل سرکوب مغز استخوان اتفاق میافتد.
-
آنمی ناشی از خونریزی یا همولیز که میتواند در تومورهای دستگاه گوارش یا خونریزیهای ناشی از تومور رخ دهد.
این آنمیها میتوانند همزمان رخ دهند و نیازمند ارزیابی دقیق بالینی و آزمایشگاهی برای مدیریت مؤثر هستند. درمان معمولاً ترکیبی از کنترل بیماری زمینهای، جایگزینی خون یا فاکتورهای خونساز و مدیریت خونریزیها است.
آنمی در شرایط خاص دیگر
برخی شرایط دیگر مانند بارداری، جراحیهای بزرگ، پیوند اعضا و اختلالات خودایمنی نیز میتوانند با آنمی همراه شوند. در بارداری، افزایش حجم خون و نیاز بالای جنین به آهن، ویتامین B12 و اسید فولیک میتواند به کمخونی فیزیولوژیک یا کمخونی ترکیبی منجر شود. بیماران پیوند اعضا ممکن است به دلیل سرکوب ایمنی، مصرف داروهای مهارکننده مغز استخوان و عفونتهای مزمن دچار آنمی شوند.
در نهایت، آنمی مرتبط با بیماریها و شرایط خاص اغلب چندعاملی و پیچیده است و درمان آن نیازمند رویکردی جامع است که علاوه بر اصلاح کمخونی، به کنترل بیماری زمینهای، مدیریت التهاب و تامین مواد مغذی مورد نیاز توجه کند. ارزیابی دقیق با استفاده از آزمایشهای هماتولوژیک، تصویربرداریهای تکمیلی و بررسی وضعیت مواد مغذی ضروری است تا درمان هدفمند و مؤثر انجام شود.
اختلالات همولیتیک و نادر
اختلالات همولیتیک و آنمیهای نادر به عنوان گروهی پیچیده از اختلالات خونی شناخته میشوند که در آنها طول عمر گلبولهای قرمز به شکل غیرطبیعی کاهش یافته و تخریب این سلولها سریعتر از توان تولید مغز استخوان است. این اختلالات میتوانند مادرزادی یا اکتسابی باشند و معمولاً با طیفی از علائم بالینی شدید از جمله خستگی مزمن، یرقان، بزرگ شدن طحال و کبد، و در موارد حاد شوک همولیتیک همراه هستند. شناخت دقیق این گروه از آنمیها برای تشخیص سریع و درمان به موقع حیاتی است، چرا که بسیاری از آنها میتوانند زندگی فرد را تهدید کنند.
آنمیهای همولیتیک مادرزادی
آنمیهای همولیتیک مادرزادی ناشی از اختلالات ژنتیکی در ساختار یا عملکرد گلبولهای قرمز هستند. مهمترین مثالها عبارتند از:
-
کمخونی داسیشکل (Sickle Cell Anemia): در این بیماری، تغییر یک آمینو اسید در زنجیره بتا هموگلوبین باعث میشود گلبولهای قرمز هنگام کاهش اکسیژن به شکل داسی درآیند. این تغییر شکل باعث میشود که سلولها شکننده شوند، در عروق کوچک گرفتار شوند و طول عمر آنها کاهش یابد. از علائم بالینی این بیماری میتوان به دردهای مکرر استخوانی، افزایش خطر عفونت، یرقان و مشکلات قلبی و کلیوی اشاره کرد. درمان شامل مدیریت علائم، استفاده از هیدروکسی اوره برای کاهش بحرانهای همولیتیک و در موارد خاص پیوند مغز استخوان است.
-
تالاسمیها: این گروه از بیماریها ناشی از نقص در تولید یکی از زنجیرههای آلفا یا بتا هموگلوبین هستند. نتیجه آن تولید هموگلوبین ناکارآمد و تخریب سریع گلبولهای قرمز است. تالاسمیها میتوانند از شکل خفیف تا شدید (مانند بتا تالاسمی ماژور) متفاوت باشند و درمان شامل انتقال خون منظم، حذف آهن و درمان ژنتیکی بالقوه است.
-
اختلالات غشای گلبول قرمز مانند اسفروسیتوز ارثی: در این اختلال، پروتئینهای غشایی گلبولهای قرمز دچار نقص میشوند، که باعث شکنندگی و تخریب آنها در طحال میشود. بیماران ممکن است دچار یرقان مزمن، بزرگی طحال و کاهش تحمل به فعالیت بدنی شوند. درمان میتواند شامل اسپلنکتومی و مراقبت حمایتی باشد.
آنمیهای همولیتیک اکتسابی
آنمیهای همولیتیک اکتسابی اغلب ناشی از فرآیندهای خودایمنی، عفونتها، داروها یا شرایط فیزیولوژیک غیرطبیعی هستند:
-
آنمی همولیتیک خودایمنی (Autoimmune Hemolytic Anemia, AIHA): در این حالت، سیستم ایمنی به گلبولهای قرمز حمله میکند و آنها را نابود میسازد. AIHA میتواند اولیه (بدون علت مشخص) یا ثانویه به بیماریهایی مانند لوپوس، لنفوم یا داروها باشد. علائم شامل خستگی، یرقان، تنگی نفس و بزرگی طحال است. درمان معمولاً شامل کورتیکواستروئیدها، داروهای سرکوبکننده ایمنی و در موارد مقاوم انتقال خون میشود.
-
آنمی میکروآنژیپاتیک (Microangiopathic Hemolytic Anemia): در این اختلال، تخریب گلبولهای قرمز در عروق کوچک به دلیل انسداد مکانیکی یا آسیب اندوتلیالی رخ میدهد. بیماریهایی مانند همولیتیک اورمیک سندرم (HUS)، سندرم ترومبوتیک ترومبوسیتوپنیک (TTP) و فشار خون شدید میتوانند باعث این نوع آنمی شوند. علائم شامل خستگی، خونریزیهای کوچک زیرپوستی، اختلال عملکرد کلیه و تب است. درمان به تشخیص علت بستگی دارد و ممکن است شامل پلاسمافرزیس، داروهای مهارکننده پلاکت و مدیریت حمایتی کلیوی باشد.
-
آنمی ناشی از عفونتها یا داروها: برخی داروها و عفونتها میتوانند مستقیماً موجب همولیز گلبولهای قرمز شوند. برای مثال، عفونت با مایکوپلاسما پنومونیه یا مصرف داروهایی مانند پنیسیلین یا سولفونامیدها میتواند آنمی همولیتیک اکتسابی ایجاد کند.
آنمیهای نادر و اختلالات متابولیک
علاوه بر آنمیهای همولیتیک شایع، برخی آنمیها ناشی از اختلالات نادر متابولیک یا آنزیمی هستند. برای نمونه:
-
کمبود آنزیم G6PD: این اختلال ارثی باعث حساسیت گلبولهای قرمز به اکسیدانها میشود و در مواجهه با برخی داروها، عفونتها یا مصرف حبوبات خاص، همولیز حاد ایجاد میکند.
-
کمخونی ناشی از نقص پاتولوژیک هموگلوبینهای نادر: مانند کمخونی ناشی از هموگلوبینهای غیرطبیعی (Hemoglobin C، Hemoglobin E)، که در برخی جمعیتهای جغرافیایی شایع هستند و باعث تخریب سلولها یا کاهش عمر آنها میشوند.
تشخیص اختلالات همولیتیک و نادر نیازمند ارزیابی دقیق بالینی و آزمایشگاهی است. آزمایشهای ضروری شامل شمارش کامل خون، بررسی شاخصهای همولیز مانند لاکتات دهیدروژناز، بیلیروبین غیرمستقیم و هپتتوکورتیکولین، اسمیر محیطی، تست کومبس و در برخی موارد ژنتیک مولکولی است. این ارزیابیها نه تنها به شناسایی نوع همولیت کمک میکنند، بلکه مسیر درمانی و پیشآگهی بیماری را نیز مشخص میسازند.
در نهایت، اختلالات همولیتیک و آنمیهای نادر به دلیل پیچیدگی مکانیسمهای ایجاد و خطر بالای عوارض، نیازمند رویکرد بینرشتهای شامل هماتولوژیست، ژنتیک و مراقبتهای حمایتی هستند. مدیریت این بیماران باید ترکیبی از درمان علت اصلی، کنترل علائم همولیز، حمایت تغذیهای و در صورت لزوم مداخلات تهاجمی مانند اسپلنکتومی یا پیوند مغز استخوان باشد تا کیفیت زندگی و طول عمر بیمار بهبود یابد.
روشهای تشخیصی آنمی
تشخیص دقیق آنمی یکی از مهمترین مراحل در مدیریت بیماران با اختلالات خونی است، چرا که نوع آنمی، شدت بیماری و علت زمینهای آن تعیینکننده مسیر درمان و پیشآگهی بیمار است. فرآیند تشخیص معمولاً ترکیبی از ارزیابی بالینی، آزمایشهای هماتولوژیک، تصویربرداری و تستهای تخصصی است و نیازمند دقت و تجربه بالینی بالا است تا از تشخیص نادرست و درمان غیرموثر جلوگیری شود.
ارزیابی بالینی و شرح حال
اولین گام در تشخیص آنمی، جمعآوری شرح حال دقیق است. پزشک باید به تاریخچه تغذیهای بیمار، سابقه خانوادگی بیماریهای خونی، مصرف داروها، وجود بیماریهای مزمن، عفونتها، بارداری یا خونریزیهای اخیر توجه کند. علائم عمومی آنمی شامل خستگی، رنگپریدگی، تنگی نفس، سرگیجه، سردرد و تپش قلب است، اما برخی انواع آنمی میتوانند تظاهرات خاص نیز داشته باشند، مانند یرقان و بزرگ شدن طحال در آنمیهای همولیتیک یا اختلالات عصبی در کمخونیهای ناشی از کمبود ویتامین B12.
آزمایشهای هماتولوژیک پایه
پس از ارزیابی بالینی، انجام آزمایشهای خون پایه اولین و ضروریترین مرحله است. مهمترین این آزمایشها عبارتند از:
-
شمارش کامل خون (CBC): این آزمایش اطلاعات کلیدی درباره تعداد گلبولهای قرمز، هموگلوبین، هماتوکریت، حجم متوسط سلولهای قرمز (MCV)، هموگلوبین متوسط سلول (MCH) و عرض توزیع حجم سلولی (RDW) ارائه میدهد. این شاخصها به پزشک کمک میکنند نوع آنمی را از نظر اندازه و رنگ گلبولها (میکروسیتیک، ماکروسیتیک، نورموسیتیک) شناسایی کند.
-
اسمیر محیطی خون: بررسی میکروسکوپی گلبولهای قرمز میتواند شکل و ویژگیهای غیرطبیعی آنها را نشان دهد. برای مثال، گلبولهای داسی شکل در کمخونی داسیشکل، اسفروسیتها در اسفروسیتوز ارثی، و مگالوبلاستها در کمبود ویتامین B12 یا اسید فولیک قابل مشاهده هستند.
-
شاخصهای آهن و ذخایر بدن: شامل سرم آهن، فریتین، ظرفیت اتصال آهن (TIBC) و درصد اشباع ترانسفرین میشوند. این آزمایشها در تشخیص کمخونی فقر آهن و تمایز آن از آنمی التهاب و بیماری مزمن اهمیت دارند.
-
تستهای همولیز: مانند لاکتات دهیدروژناز (LDH)، بیلیروبین غیرمستقیم و هپتوگلوبین برای شناسایی آنمیهای همولیتیک استفاده میشوند. افزایش LDH و بیلیروبین غیرمستقیم و کاهش هپتوگلوبین نشانه فعال بودن فرآیند همولیز است.
-
تست کومبس (Direct and Indirect Coombs Test): این تست برای تشخیص آنمی همولیتیک خودایمنی ضروری است و حضور آنتیبادیهای ضد گلبول قرمز را مشخص میکند.
تستهای تخصصی و مولکولی
در موارد مشکوک به آنمیهای ارثی یا نادر، تستهای تخصصی نقش کلیدی دارند:
-
آنالیز هموگلوبین: برای تشخیص تالاسمیها، هموگلوبینهای غیرطبیعی و کمخونی داسیشکل استفاده میشود. روشهایی مانند الکتروفورز و HPLC میتوانند پروفایل هموگلوبین را با دقت مشخص کنند.
-
آزمایشهای ژنتیکی و مولکولی: در آنمیهای ارثی مانند تالاسمی، کمبود G6PD و سایر اختلالات نادر، تعیین جهشهای ژنتیکی میتواند تشخیص دقیق و پیشآگهی بیماری را مشخص کند.
-
تستهای مغز استخوان: در موارد پیچیده یا مقاوم به درمان، نمونهبرداری و بررسی مغز استخوان میتواند میزان و نوع تولید گلبول قرمز، وجود سلولهای نابالغ و نشانههای اختلال هماتوپویتیک را نشان دهد.
ارزیابی مواد مغذی و وضعیت متابولیک
در تشخیص کمخونیهای ناشی از کمبود مواد مغذی، ارزیابی سطح سرمی ویتامینها و مواد معدنی ضروری است:
-
ویتامین B12 و اسید فولیک: کمبود این ویتامینها منجر به آنمی مگالوبلاستیک میشود و تشخیص آنها کمک میکند درمان مناسب تعیین شود.
-
آهن، فریتین و ترانسفرین: برای تشخیص کمخونی فقر آهن یا اختلالات ذخیره آهن استفاده میشوند.
-
عناصر کمیاب مانند روی و مس: این عناصر نقش مهمی در سنتز هموگلوبین و تولید گلبول قرمز دارند و کمبود آنها میتواند در کمخونیهای مقاوم دخیل باشد.
روشهای تصویربرداری و ارزیابی بالینی تکمیلی
در برخی شرایط، تصویربرداریها میتوانند در تشخیص آنمیهای مرتبط با بیماریهای مزمن یا خونریزیهای پنهان کمککننده باشند:
-
سونوگرافی و CT: برای بررسی خونریزیهای گوارشی یا بزرگی طحال و کبد.
-
آندوسکوپی و کولونوسکوپی: در موارد کمخونی فقر آهن ناشی از خونریزی مزمن گوارشی.
-
MRI مغز استخوان: در موارد اختلالات متابولیک یا نئوپلاسمهای مغز استخوان.
جمعبندی رویکرد تشخیصی
تشخیص آنمی نیازمند یک رویکرد مرحلهای و جامع است. ابتدا ارزیابی بالینی و تاریخچه کامل بیمار انجام میشود، سپس آزمایشهای پایه و اختصاصی برای تعیین نوع و علت آنمی درخواست میشود. در صورت نیاز، آزمایشهای مولکولی و تصویربرداریهای تکمیلی نیز انجام میشود. هدف از این رویکرد جامع، شناسایی دقیق علت، تعیین شدت بیماری و برنامهریزی درمان هدفمند است.
با توجه به اهمیت تشخیص سریع و دقیق، پزشکان و متخصصان هماتولوژی باید با ترکیبی از دانش بالینی، تحلیل آزمایشگاهی و شناخت بیماریهای زمینهای، مسیر تشخیصی و درمانی را بهینه کنند.
مدیریت و درمان آنمی
مدیریت و درمان آنمی یک فرآیند چندمرحلهای و فردمحور است که بر اساس نوع آنمی، شدت بیماری، علت زمینهای و وضعیت بالینی بیمار تعیین میشود. هدف نهایی درمان، اصلاح کمخونی، بهبود کیفیت زندگی، پیشگیری از عوارض و درمان یا کنترل بیماریهای زمینهای است. به دلیل تنوع گسترده آنمیها و مکانیسمهای پاتوفیزیولوژیک متفاوت، درمان نیازمند ارزیابی جامع بالینی، آزمایشگاهی و تغذیهای است و باید در قالب یک رویکرد بینرشتهای انجام شود.
اصول کلی مدیریت آنمی
در تمامی انواع آنمی، پیش از اقدام درمانی باید موارد زیر در نظر گرفته شوند:
-
تعیین دقیق نوع و علت آنمی از طریق بررسی بالینی، آزمایشهای خون و در صورت نیاز آزمایشهای مولکولی یا مغز استخوان.
-
ارزیابی شدت و علائم بالینی مانند خستگی، تنگی نفس، ضعف عضلانی و اختلالات قلبی و عصبی.
-
شناسایی بیماریهای زمینهای و عوامل خطر که میتوانند به کمخونی دامن بزنند، از جمله بیماریهای مزمن کلیوی، التهابی، خودایمنی یا نئوپلاسمها.
-
تعیین نیاز فوری به مداخلات حمایتی مانند انتقال خون یا درمان اورژانسی در صورت کمخونی شدید یا همولیز حاد.
درمان آنمی ناشی از کمبود مواد مغذی
این گروه شامل آنمی فقر آهن، کمبود ویتامین B12 و اسید فولیک است و درمان آنها بر جبران کمبود مواد مغذی تمرکز دارد:
-
آنمی فقر آهن: درمان اصلی شامل مکملهای آهن خوراکی یا تزریقی است. مسیر درمان بسته به شدت کمبود و تحمل بیمار متفاوت است. مصرف همراه با ویتامین C جذب آهن را افزایش میدهد و توصیه میشود از مصرف همزمان با چای، قهوه یا داروهای ضداسید اجتناب شود. در موارد مقاوم یا وجود مشکلات جذب گوارشی، استفاده از فرم تزریقی آهن ضروری است.
-
کمبود ویتامین B12 و اسید فولیک: درمان کمبود B12 معمولاً با تزریق ویتامین B12 انجام میشود، به ویژه در بیمارانی که اختلال جذب دارند. مکملهای خوراکی فولیک اسید برای جبران کمبود اسید فولیک موثر هستند. مدیریت ترکیبی این دو و اصلاح رژیم غذایی برای پیشگیری از عود ضروری است.
درمان آنمی مرتبط با بیماریها و شرایط خاص
در این نوع آنمی، درمان اصلی بر کنترل بیماری زمینهای و کاهش التهاب تمرکز دارد:
-
آنمی ناشی از بیماری مزمن یا التهاب: کنترل التهاب با درمان دارویی بیماریهای خودایمنی یا عفونی میتواند کمخونی را بهبود دهد. در برخی بیماران نیاز به مکمل آهن یا داروهای تحریککننده اریتروپویتین وجود دارد.
-
آنمی در بیماریهای کلیوی: جایگزینی اریتروپویتین و تامین آهن به صورت خوراکی یا تزریقی از اصول درمانی است.
-
آنمی در بیماران سرطانی: درمان ترکیبی شامل مدیریت بیماری زمینهای، استفاده از اریتروپویتین و در صورت لزوم انتقال خون است.
مدیریت آنمی همولیتیک و نادر
در آنمیهای همولیتیک، هدف اصلی کاهش تخریب گلبولهای قرمز و حمایت از تولید مغز استخوان است:
-
آنمی همولیتیک خودایمنی: استفاده از کورتیکواستروئیدها و داروهای سرکوبکننده سیستم ایمنی اصلیترین روش درمان است. در موارد مقاوم، انتقال خون و گاهی اسپلنکتومی یا درمانهای بیولوژیک مورد نیاز است.
-
اختلالات همولیتیک مادرزادی: درمان شامل مدیریت علائم، پیوند مغز استخوان در موارد شدید و کنترل عوارض مزمن مانند آسیب اندامها است.
-
آنمی میکروآنژیپاتیک: درمان بسته به علت زمینهای انجام میشود و میتواند شامل پلاسمافرزیس، داروهای ضدپلاکت و درمان حمایتی کلیوی باشد.
مداخلات حمایتی و انتقال خون
در کمخونیهای شدید یا با علائم بالینی شدید، انتقال خون یکی از مداخلات فوری و حیاتی است. هدف از انتقال خون، افزایش سریع هموگلوبین و بهبود وضعیت همودینامیک بیمار است. علاوه بر آن، مراقبت تغذیهای، مدیریت خستگی و فعالیت بدنی، و اصلاح کمبودهای الکترولیت و مواد مغذی به عنوان درمانهای تکمیلی اهمیت دارند.
پیشگیری و مراقبت طولانیمدت
مدیریت آنمی تنها محدود به درمان کوتاهمدت نیست، بلکه پیشگیری و پیگیری طولانیمدت نیز نقش حیاتی دارد:
-
غربالگری گروههای پرخطر مانند زنان باردار، سالمندان، کودکان و بیماران با بیماریهای مزمن.
-
آموزش تغذیهای و اصلاح سبک زندگی برای پیشگیری از کمبود مواد مغذی و فقر آهن.
-
پیگیری منظم آزمایشهای خون برای ارزیابی پاسخ به درمان و تشخیص عود یا پیشرفت بیماریهای زمینهای.
در نهایت، مدیریت موفق آنمی نیازمند رویکرد جامع و چندجانبه است که همزمان به اصلاح کمخونی، کنترل بیماری زمینهای، تامین مواد مغذی و حمایت بالینی بیمار توجه کند. همکاری بینرشتهای بین هماتولوژیستها، متخصصان داخلی، تغذیه و مراقبتهای حمایتی میتواند بهبود کیفیت زندگی، کاهش عوارض و افزایش بقاء بیمار را به همراه داشته باشد.
پیشگیری و آموزش سلامت
پیشگیری از آنمی و اختلالات خونی یکی از مهمترین ارکان کاهش بار بیماری در جوامع است و نقش حیاتی در حفظ سلامت عمومی و کاهش هزینههای درمانی دارد. این استراتژیها باید هم بر اصلاح عوامل خطر محیطی و تغذیهای و هم بر آموزش جامعه و بیماران متمرکز شوند تا افراد بتوانند از بروز کمخونیهای قابل پیشگیری جلوگیری کنند و در صورت بروز، به موقع شناسایی و درمان شوند.
اهمیت پیشگیری از آنمی
آنمی، به ویژه انواع ناشی از کمبود مواد مغذی و بیماریهای مزمن، میتواند تأثیرات طولانیمدت بر سلامت فرد داشته باشد. کودکان مبتلا به آنمی ممکن است دچار تاخیر رشد و اختلالات شناختی شوند، زنان باردار با آنمی در معرض خطر زایمان زودرس و وزن پایین نوزاد قرار دارند، و سالمندان با آنمی خطر اختلالات قلبی، کاهش توانایی عملکرد روزانه و افزایش مرگ و میر را تجربه میکنند. بنابراین، پیشگیری نه تنها سلامت فردی بلکه سلامت جمعیت را نیز بهبود میبخشد.
اصلاح رژیم غذایی و تغذیه بهینه
یکی از مؤثرترین روشهای پیشگیری، تأمین کافی آهن، ویتامین B12، اسید فولیک و سایر ریزمغذیها از طریق رژیم غذایی است. مصرف منابع غذایی غنی از آهن مانند گوشت قرمز، جگر، حبوبات، سبزیجات سبز برگ، و مواد غذایی غنی از ویتامین C که جذب آهن را افزایش میدهند، توصیه میشود. همچنین تأمین ویتامین B12 از منابع حیوانی و اسید فولیک از سبزیجات، میوهها و غلات غنی شده اهمیت دارد. مصرف مکملها در گروههای پرخطر مانند زنان باردار، کودکان و سالمندان میتواند نقش پیشگیرانه مؤثری داشته باشد.
غربالگری و ارزیابی منظم
غربالگری منظم افراد پرخطر به شناسایی زودهنگام کمخونی کمک میکند و اجازه میدهد درمان به موقع آغاز شود. این غربالگریها شامل CBC و بررسی ذخایر آهن و ویتامینها در زنان باردار، کودکان زیر پنج سال و سالمندان است. شناسایی کمخونیهای خفیف قبل از بروز عوارض جدی میتواند سلامت فرد را حفظ کرده و هزینههای درمانی را کاهش دهد.
آموزش جامعه و بیماران
آموزش نقش حیاتی در پیشگیری و مدیریت آنمی دارد. ارائه اطلاعات به جامعه و بیماران درباره علل، علائم، عواقب و روشهای پیشگیری موجب افزایش آگاهی و مشارکت فعال افراد در مراقبت از سلامت خود میشود. این آموزشها میتواند از طریق برنامههای آموزشی در مدارس، مراکز بهداشت و رسانههای عمومی انجام شود.
مدیریت عوامل خطر محیطی و رفتاری
عوامل محیطی و رفتاری مانند مصرف ناکافی مواد غذایی مغذی، عفونتهای مزمن، خونریزیهای پنهان گوارشی و مصرف داروهای مضر میتوانند خطر آنمی را افزایش دهند. اصلاح این عوامل شامل:
-
ارتقاء بهداشت و کاهش عفونتها از طریق واکسیناسیون و کنترل انگلها
-
مدیریت خونریزیهای مزمن و بررسی سلامت گوارش
-
کاهش مصرف داروهای مضر و بررسی تداخلات دارویی
این اقدامات میتوانند به طور مستقیم و غیرمستقیم از بروز آنمی پیشگیری کنند.
برنامههای ملی و سیاستگذاری سلامت
پیادهسازی سیاستهای سلامت جامعه مانند غنیسازی غلات با آهن و اسید فولیک، تأمین مکملهای غذایی در زنان باردار و کودکان، و ایجاد برنامههای پایش و ارزیابی جمعیت نقش کلیدی در کاهش شیوع آنمی دارد. کشورهای با برنامههای پیشگیرانه جامع توانستهاند شیوع کمخونی فقر آهن و ناشی از سوءتغذیه را به طور قابل توجه کاهش دهند.
جمعبندی رویکرد پیشگیرانه
پیشگیری و آموزش سلامت باید ترکیبی از اصلاح تغذیه، غربالگری منظم، مدیریت عوامل خطر محیطی، و آموزش جامعه و بیماران باشد. این رویکرد جامع نه تنها از بروز آنمی جلوگیری میکند، بلکه در شناسایی زودهنگام و مدیریت مؤثر کمخونیهای موجود نقش حیاتی دارد. اجرای این استراتژیها در سطح فردی و جمعیتی میتواند سلامت عمومی، کیفیت زندگی و بهرهوری اقتصادی جامعه را به طور چشمگیری بهبود بخشد.
عوارض و پیامدهای آنمی
آنمی، بهویژه اگر مزمن یا شدید باشد، میتواند تأثیرات گسترده و پیچیدهای بر سلامت جسمانی، روانی و کیفیت زندگی افراد داشته باشد. این پیامدها نه تنها ناشی از کاهش ظرفیت حمل اکسیژن توسط گلبولهای قرمز است، بلکه اغلب با بیماریهای زمینهای و عوارض سیستمیک همراه است. شناسایی و مدیریت به موقع آنمی اهمیت زیادی دارد، زیرا پیشگیری از عوارض میتواند موجب بهبود عملکرد فرد و کاهش مرگ و میر شود.
عوارض قلبی و عروقی
یکی از مهمترین پیامدهای آنمی، تأثیر آن بر سیستم قلبی-عروقی است. کاهش هموگلوبین و ظرفیت حمل اکسیژن باعث میشود قلب مجبور شود با افزایش ضربان و حجم ضربهای تلاش کند تا اکسیژن کافی به بافتها برسد. این وضعیت میتواند منجر به تپش قلب، نارسایی قلبی احتقانی، آنژین و در موارد شدید سکته قلبی شود. مطالعات نشان دادهاند که آنمی در بیماران با بیماریهای قلبی و عروقی میتواند پیشآگهی بیماری را بدتر کرده و خطر مرگ را افزایش دهد.
پیامدهای عصبی و شناختی
کمبود هموگلوبین و اکسیژنرسانی ناکافی به مغز میتواند باعث اختلالات شناختی، کاهش تمرکز، حافظه ضعیف و کندی پاسخهای ذهنی شود. در کودکان، آنمی مزمن میتواند تاخیر رشد ذهنی و کاهش عملکرد تحصیلی ایجاد کند، و در سالمندان، خطر زوال عقل و افت شناختی افزایش مییابد. همچنین، آنمیهای ناشی از کمبود ویتامین B12 میتوانند با اختلالات عصبی محیطی و بیحسی اندامها همراه باشند.
تأثیر بر سیستم ایمنی
آنمی به خصوص آنمی فقر آهن و آنمی ناشی از بیماری مزمن میتواند توان دفاعی بدن را کاهش دهد و حساسیت به عفونتها را افزایش دهد. مطالعات نشان دادهاند که کمخونی با کاهش فعالیت لنفوسیتها و اختلال عملکرد فاگوسیتها همراه است، که این موضوع میتواند پاسخ ایمنی به واکسیناسیون و عفونتها را کاهش دهد.
عوارض در دوران بارداری و نوزادان
در زنان باردار، آنمی به ویژه ناشی از کمبود آهن میتواند با زایمان زودرس، وزن کم نوزاد هنگام تولد، پرهاکلامپسی و خونریزی بعد از زایمان مرتبط باشد. کمبود هموگلوبین در مادر همچنین میتواند باعث اختلال در رشد مغزی و جسمی جنین شود. نوزادان متولد شده از مادران کمخون بیشتر در معرض کمخونی در ماههای اول زندگی و تاخیر رشد شناختی قرار دارند.
پیامدهای عملکردی و کیفیت زندگی
آنمی مزمن میتواند باعث خستگی مفرط، کاهش توانایی انجام فعالیتهای روزمره، ضعف عضلانی و کاهش تحمل ورزش شود. این اثرات به ویژه در سالمندان و بیماران با بیماریهای مزمن قابل توجه است و میتواند به کاهش استقلال و افزایش نیاز به مراقبتهای حمایتی منجر شود.
عوارض گوارشی و متابولیک
برخی آنمیها مانند آنمی ناشی از کمبود ویتامین B12 یا فقر آهن مرتبط با خونریزیهای مزمن میتوانند اختلالات گوارشی، کاهش اشتها و سوءجذب مواد مغذی ایجاد کنند. کمبود مواد معدنی و ویتامینها ممکن است به کاهش عملکرد متابولیک و ایجاد اختلالات هورمونی بینجامد.
عوارض طولانیمدت و مزمن
در آنمیهای مقاوم به درمان یا ناشی از بیماریهای مزمن، پیامدهای طولانیمدت شامل اختلالات قلبی، کاهش عملکرد کلیوی، کاهش توانایی عملکردی و افزایش خطر مرگ و میر است. مدیریت مؤثر بیماری زمینهای و جبران کمبودهای تغذیهای برای کاهش این پیامدها حیاتی است.
پیامدهای روانی و اجتماعی
علاوه بر اثرات جسمانی، آنمی میتواند باعث افسردگی، اضطراب، کاهش انگیزه و افت کیفیت زندگی اجتماعی شود. کاهش انرژی و توانایی انجام فعالیتهای روزمره میتواند بر کارایی شغلی، تحصیلی و روابط بینفردی تأثیر منفی بگذارد.
جمعبندی کلی پیامدهای آنمی
آنمی یک بیماری ساده و قابل درمان نیست؛ بلکه یک اختلال پیچیده با پیامدهای چندسیستمی است. تأثیرات قلبی-عروقی، عصبی، ایمنی، رشد و متابولیک و همچنین پیامدهای روانی و اجتماعی آن اهمیت تشخیص زودهنگام و درمان هدفمند را دوچندان میکند. پیشگیری، شناسایی به موقع و درمان مناسب میتواند عوارض کوتاهمدت و بلندمدت را کاهش دهد و کیفیت زندگی بیماران را بهبود بخشد.
نوآوریها و تحقیقات جدید
در سالهای اخیر، حوزه آنمی و اختلالات خونی شاهد پیشرفتهای قابل توجهی در درک مکانیسمهای مولکولی، روشهای تشخیصی و درمانهای نوین بوده است. این تحقیقات نوید افزایش دقت تشخیص، کاهش عوارض، بهبود کیفیت زندگی بیماران و ارائه راهکارهای فردمحور برای مدیریت آنمی را میدهند. در این بخش به بررسی مهمترین نوآوریها و یافتههای علمی اخیر در زمینه آنمی پرداخته میشود.
پیشرفتهای مولکولی و ژنتیکی
درک عمیقتر از ژنتیک و مولکولهای دخیل در تولید گلبولهای قرمز و هموگلوبین، انقلابی در شناخت انواع آنمی به ویژه آنمیهای ارثی ایجاد کرده است. شناسایی جهشهای ژنتیکی در ژنهای مرتبط با سنتز هموگلوبین، کنترل رشد مغز استخوان و مسیرهای آهن امکان تشخیص زودهنگام و پیشبینی شدت بیماری را فراهم کرده است. علاوه بر آن، تحقیقات بر روی سنجش پلیمورفیسمهای تکنوکلئوتیدی (SNP) و نقش آنها در تعیین سطح هموگلوبین و مقاومت به کمخونی، بینشهای جدیدی برای طبقهبندی ریسک جمعیتها ارائه کرده است.
داروهای نوین و درمانهای هدفمند
تحقیقات اخیر به توسعه داروهای هدفمند و بیولوژیک پرداختهاند که میتوانند مسیرهای مولکولی و سلولی خاص مرتبط با کمخونی را اصلاح کنند. برای مثال، داروهای فعالکننده اریتروپوئز و آنالوگهای هورمون اریتروپویتین با دوز دقیق، به بیماران با آنمی ناشی از بیماری مزمن یا آنمی کلیوی کمک میکنند بدون ایجاد عوارض ثانویه مانند افزایش بیش از حد هموگلوبین. همچنین داروهای مهارکننده هپسیدین که جذب آهن و بازجذب آن را تنظیم میکنند، نویدبخش درمانهای دقیق برای آنمیهای ناشی از التهاب و بیماریهای مزمن هستند.
تحقیقات در زمینه درمانهای ژنی و سلولی
در آنمیهای ارثی مانند تالاسمی و کمخونی داسیشکل، درمانهای ژنی و سلولدرمانی در حال توسعهاند. این روشها شامل ویرایش ژن با استفاده از CRISPR-Cas9، انتقال سلولهای بنیادی سالم و تحریک بیان هموگلوبین جنینی است. این تحقیقات میتوانند امکان درمان قطعی بیماریهای ژنتیکی خونی را فراهم کنند و نیاز به انتقال خون مکرر و درمانهای حمایتی را کاهش دهند.
پیشرفتهای تشخیصی
روشهای تشخیصی نیز به طور چشمگیری پیشرفت کردهاند. استفاده از تصویربرداری دیجیتال گلبولهای قرمز و الگوریتمهای هوش مصنوعی برای شناسایی دقیق تغییرات مورفولوژیک گلبولهای قرمز، امکان تشخیص زودهنگام آنمی و تعیین نوع آن را با دقت بالا فراهم کرده است. علاوه بر آن، آزمونهای مولکولی و بیوشیمیایی پیشرفته به تشخیص دقیق آنمیهای نادر و پیچیده کمک میکنند، که پیش از این با روشهای سنتی قابل شناسایی نبودند.
نقش تغذیه و ریزمغذیها
تحقیقات جدید تأکید کردهاند که ریزمغذیهایی مانند زینک و ویتامینهای گروه B نقش مهمی در سنتز هموگلوبین و پیشگیری از آنمی دارند. مطالعات نشان دادهاند که تأمین بهینه این ریزمغذیها میتواند پاسخ درمانی آنمیهای ناشی از کمبود مواد مغذی را بهبود دهد و از بروز عوارض طولانیمدت جلوگیری کند.
تحقیقات جمعیتی و اپیدمیولوژیک
مطالعات جدید نشان دادهاند که آنمی در کشورهای با درآمد پایین و متوسط هنوز یک مشکل بهداشتی عمده است. تحقیقات اپیدمیولوژیک با استفاده از دادههای جمعیتی و مدلهای پیشبینی به شناسایی گروههای پرخطر و طراحی برنامههای پیشگیری مؤثر کمک کردهاند. این اطلاعات میتواند در سیاستگذاری سلامت عمومی و طراحی برنامههای تغذیهای جمعیتی مورد استفاده قرار گیرد.
پیشرفتهای فناوری اطلاعات و سلامت دیجیتال
هوش مصنوعی و یادگیری ماشین در تشخیص و مدیریت آنمی کاربرد یافتهاند. الگوریتمهای پیشبینی و تحلیل دادههای آزمایشگاهی قادرند نوع آنمی، شدت و پیشآگهی پاسخ به درمان را با دقت بالا پیشبینی کنند. این فناوریها میتوانند زمان تشخیص و شروع درمان را کاهش دهند و مراقبت فردمحور را بهبود بخشند.
چشمانداز آینده
با توجه به پیشرفتهای اخیر، چشمانداز تحقیقات آینده شامل توسعه داروهای هدفمندتر، درمانهای ژنی و سلولی، و روشهای تشخیصی غیرتهاجمی و سریع است. همچنین، ترکیب دادههای ژنتیکی، تغذیهای و بالینی با هوش مصنوعی و تحلیل دادههای بزرگ میتواند مدیریت آنمی را به صورت فردمحور و دقیقتر کند. انتظار میرود این نوآوریها بتوانند شیوع و شدت آنمی را کاهش داده و کیفیت زندگی بیماران را به شکل چشمگیری بهبود دهند.
نتیجهگیری
آنمی و اختلالات خونی شایع، به عنوان یک چالش مهم سلامت جهانی، نه تنها محدود به تغییرات آزمایشگاهی هموگلوبین و گلبولهای قرمز هستند، بلکه پیامدهای گستردهای بر سلامت فیزیکی، روانی و اجتماعی افراد دارند. مرور جامع حاضر نشان داد که این اختلالات میتوانند ناشی از کمبود مواد مغذی، بیماریهای مزمن، عوامل ژنتیکی و شرایط خاص پزشکی باشند و هر نوع آنمی نیازمند ارزیابی دقیق و مدیریت هدفمند است.
یکی از نکات برجسته در این مقاله، تأکید بر درک دقیق فیزیولوژی و هماتولوژی پایه بود، زیرا شناخت مکانیسمهای تولید و تخریب گلبولهای قرمز، مسیرهای انتقال اکسیژن و تعامل با سیستمهای دیگر بدن، پایه تصمیمگیریهای درمانی و پیشگیرانه را تشکیل میدهد. همچنین، طبقهبندی دقیق آنمیها بر اساس اندازه گلبولهای قرمز، علت زمینهای و مکانیسم پاتوفیزیولوژیک، ابزار مهمی برای انتخاب روشهای درمانی مناسب و پیشبینی عوارض بیماری فراهم میکند.
مدیریت آنمی در قالب یک رویکرد جامع و بینرشتهای، شامل تشخیص دقیق، اصلاح کمبودهای تغذیهای، درمان بیماریهای زمینهای، استفاده از داروهای هدفمند، مداخلات حمایتی و آموزش بیمار است. این رویکرد نه تنها علائم بالینی را بهبود میدهد، بلکه پیامدهای بلندمدت مانند نارسایی قلبی، اختلالات شناختی، کاهش عملکرد ایمنی و پیامدهای بارداری را کاهش میدهد.
پیشگیری و آموزش سلامت، به ویژه در گروههای پرخطر مانند زنان باردار، کودکان، سالمندان و بیماران با بیماریهای مزمن، نقش حیاتی در کاهش شیوع آنمی دارد. اصلاح رژیم غذایی، تأمین ریزمغذیها، غربالگری منظم و آموزش جامعه، میتوانند به بهبود سلامت عمومی، کاهش عوارض و ارتقای کیفیت زندگی کمک کنند.
تحقیقات نوین و پیشرفتهای علمی نیز چشماندازهای امیدوارکنندهای ایجاد کردهاند. پیشرفتهای مولکولی، ژنتیکی، دارویی و فناوریهای نوین تشخیصی، امکان شناسایی زودهنگام، درمانهای هدفمند، مدیریت فردمحور و پیشگیری از آنمیهای نادر و ارثی را فراهم کرده است. ترکیب این نوآوریها با دادههای جمعیتی و هوش مصنوعی، میتواند اثربخشی درمان و سیاستهای سلامت عمومی را به شکل قابل توجهی بهبود دهد.
در نهایت، میتوان نتیجه گرفت که آنمی و اختلالات خونی شایع یک موضوع چندجانبه و پیچیده هستند که نیازمند درک علمی عمیق، مدیریت بالینی دقیق، پیشگیری فعال و بهرهگیری از نوآوریهای علمی میباشند. اجرای چنین رویکردی میتواند شیوع بیماری را کاهش دهد، کیفیت زندگی بیماران را بهبود بخشد و از بروز عوارض جدی و طولانیمدت پیشگیری کند.
با توجه به اهمیت گسترده آنمی، ادامه تحقیقات، ارتقاء برنامههای پیشگیرانه و بهرهگیری از فناوریهای نوین، برای بهبود سلامت جامعه و کاهش بار بیماری در سطح جهانی ضروری است.
مقدمه
آنمی یا کمخونی یکی از شایعترین اختلالات خونی در سراسر جهان است که نه تنها بهعنوان یک بیماری مستقل مطرح میشود، بلکه میتواند بهعنوان نشانهای از بیماریهای زمینهای دیگر نیز بروز کند. این اختلال در سادهترین تعریف، به کاهش تعداد گلبولهای قرمز خون یا کاهش میزان هموگلوبین موجود در این سلولها اطلاق میشود. هموگلوبین مسئول اصلی انتقال اکسیژن از ریهها به بافتها و دفع دیاکسیدکربن از بدن است و زمانی که میزان آن کاهش پیدا کند، تمامی عملکردهای حیاتی بدن دچار اختلال میشود. بنابراین، کمخونی تنها یک مشکل ساده خونی نیست، بلکه میتواند پیامدهای گستردهای بر روی قلب، مغز، سیستم ایمنی و حتی کیفیت زندگی فرد داشته باشد.
اهمیت شناخت آنمی زمانی برجستهتر میشود که بدانیم این اختلال تقریبا در تمامی گروههای سنی و در هر دو جنس دیده میشود، اما برخی جمعیتها بیشتر در معرض خطر قرار دارند. زنان باردار، کودکان، سالمندان، بیماران مبتلا به بیماریهای مزمن، و افراد با وضعیت تغذیه نامناسب بیش از سایرین دچار این مشکل میشوند. مطالعات اپیدمیولوژیک نشان دادهاند که کمخونی در کشورهای با درآمد پایین و متوسط شایعتر است و اغلب ناشی از کمبود آهن و سوءتغذیه میباشد، در حالیکه در کشورهای توسعهیافته بیشتر به علت بیماریهای مزمن، سرطانها و اختلالات ژنتیکی مشاهده میشود.
آنمی و سایر اختلالات خونی از آن جهت اهمیت دارند که میتوانند باعث بروز علائم غیراختصاصی شوند؛ خستگی مفرط، ضعف، رنگپریدگی، سرگیجه و تنگی نفس از جمله نشانههایی هستند که ممکن است در بیماریهای مختلف دیده شوند. این موضوع موجب میشود که تشخیص افتراقی آنمی دشوار باشد و نیاز به بررسی دقیق آزمایشگاهی و بالینی داشته باشد. از سوی دیگر، برخی انواع کمخونی بهصورت بیعلامت بروز میکنند و تنها در جریان آزمایشهای روتین کشف میشوند، که این خود اهمیت غربالگری و مراقبتهای دورهای را برجسته میکند.
از دیدگاه پاتوفیزیولوژیک، آنمی میتواند حاصل سه مکانیزم اصلی باشد: کاهش تولید گلبولهای قرمز، افزایش تخریب این سلولها، یا از دست دادن خون. هر یک از این مکانیزمها خود میتواند ناشی از علل متعددی باشد. برای مثال، کاهش تولید گلبولهای قرمز ممکن است به دلیل کمبود آهن یا ویتامینها، بیماریهای مغز استخوان یا التهاب مزمن ایجاد شود. افزایش تخریب سلولهای خونی اغلب در بیماریهای همولیتیک یا اختلالات ژنتیکی مانند تالاسمی و کمخونی داسی شکل دیده میشود. در نهایت، خونریزیهای حاد یا مزمن، چه در اثر آسیبها و چه در نتیجه اختلالات گوارشی یا قاعدگی شدید، میتوانند منجر به کاهش حجم خون و بروز کمخونی شوند.
از منظر بالینی، درک درست از ماهیت آنمی و اختلالات خونی اهمیت دوچندانی دارد. این بیماریها نهتنها میتوانند کیفیت زندگی بیمار را تحت تأثیر قرار دهند، بلکه در صورت عدم تشخیص و درمان مناسب، قادرند زمینهساز عوارض جدی مانند نارسایی قلبی، سکته مغزی، عفونتهای مکرر، اختلال رشد در کودکان و حتی مرگ شوند. به همین دلیل، رویکرد پزشکی به آنمی باید جامع باشد و شامل بررسی دقیق علت، شدت و پیامدهای احتمالی باشد.
از سوی دیگر، موضوع کمخونی و اختلالات خونی از جنبه بهداشت عمومی و سیاستهای سلامت نیز حائز اهمیت است. سازمان جهانی بهداشت آنمی را یکی از مشکلات مهم بهداشتی میداند که با اهداف توسعه پایدار (SDG) نیز مرتبط است، زیرا بر کارایی نیروی انسانی، توانایی یادگیری کودکان، و سلامت مادران تأثیر مستقیم دارد. برنامههای ملی مکملیاری آهن، غنیسازی مواد غذایی و غربالگریهای منظم از جمله اقداماتی هستند که در بسیاری از کشورها برای کاهش بار بیماری اجرا میشوند.
در کنار این نگاه کلان، پیشرفتهای چشمگیری نیز در حوزههای تشخیصی و درمانی حاصل شده است. امروزه ابزارهای پیشرفته آزمایشگاهی، از جمله بررسی مولکولی و ژنتیکی، امکان تشخیص دقیقتر را فراهم کردهاند. همچنین درمانهای نوین مانند داروهای هدفمند و فاکتورهای محرک اریتروپوئز توانستهاند مسیر درمان را برای بسیاری از بیماران تغییر دهند. با این حال، همچنان چالشهایی نظیر تشخیص زودهنگام، دسترسی به خدمات درمانی و مدیریت طولانیمدت وجود دارد.
به طور کلی، آنمی و اختلالات خونی مجموعهای پیچیده از بیماریها و علائم هستند که نمیتوان آنها را صرفاً به یک علت یا یک گروه جمعیتی محدود کرد. این مقاله با هدف ارائه یک مرور جامع و علمی، به بررسی ابعاد مختلف آنمی و اختلالات خونی شایع خواهد پرداخت. در ادامه ابتدا به مبانی فیزیولوژی خون پرداخته میشود، سپس انواع مختلف کمخونی، عوامل خطر، روشهای تشخیصی، درمانها و راهکارهای پیشگیری به تفصیل بررسی خواهند شد. همچنین به پیشرفتهای اخیر علمی و چشمانداز آینده در این حوزه اشاره میگردد تا تصویری کامل از این موضوع پیچیده و حیاتی ارائه شود.
فیزیولوژی و هماتولوژی پایه
برای درک بهتر آنمی و اختلالات خونی شایع، ابتدا لازم است که با اصول پایهای فیزیولوژی خون و هماتولوژی آشنا شویم. خون بهعنوان یکی از مهمترین بافتهای بدن، نقشی اساسی در حیات سلولی و حفظ تعادل سیستمهای مختلف ایفا میکند. این بافت مایع از اجزای سلولی و بخش مایعی به نام پلاسما تشکیل شده است. هر کدام از این اجزا عملکرد خاصی دارند که در مجموع سبب تأمین اکسیژن و مواد غذایی، دفع مواد زائد، تنظیم ایمنی بدن و حفظ هموستاز میشوند.
گلبولهای قرمز (اریترسیتها) مهمترین سلولهای خونی در بحث کمخونی هستند. این سلولها به شکل دیسکهای دو طرف مقعر طراحی شدهاند تا سطح تماس بیشتری برای تبادل گازها فراهم کنند. فاقد هسته و اندامکهای سلولی هستند تا فضای بیشتری برای پروتئین هموگلوبین داشته باشند. هموگلوبین پروتئینی است که چهار زنجیره پلیپپتیدی دارد و در مرکز هر زنجیره یک گروه «هم» حاوی آهن وجود دارد که توانایی اتصال و انتقال اکسیژن را ممکن میسازد. در شرایط طبیعی، گلبولهای قرمز حدود ۱۲۰ روز در گردش خون عمر میکنند و پس از آن توسط سیستم رتیکولوآندوتلیال، بهویژه در طحال، تجزیه میشوند. اختلال در هر کدام از این مراحل، چه در تولید و چه در تخریب، میتواند منجر به بروز آنمی شود.
تولید گلبولهای قرمز در مغز استخوان انجام میشود و این فرآیند اریتروپوئز نام دارد. این فرایند بهشدت وابسته به هورمونی به نام اریتروپوئیتین است که عمدتاً توسط کلیهها ترشح میشود. زمانی که سطح اکسیژن خون کاهش پیدا میکند، کلیهها با افزایش ترشح اریتروپوئیتین به مغز استخوان سیگنال میدهند تا تولید اریتروسیتها را افزایش دهد. در این میان، مواد مغذی همچون آهن، ویتامین B12 و اسید فولیک نقش حیاتی دارند. آهن برای سنتز هموگلوبین ضروری است، ویتامین B12 و فولات برای تقسیم سلولی و بلوغ هستهای لازم هستند. کمبود هر یک از این عناصر، تولید سلولهای قرمز را مختل میکند و نهایتاً منجر به بروز آنمی میشود.
بخش دیگر خون شامل گلبولهای سفید (لکوسیتها) و پلاکتها است. هرچند تمرکز اصلی در کمخونی بر روی گلبولهای قرمز است، اما نباید از نقش سایر سلولها غافل شد. گلبولهای سفید بخش مهمی از سیستم ایمنی را تشکیل میدهند و در دفاع در برابر عفونتها و التهابها نقش دارند. پلاکتها نیز سلولهای کوچکی هستند که از مگاکاریوسیتها در مغز استخوان مشتق میشوند و وظیفه اصلی آنها انعقاد خون و جلوگیری از خونریزی است. اختلال در پلاکتها یا مسیرهای انعقادی میتواند منجر به خونریزیهای مکرر و مزمن شود که در نهایت زمینهساز کمخونیهای شدید خواهد بود.
از نظر هماتولوژی، تعادل بین تولید و تخریب سلولهای خونی تحت عنوان هموستاز شناخته میشود. در حالت طبیعی، مغز استخوان روزانه میلیونها گلبول قرمز جدید تولید میکند تا جایگزین سلولهای فرسوده شود. اگر این تعادل به هر دلیل بههم بخورد، بدن دچار مشکلات جدی خواهد شد. برای مثال، در صورت افزایش تخریب گلبولهای قرمز بدون توانایی مغز استخوان برای جبران آن، کمخونی همولیتیک رخ میدهد. در مقابل، اگر مغز استخوان به علت بیماریهای ژنتیکی یا بدخیمیهای خونی نتواند سلول کافی تولید کند، آنمیهای آپلاستیک یا میلودیسپلاستیک بروز پیدا میکنند.
پلاسما بخش مایع خون است که حدود ۵۵ درصد حجم کل خون را تشکیل میدهد. این بخش حاوی آب، الکترولیتها، پروتئینها، هورمونها و مواد غذایی است. پروتئینهای پلاسما، شامل آلبومین، گلوبولینها و فاکتورهای انعقادی، نقشهای مهمی در حفظ فشار اسمزی، ایمنی و انعقاد خون دارند. تغییرات پاتولوژیک در این پروتئینها یا در میزان آب بدن میتواند به تغییرات هماتولوژیک منجر شود. بهعنوان نمونه، در بیماریهای مزمن کبدی، کاهش سنتز آلبومین و فاکتورهای انعقادی سبب بروز مشکلات جدی خونی و افزایش خطر خونریزی میشود.
یکی از اصول مهم در فیزیولوژی خون، شاخصهای خونی است که در آزمایش هموگرام یا CBC (شمارش کامل خون) اندازهگیری میشود. از جمله این شاخصها میتوان به هموگلوبین (Hb)، هماتوکریت (Hct)، حجم متوسط گلبول قرمز (MCV)، غلظت متوسط هموگلوبین (MCHC) اشاره کرد. این شاخصها نه تنها به تشخیص کمخونی کمک میکنند، بلکه در طبقهبندی نوع آن نیز نقش اساسی دارند. برای مثال، کاهش MCV نشانهای از آنمی میکروسیتیک (مانند فقر آهن) است، در حالی که افزایش آن اغلب در آنمیهای ماکروسیتیک (مانند کمبود B12 یا فولات) مشاهده میشود.
از منظر فیزیولوژیک، اکسیژنرسانی به بافتها مهمترین وظیفه خون و بهویژه گلبولهای قرمز است. زمانی که هموگلوبین کاهش یابد، میزان اکسیژنرسانی به اندامهای حیاتی نظیر مغز و قلب نیز مختل میشود. بدن برای جبران این وضعیت از مکانیسمهای مختلفی بهره میبرد؛ افزایش ضربان قلب، افزایش تعداد تنفس، گشاد شدن عروق و حتی افزایش تولید اریتروپوئیتین. با این حال، اگر آنمی شدید یا طولانیمدت باشد، این مکانیسمهای جبرانی ناکافی خواهند بود و علائم بالینی جدی بروز میکنند.
از دیدگاه تکاملی، وجود انواع مختلف هموگلوبین در دورههای مختلف زندگی انسان نشاندهنده سازگاری بدن با نیازهای متغیر اکسیژنی است. در دوران جنینی، هموگلوبین جنینی (HbF) با تمایل بالاتر به اکسیژن وجود دارد تا انتقال گاز از مادر به جنین به بهترین شکل انجام گیرد. پس از تولد، به تدریج HbF جای خود را به هموگلوبین بالغ (HbA) میدهد. اختلال در این فرآیند میتواند باعث بروز مشکلاتی نظیر تالاسمی شود.
به طور خلاصه، فیزیولوژی و هماتولوژی پایه، اساس درک تمام اختلالات خونی و به ویژه آنمی است. هر گونه تغییر در چرخه تولید، عملکرد یا تخریب سلولهای خونی میتواند پیامدهای گستردهای به دنبال داشته باشد. شناخت دقیق این مبانی به پزشکان کمک میکند تا بتوانند تشخیص صحیح، درمان مؤثر و پیشگیری بهموقع را انجام دهند. این دانش همچنین در توسعه روشهای نوین تشخیصی و درمانی نقش کلیدی دارد و مسیر تحقیقات آینده را روشنتر میسازد.
طبقهبندی و تعریف آنمی
آنمی یا کمخونی یکی از شایعترین اختلالات خونی در سطح جهان است که با کاهش تعداد گلبولهای قرمز یا کاهش غلظت هموگلوبین در خون مشخص میشود. این وضعیت منجر به کاهش ظرفیت خون برای حمل و انتقال اکسیژن به بافتها میگردد و در نتیجه طیفی از علائم بالینی از خستگی و ضعف عمومی تا تنگی نفس، تپش قلب و اختلالات شناختی را ایجاد میکند. اهمیت مطالعه و شناخت دقیق آنمی به این دلیل است که این اختلال نهتنها به عنوان یک بیماری مستقل مطرح است بلکه میتواند نشانهای از بیماریهای زمینهای جدیتر مانند سرطانها، اختلالات خودایمنی، بیماریهای مزمن کلیوی یا سوءتغذیه باشد.
تعریف آنمی بر اساس معیارهای آزمایشگاهی انجام میشود. سازمان جهانی بهداشت آنمی را بهصورت کاهش سطح هموگلوبین خون کمتر از ۱۳ گرم بر دسیلیتر در مردان بالغ و کمتر از ۱۲ گرم بر دسیلیتر در زنان بالغ تعریف میکند. البته باید توجه داشت که این مقادیر بسته به سن، جنس، شرایط فیزیولوژیک مانند بارداری و حتی ارتفاع محل زندگی از سطح دریا متغیر است. بنابراین، تفسیر نتایج هموگلوبین باید همواره با در نظر گرفتن شرایط فردی بیمار انجام شود.
از دیدگاه بالینی و آزمایشگاهی، آنمی بر اساس معیارهای مختلفی طبقهبندی میشود. یکی از مهمترین شیوههای طبقهبندی، توجه به اندازه و شکل گلبولهای قرمز است. در این روش که بر اساس شاخصهای گلبولی مانند MCV (میانگین حجم گلبولی) و MCH (میانگین هموگلوبین داخل گلبول) بنا شده است، آنمی به سه گروه اصلی تقسیم میشود:
-
آنمی میکروسیتیک: در این حالت حجم متوسط گلبول قرمز کاهش مییابد و گلبولها کوچکتر از حد طبیعی هستند. شایعترین علت آن کمبود آهن است، اما تالاسمی و برخی مسمومیتها مانند مسمومیت با سرب نیز میتوانند از دلایل آن باشند.
-
آنمی نورموسیتیک: در این گروه حجم گلبولها طبیعی است، اما تعداد کلی گلبولهای قرمز یا میزان هموگلوبین آنها کاهش یافته است. علل اصلی این دسته شامل خونریزیهای حاد، بیماریهای مزمن و نارسایی مغز استخوان است.
-
آنمی ماکروسیتیک: در این وضعیت گلبولها بزرگتر از حد طبیعی هستند که معمولاً در نتیجه اختلال در سنتز DNA رخ میدهد. شایعترین علل آن کمبود ویتامین B12 و اسید فولیک است.
روش دیگر برای طبقهبندی آنمی بر اساس مکانیسم پاتوفیزیولوژیک آن صورت میگیرد. در این دیدگاه، آنمیها به سه گروه عمده تقسیم میشوند:
-
آنمی ناشی از کاهش تولید گلبول قرمز: این دسته شامل شرایطی میشود که در آن مغز استخوان قادر به تولید کافی گلبول قرمز نیست. علل این حالت شامل کمبود مواد مغذی (آهن، ویتامین B12 و اسید فولیک)، بیماریهای مغز استخوان مانند لوسمی یا آپلازی، و همچنین بیماریهای مزمن مانند عفونتهای طولانیمدت یا بیماریهای التهابی است.
-
آنمی ناشی از افزایش تخریب گلبولهای قرمز (همولیز): در این شرایط، طول عمر طبیعی گلبولهای قرمز کاهش یافته و تخریب آنها در طحال یا عروق افزایش مییابد. این وضعیت میتواند به صورت مادرزادی مانند در کمخونی داسیشکل و اسفروسیتوز ارثی، یا به صورت اکتسابی مانند در هموگلوبینوری حملهای شبانه و واکنشهای خودایمنی رخ دهد.
-
آنمی ناشی از خونریزی: این نوع آنمی میتواند به دنبال خونریزی حاد (مانند تصادف یا جراحی) یا خونریزی مزمن (مانند خونریزی گوارشی یا قاعدگیهای شدید) ایجاد شود. در حالت مزمن، کاهش تدریجی ذخایر آهن بدن منجر به کمخونی میکروسیتیک نیز میشود.
طبقهبندی آنمی از نظر شدت نیز اهمیت زیادی دارد. شدت آنمی معمولاً بر اساس میزان هموگلوبین خون تعیین میشود:
-
آنمی خفیف: کاهش خفیف هموگلوبین بدون بروز علائم واضح.
-
آنمی متوسط: سطح هموگلوبین پایینتر همراه با بروز علائم بالینی قابل توجه مانند ضعف، سرگیجه یا تنگی نفس خفیف.
-
آنمی شدید: در این حالت، سطح هموگلوبین به حدی پایین است که عملکرد حیاتی ارگانها را تهدید میکند و ممکن است نیاز به مداخلات فوری مانند انتقال خون داشته باشد.
نکته مهم در طبقهبندی آنمی این است که هر بیمار میتواند ترکیبی از مکانیسمها یا ویژگیها را داشته باشد. به عنوان مثال، فردی ممکن است هم دچار خونریزی مزمن باشد و هم کمبود آهن، یا بیماری مزمنی داشته باشد که علاوه بر کاهش تولید گلبول قرمز، به افزایش تخریب آنها نیز منجر شود. بنابراین، یک رویکرد جامع تشخیصی که شامل ارزیابی تاریخچه پزشکی، معاینه بالینی دقیق و استفاده از آزمایشهای تکمیلی باشد، برای شناسایی علت اصلی آنمی ضروری است.
در نهایت باید تاکید کرد که طبقهبندی و تعریف دقیق آنمی تنها یک ابزار تشخیصی نیست، بلکه راهنمای اصلی برای انتخاب درمان مناسب و مؤثر نیز به شمار میآید. درمان آنمی باید هم علت زمینهای را هدف قرار دهد و هم علائم بیمار را کنترل کند. برای مثال، در کمخونی فقر آهن مصرف مکملهای آهن ضروری است، در حالیکه در آنمی ناشی از کمبود ویتامین B12، تزریق این ویتامین تجویز میشود.
اپیدمیولوژی و عوامل خطر
آنمی به عنوان یکی از شایعترین اختلالات خونی در سطح جهان مطرح است و بار قابل توجهی را بر نظامهای سلامت عمومی و کیفیت زندگی افراد تحمیل میکند. بر اساس گزارشهای سازمان جهانی بهداشت، بیش از یکچهارم جمعیت جهان به درجاتی از کمخونی مبتلا هستند که این رقم نشاندهنده اهمیت بالای آن از منظر بهداشت عمومی است. در بسیاری از مناطق کمدرآمد و در حال توسعه، آنمی یکی از مهمترین علل ناتوانی، افت بهرهوری و حتی مرگومیر به شمار میآید. در کشورهای توسعهیافته نیز اگرچه شیوع آن کمتر است، اما همچنان در گروههای خاص مانند سالمندان، زنان باردار و بیماران مبتلا به بیماریهای مزمن دیده میشود.
از نظر اپیدمیولوژیک، آنمی با سن، جنس، شرایط اجتماعی-اقتصادی و وضعیت تغذیهای ارتباط تنگاتنگی دارد. در کودکان زیر پنج سال، کمخونی ناشی از کمبود آهن یکی از مهمترین عوامل محدودکننده رشد و تکامل شناختی محسوب میشود. در زنان در سنین باروری، بارداری و خونریزیهای قاعدگی نقش تعیینکنندهای در افزایش شیوع آنمی دارند. در سالمندان نیز بروز بیماریهای مزمن، کاهش جذب رودهای و تغییرات فیزیولوژیک مرتبط با افزایش سن از عوامل مهم بروز کمخونی هستند.
از دیدگاه جغرافیایی، شیوع آنمی در کشورهای آفریقایی و جنوب آسیا بسیار بالاتر از کشورهای اروپایی و آمریکای شمالی گزارش شده است. این تفاوت نه تنها به وضعیت تغذیهای و دسترسی به منابع غذایی وابسته است، بلکه به عواملی مانند بار بالای بیماریهای عفونی از جمله مالاریا، انگلهای رودهای و عفونتهای مزمن نیز ارتباط دارد. برای مثال، در مناطقی که مالاریا شایع است، همولیز ناشی از این بیماری عامل اصلی کمخونی محسوب میشود. در مقابل، در کشورهای صنعتی، بیماریهای مزمن کلیوی، سرطانها و بیماریهای التهابی نقش برجستهتری در بروز آنمی دارند.
عوامل خطر بروز آنمی بسیار متنوعاند و در سه دسته کلی قابل بررسی هستند: عوامل فردی، عوامل تغذیهای و عوامل محیطی یا بیماریزای زمینهای.
از نظر عوامل فردی، سن و جنس بیشترین اهمیت را دارند. کودکان خردسال به دلیل نیاز بالای بدن به آهن برای رشد سریع در معرض خطر ویژهای قرار دارند. زنان به دلیل خونریزیهای قاعدگی و بارداری مستعد کمخونی فقر آهن هستند. سالمندان نیز به علت کاهش توانایی جذب مواد مغذی و شیوع بالای بیماریهای مزمن بیشتر در معرض آنمی قرار میگیرند. همچنین زمینههای ژنتیکی مانند تالاسمی یا کمخونی داسیشکل در برخی جمعیتها ریسک ابتلا را افزایش میدهد.
در حوزه تغذیه، کمبود دریافت ریزمغذیها مهمترین عامل است. کمبود آهن شایعترین علت آنمی در جهان به شمار میآید و بهویژه در جوامعی که مصرف گوشت قرمز و منابع حیوانی کم است، بسیار دیده میشود. کمبود ویتامین B12 و اسید فولیک نیز در بروز آنمی ماکروسیتیک نقش اساسی دارند. عادات تغذیهای نامناسب مانند مصرف بیش از حد چای و قهوه (که جذب آهن را کاهش میدهد) یا رژیمهای غذایی محدودکننده نیز از عوامل مستعدکننده محسوب میشوند.
از منظر بیماریهای زمینهای و شرایط بالینی، بیماریهای مزمن مانند نارسایی کلیه، سرطانها، عفونتهای مزمن، بیماریهای خودایمنی و التهابهای طولانیمدت به عنوان عوامل مهم خطر کمخونی شناخته میشوند. در این شرایط، تولید اریتروپویتین کاهش یافته یا پاسخ مغز استخوان به آن مختل میشود و به دنبال آن تولید گلبولهای قرمز کاهش مییابد. همچنین بیماریهای گوارشی مانند بیماری سلیاک یا التهاب مزمن معده که جذب مواد مغذی را مختل میکنند، میتوانند بهطور غیرمستقیم منجر به کمخونی شوند.
نکته قابل توجه دیگر، نقش شرایط اجتماعی و اقتصادی است. فقر، دسترسی محدود به مراقبتهای بهداشتی و تغذیه ناکافی از مهمترین عوامل خطر آنمی در کشورهای در حال توسعه به شمار میآیند. در این جوامع، همپوشانی عوامل خطر مانند سوءتغذیه، عفونتهای مکرر و دسترسی محدود به داروهای مکمل، بار بیماری را بهشدت افزایش میدهد. در مقابل، در جوامع ثروتمند، سبک زندگی کمتحرک، چاقی، بیماریهای مزمن غیرواگیر و افزایش سن جمعیت بیشتر بهعنوان عوامل خطر مطرح هستند.
اپیدمیولوژی آنمی همچنین نشان میدهد که این بیماری اثرات بیننسلی دارد. برای مثال، زنان باردار مبتلا به کمخونی بیشتر در معرض زایمان زودرس و تولد نوزاد با وزن کم هستند. این نوزادان نیز در آینده بیشتر در معرض خطر ابتلا به کمخونی و مشکلات رشد قرار خواهند گرفت. بنابراین، کمخونی نه تنها یک مشکل فردی بلکه یک معضل اجتماعی و نسلی محسوب میشود.
با توجه به این شواهد، میتوان گفت که آنمی یک بیماری چندعاملی با توزیع جهانی و ناهمگن است که هم عوامل فردی و هم عوامل محیطی در بروز آن دخیل هستند. این موضوع اهمیت غربالگری، شناسایی عوامل خطر و طراحی مداخلات هدفمند را دوچندان میکند. برنامههای پیشگیری و کنترل کمخونی باید متناسب با شرایط هر منطقه طراحی شوند و شامل مداخلات تغذیهای، بهداشتی و درمانی باشند تا بتوانند به کاهش بار این بیماری کمک کنند.
آنمی ناشی از کمبود مواد مغذی
کمخونی ناشی از کمبود مواد مغذی یکی از شایعترین و قابل پیشگیریترین انواع آنمی در سطح جهان است که به طور مستقیم با وضعیت تغذیهای فرد ارتباط دارد. مواد مغذی کلیدی مانند آهن، ویتامین B12 و اسید فولیک نقش اساسی در ساخت گلبولهای قرمز و سنتز هموگلوبین دارند و کمبود آنها میتواند منجر به اختلال در تولید یا عملکرد سلولهای خونی شود. این نوع آنمی بهویژه در جوامع در حال توسعه که محدودیتهای اقتصادی و فرهنگی منجر به رژیمهای غذایی ناکافی میشود، اهمیت بالایی دارد.
از نظر فیزیولوژیک، تولید گلبول قرمز فرآیندی پیچیده است که نیازمند در دسترس بودن مداوم پیشسازهای متابولیک و کوفاکتورهای ویتامینی است. در صورت کمبود هر یک از این عوامل، چرخه طبیعی تکامل و بلوغ اریتروسیتها مختل شده و در نهایت ظرفیت حمل اکسیژن خون کاهش مییابد. در این میان، سه ماده مغذی بیش از همه در ایجاد کمخونی نقش دارند:
کمخونی فقر آهن
کمبود آهن شایعترین علت آنمی در سطح جهان است و بیش از نیمی از موارد کمخونی را شامل میشود. آهن عنصر اصلی در ساختار هموگلوبین است و کمبود آن منجر به کاهش سنتز هموگلوبین و تولید گلبولهای قرمز کوچک و کمرنگ میشود. این وضعیت با اصطلاح آنمی میکروسیتیک هیپوکرومیک شناخته میشود. علل کمبود آهن متنوعاند و میتوانند شامل دریافت ناکافی آهن از رژیم غذایی، افزایش نیاز بدن (مانند دوران بارداری و رشد سریع در کودکان و نوجوانان)، از دست دادن مزمن خون (مانند خونریزیهای گوارشی یا قاعدگیهای شدید) و کاهش جذب آهن در دستگاه گوارش باشند.
علائم بالینی این نوع کمخونی علاوه بر نشانههای عمومی مانند خستگی، رنگپریدگی و تنگی نفس، شامل تظاهرات خاصی همچون ریزش مو، شکنندگی ناخنها و پیکا (میل غیرعادی به خوردن مواد غیرخوراکی مانند خاک یا یخ) نیز میشود. درمان آن بر پایه مصرف مکملهای آهن خوراکی یا تزریقی و اصلاح رژیم غذایی است، اما در عین حال باید علت زمینهای مانند خونریزی مزمن شناسایی و درمان شود.
کمخونی ناشی از کمبود ویتامین B12
ویتامین B12 یا کوبالامین برای سنتز DNA و تکامل هستهای سلولها ضروری است. در صورت کمبود آن، تولید گلبول قرمز دچار اختلال میشود و سلولها به صورت بزرگ و نابالغ در گردش خون ظاهر میشوند که به این وضعیت آنمی مگالوبلاستیک گفته میشود. علل کمبود ویتامین B12 میتواند شامل رژیم غذایی فاقد محصولات حیوانی (مانند گیاهخواری مطلق)، کاهش جذب به دلیل بیماریهای گوارشی (مانند بیماری سلیاک یا کرون)، کمبود فاکتور داخلی معده در آنمی پرنیشیوز، یا جراحیهایی مانند گاسترکتومی باشد.
ویژگی خاص کمبود ویتامین B12 این است که علاوه بر علائم خونی، تظاهرات عصبی نیز ایجاد میکند. بیماران ممکن است دچار بیحسی اندامها، اختلال در راه رفتن، ضعف حافظه و حتی تغییرات خلقی شوند. این علائم در صورت عدم درمان میتوانند غیرقابل برگشت باشند. درمان کمبود ویتامین B12 معمولاً از طریق تزریق عضلانی این ویتامین انجام میشود، چرا که اغلب علت اصلی مشکل در جذب است نه در دریافت غذایی.
کمخونی ناشی از کمبود اسید فولیک
اسید فولیک نیز مانند ویتامین B12 در سنتز DNA و تقسیم سلولی نقش حیاتی دارد. کمبود آن نیز منجر به بروز آنمی مگالوبلاستیک میشود. از آنجا که اسید فولیک در بسیاری از مواد غذایی گیاهی مانند سبزیجات برگ سبز موجود است، علل اصلی کمبود آن بیشتر شامل تغذیه نامناسب، مصرف الکل، افزایش نیاز در دوران بارداری و شیردهی، و همچنین برخی داروها مانند متوترکسات یا فنیتوئین است که متابولیسم فولات را مختل میکنند.
برخلاف کمبود ویتامین B12، کمبود اسید فولیک علائم عصبی ایجاد نمیکند، اما در بارداری میتواند منجر به بروز نقایص لوله عصبی جنین شود که یکی از مهمترین عوارض کمبود این ویتامین است. بنابراین، توصیه به مصرف مکمل اسید فولیک پیش از بارداری و در طول آن از مهمترین مداخلات بهداشت عمومی در سطح جهان محسوب میشود. درمان کمخونی ناشی از کمبود فولات بر پایه مصرف مکمل خوراکی اسید فولیک و اصلاح رژیم غذایی است.
کمبود سایر مواد مغذی
اگرچه آهن، ویتامین B12 و اسید فولیک نقش اصلی را در کمخونی دارند، اما کمبود سایر مواد مانند ویتامین A، ویتامین C، ویتامین B6، مس و روی نیز میتواند به طور غیرمستقیم در ایجاد یا تشدید آنمی نقش داشته باشد. برای مثال، ویتامین C جذب آهن غیرهمی را افزایش میدهد و کمبود آن میتواند باعث کاهش دسترسی بدن به آهن شود. همچنین ویتامین B6 برای سنتز هم ضروری است و کمبود آن منجر به نوع خاصی از آنمی میکروسیتیک میشود.
به طور کلی، کمخونی ناشی از کمبود مواد مغذی نه تنها سلامت فردی را تحت تأثیر قرار میدهد بلکه پیامدهای گستردهای بر سطح جامعه دارد. در کودکان، این نوع کمخونی منجر به اختلال رشد، کاهش توان یادگیری و ضعف سیستم ایمنی میشود. در زنان باردار، علاوه بر افزایش خطر مرگومیر مادر، عوارض شدیدی بر سلامت جنین دارد. در سطح اقتصادی نیز کاهش بهرهوری کاری، افزایش هزینههای درمانی و ناتوانیهای ناشی از این کمخونی بار سنگینی بر جامعه تحمیل میکند.
از این رو، پیشگیری و کنترل آنمی ناشی از کمبود مواد مغذی یکی از اولویتهای بهداشت عمومی محسوب میشود. مداخلاتی همچون غنیسازی مواد غذایی با آهن و اسید فولیک، برنامههای مکملیاری، آموزش تغذیهای، و تشخیص و درمان بهموقع اختلالات زمینهای میتواند در کاهش بار این بیماری نقش مؤثری ایفا کند.
آنمی مرتبط با بیماریها و شرایط خاص
آنمی مرتبط با بیماریها و شرایط خاص، یکی از پیچیدهترین و بالینیترین دستههای کمخونی است که نه تنها شیوع بالایی در جمعیتهای مختلف دارد، بلکه مدیریت آن نیازمند شناخت دقیق بیماریهای زمینهای و مکانیسمهای پاتوفیزیولوژیک مرتبط است. این نوع آنمی معمولاً در بیماران با بیماریهای مزمن، اختلالات سیستمیک، سرطانها، بیماریهای خودایمنی و شرایط متابولیک خاص مشاهده میشود و میتواند تأثیر قابل توجهی بر کیفیت زندگی و پیشآگهی بیمار داشته باشد.
آنمی ناشی از بیماریهای مزمن و التهاب
یکی از شایعترین انواع آنمی مرتبط با بیماری، آنمی ناشی از بیماریهای مزمن (Anemia of Chronic Disease, ACD) یا آنمی التهاب است. این وضعیت معمولاً در بیماریهایی مانند عفونتهای مزمن، بیماریهای خودایمنی مانند روماتوئید آرتریت، بیماریهای التهابی روده، و برخی نئوپلاسمها دیده میشود. مکانیسم این نوع آنمی پیچیده است و شامل تغییر در متابولیسم آهن، کاهش پاسخ مغز استخوان به اریتروپویتین و افزایش کوتاهمدت گلبولهای قرمز به تخریب در طحال و سایر بافتها میشود.
در این نوع آنمی، سطح سرمی آهن کاهش یافته است اما ذخایر آهن در بدن معمولاً طبیعی یا افزایش یافته است، زیرا التهاب طولانیمدت منجر به افزایش هپتیدین و کاهش ترانسفرین میشود. این مکانیسم سبب میشود که آهن در ماکروفاژها و ذخایر کبدی باقی بماند و برای تولید گلبول قرمز در دسترس نباشد. از نظر آزمایشگاهی، این آنمی معمولاً نورموسیتیک و نورموکرومیک است، هرچند در برخی موارد میتواند هیپوکرومیک میکروسیتیک شود. درمان این نوع آنمی عمدتاً بر کنترل بیماری زمینهای و کاهش التهاب تمرکز دارد و در برخی بیماران نیاز به مکمل آهن یا درمان با اریتروپویتین وجود دارد.
آنمی در بیماریهای کلیوی
نارسایی مزمن کلیه یکی دیگر از مهمترین شرایطی است که با کمخونی همراه است. در بیماران مبتلا به بیماریهای مزمن کلیوی، کاهش تولید اریترپوئتین توسط کلیهها مهمترین عامل بروز آنمی است. این هورمون نقش حیاتی در تحریک مغز استخوان برای تولید گلبولهای قرمز دارد و کاهش آن منجر به نورموسیتیک نورموکرومیک آنمی میشود. علاوه بر آن، در بیماران دیالیزی، کمبود آهن و التهاب مزمن نیز وضعیت کمخونی را تشدید میکنند. مدیریت این نوع آنمی شامل تزریق اریتروپویتین، جایگزینی آهن و کنترل شرایط التهابی زمینهای است.
آنمی در بیماریهای کبد و گوارش
بیماریهای مزمن کبدی مانند سیروز و هپاتیت مزمن میتوانند با مکانیسمهای متعددی باعث کمخونی شوند. کاهش تولید فاکتورهای پلاکتی و اختلال در سنتز پروتئینها، خونریزی مزمن از واریسها یا مخاط گوارش و سوءجذب مواد مغذی همگی نقش دارند. بیماریهای التهابی روده مانند کرون و کولیت اولسراتیو نیز علاوه بر ایجاد خونریزی مزمن، جذب آهن و ویتامینها را کاهش میدهند و به آنمی فقر آهن یا آنمی ترکیبی منجر میشوند.
آنمی در بیماریهای اندوکرین و متابولیک
اختلالات هورمونی مانند کمکاری تیروئید و دیابت میتوانند به صورت غیرمستقیم باعث بروز کمخونی شوند. در کمکاری تیروئید، کاهش متابولیسم و اختلال در تولید اریتروپویتین و کاهش جذب آهن نقش مهمی دارند. در بیماران دیابتی، آنمی میتواند ناشی از بیماری مزمن کلیه مرتبط با دیابت یا التهاب مزمن باشد.
آنمی در سرطانها و نئوپلاسمها
آنمی در بیماران مبتلا به سرطان به طور عمده به سه دسته تقسیم میشود:
-
آنمی ناشی از بیماری مزمن یا التهاب که در اثر پاسخ التهابی طولانی ایجاد میشود.
-
آنمی ناشی از شیمیدرمانی یا پرتودرمانی که به دلیل سرکوب مغز استخوان اتفاق میافتد.
-
آنمی ناشی از خونریزی یا همولیز که میتواند در تومورهای دستگاه گوارش یا خونریزیهای ناشی از تومور رخ دهد.
این آنمیها میتوانند همزمان رخ دهند و نیازمند ارزیابی دقیق بالینی و آزمایشگاهی برای مدیریت مؤثر هستند. درمان معمولاً ترکیبی از کنترل بیماری زمینهای، جایگزینی خون یا فاکتورهای خونساز و مدیریت خونریزیها است.
آنمی در شرایط خاص دیگر
برخی شرایط دیگر مانند بارداری، جراحیهای بزرگ، پیوند اعضا و اختلالات خودایمنی نیز میتوانند با آنمی همراه شوند. در بارداری، افزایش حجم خون و نیاز بالای جنین به آهن، ویتامین B12 و اسید فولیک میتواند به کمخونی فیزیولوژیک یا کمخونی ترکیبی منجر شود. بیماران پیوند اعضا ممکن است به دلیل سرکوب ایمنی، مصرف داروهای مهارکننده مغز استخوان و عفونتهای مزمن دچار آنمی شوند.
در نهایت، آنمی مرتبط با بیماریها و شرایط خاص اغلب چندعاملی و پیچیده است و درمان آن نیازمند رویکردی جامع است که علاوه بر اصلاح کمخونی، به کنترل بیماری زمینهای، مدیریت التهاب و تامین مواد مغذی مورد نیاز توجه کند. ارزیابی دقیق با استفاده از آزمایشهای هماتولوژیک، تصویربرداریهای تکمیلی و بررسی وضعیت مواد مغذی ضروری است تا درمان هدفمند و مؤثر انجام شود.
اختلالات همولیتیک و نادر
اختلالات همولیتیک و آنمیهای نادر به عنوان گروهی پیچیده از اختلالات خونی شناخته میشوند که در آنها طول عمر گلبولهای قرمز به شکل غیرطبیعی کاهش یافته و تخریب این سلولها سریعتر از توان تولید مغز استخوان است. این اختلالات میتوانند مادرزادی یا اکتسابی باشند و معمولاً با طیفی از علائم بالینی شدید از جمله خستگی مزمن، یرقان، بزرگ شدن طحال و کبد، و در موارد حاد شوک همولیتیک همراه هستند. شناخت دقیق این گروه از آنمیها برای تشخیص سریع و درمان به موقع حیاتی است، چرا که بسیاری از آنها میتوانند زندگی فرد را تهدید کنند.
آنمیهای همولیتیک مادرزادی
آنمیهای همولیتیک مادرزادی ناشی از اختلالات ژنتیکی در ساختار یا عملکرد گلبولهای قرمز هستند. مهمترین مثالها عبارتند از:
-
کمخونی داسیشکل (Sickle Cell Anemia): در این بیماری، تغییر یک آمینو اسید در زنجیره بتا هموگلوبین باعث میشود گلبولهای قرمز هنگام کاهش اکسیژن به شکل داسی درآیند. این تغییر شکل باعث میشود که سلولها شکننده شوند، در عروق کوچک گرفتار شوند و طول عمر آنها کاهش یابد. از علائم بالینی این بیماری میتوان به دردهای مکرر استخوانی، افزایش خطر عفونت، یرقان و مشکلات قلبی و کلیوی اشاره کرد. درمان شامل مدیریت علائم، استفاده از هیدروکسی اوره برای کاهش بحرانهای همولیتیک و در موارد خاص پیوند مغز استخوان است.
-
تالاسمیها: این گروه از بیماریها ناشی از نقص در تولید یکی از زنجیرههای آلفا یا بتا هموگلوبین هستند. نتیجه آن تولید هموگلوبین ناکارآمد و تخریب سریع گلبولهای قرمز است. تالاسمیها میتوانند از شکل خفیف تا شدید (مانند بتا تالاسمی ماژور) متفاوت باشند و درمان شامل انتقال خون منظم، حذف آهن و درمان ژنتیکی بالقوه است.
-
اختلالات غشای گلبول قرمز مانند اسفروسیتوز ارثی: در این اختلال، پروتئینهای غشایی گلبولهای قرمز دچار نقص میشوند، که باعث شکنندگی و تخریب آنها در طحال میشود. بیماران ممکن است دچار یرقان مزمن، بزرگی طحال و کاهش تحمل به فعالیت بدنی شوند. درمان میتواند شامل اسپلنکتومی و مراقبت حمایتی باشد.
آنمیهای همولیتیک اکتسابی
آنمیهای همولیتیک اکتسابی اغلب ناشی از فرآیندهای خودایمنی، عفونتها، داروها یا شرایط فیزیولوژیک غیرطبیعی هستند:
-
آنمی همولیتیک خودایمنی (Autoimmune Hemolytic Anemia, AIHA): در این حالت، سیستم ایمنی به گلبولهای قرمز حمله میکند و آنها را نابود میسازد. AIHA میتواند اولیه (بدون علت مشخص) یا ثانویه به بیماریهایی مانند لوپوس، لنفوم یا داروها باشد. علائم شامل خستگی، یرقان، تنگی نفس و بزرگی طحال است. درمان معمولاً شامل کورتیکواستروئیدها، داروهای سرکوبکننده ایمنی و در موارد مقاوم انتقال خون میشود.
-
آنمی میکروآنژیپاتیک (Microangiopathic Hemolytic Anemia): در این اختلال، تخریب گلبولهای قرمز در عروق کوچک به دلیل انسداد مکانیکی یا آسیب اندوتلیالی رخ میدهد. بیماریهایی مانند همولیتیک اورمیک سندرم (HUS)، سندرم ترومبوتیک ترومبوسیتوپنیک (TTP) و فشار خون شدید میتوانند باعث این نوع آنمی شوند. علائم شامل خستگی، خونریزیهای کوچک زیرپوستی، اختلال عملکرد کلیه و تب است. درمان به تشخیص علت بستگی دارد و ممکن است شامل پلاسمافرزیس، داروهای مهارکننده پلاکت و مدیریت حمایتی کلیوی باشد.
-
آنمی ناشی از عفونتها یا داروها: برخی داروها و عفونتها میتوانند مستقیماً موجب همولیز گلبولهای قرمز شوند. برای مثال، عفونت با مایکوپلاسما پنومونیه یا مصرف داروهایی مانند پنیسیلین یا سولفونامیدها میتواند آنمی همولیتیک اکتسابی ایجاد کند.
آنمیهای نادر و اختلالات متابولیک
علاوه بر آنمیهای همولیتیک شایع، برخی آنمیها ناشی از اختلالات نادر متابولیک یا آنزیمی هستند. برای نمونه:
-
کمبود آنزیم G6PD: این اختلال ارثی باعث حساسیت گلبولهای قرمز به اکسیدانها میشود و در مواجهه با برخی داروها، عفونتها یا مصرف حبوبات خاص، همولیز حاد ایجاد میکند.
-
کمخونی ناشی از نقص پاتولوژیک هموگلوبینهای نادر: مانند کمخونی ناشی از هموگلوبینهای غیرطبیعی (Hemoglobin C، Hemoglobin E)، که در برخی جمعیتهای جغرافیایی شایع هستند و باعث تخریب سلولها یا کاهش عمر آنها میشوند.
تشخیص اختلالات همولیتیک و نادر نیازمند ارزیابی دقیق بالینی و آزمایشگاهی است. آزمایشهای ضروری شامل شمارش کامل خون، بررسی شاخصهای همولیز مانند لاکتات دهیدروژناز، بیلیروبین غیرمستقیم و هپتتوکورتیکولین، اسمیر محیطی، تست کومبس و در برخی موارد ژنتیک مولکولی است. این ارزیابیها نه تنها به شناسایی نوع همولیت کمک میکنند، بلکه مسیر درمانی و پیشآگهی بیماری را نیز مشخص میسازند.
در نهایت، اختلالات همولیتیک و آنمیهای نادر به دلیل پیچیدگی مکانیسمهای ایجاد و خطر بالای عوارض، نیازمند رویکرد بینرشتهای شامل هماتولوژیست، ژنتیک و مراقبتهای حمایتی هستند. مدیریت این بیماران باید ترکیبی از درمان علت اصلی، کنترل علائم همولیز، حمایت تغذیهای و در صورت لزوم مداخلات تهاجمی مانند اسپلنکتومی یا پیوند مغز استخوان باشد تا کیفیت زندگی و طول عمر بیمار بهبود یابد.
روشهای تشخیصی آنمی
تشخیص دقیق آنمی یکی از مهمترین مراحل در مدیریت بیماران با اختلالات خونی است، چرا که نوع آنمی، شدت بیماری و علت زمینهای آن تعیینکننده مسیر درمان و پیشآگهی بیمار است. فرآیند تشخیص معمولاً ترکیبی از ارزیابی بالینی، آزمایشهای هماتولوژیک، تصویربرداری و تستهای تخصصی است و نیازمند دقت و تجربه بالینی بالا است تا از تشخیص نادرست و درمان غیرموثر جلوگیری شود.
ارزیابی بالینی و شرح حال
اولین گام در تشخیص آنمی، جمعآوری شرح حال دقیق است. پزشک باید به تاریخچه تغذیهای بیمار، سابقه خانوادگی بیماریهای خونی، مصرف داروها، وجود بیماریهای مزمن، عفونتها، بارداری یا خونریزیهای اخیر توجه کند. علائم عمومی آنمی شامل خستگی، رنگپریدگی، تنگی نفس، سرگیجه، سردرد و تپش قلب است، اما برخی انواع آنمی میتوانند تظاهرات خاص نیز داشته باشند، مانند یرقان و بزرگ شدن طحال در آنمیهای همولیتیک یا اختلالات عصبی در کمخونیهای ناشی از کمبود ویتامین B12.
آزمایشهای هماتولوژیک پایه
پس از ارزیابی بالینی، انجام آزمایشهای خون پایه اولین و ضروریترین مرحله است. مهمترین این آزمایشها عبارتند از:
-
شمارش کامل خون (CBC): این آزمایش اطلاعات کلیدی درباره تعداد گلبولهای قرمز، هموگلوبین، هماتوکریت، حجم متوسط سلولهای قرمز (MCV)، هموگلوبین متوسط سلول (MCH) و عرض توزیع حجم سلولی (RDW) ارائه میدهد. این شاخصها به پزشک کمک میکنند نوع آنمی را از نظر اندازه و رنگ گلبولها (میکروسیتیک، ماکروسیتیک، نورموسیتیک) شناسایی کند.
-
اسمیر محیطی خون: بررسی میکروسکوپی گلبولهای قرمز میتواند شکل و ویژگیهای غیرطبیعی آنها را نشان دهد. برای مثال، گلبولهای داسی شکل در کمخونی داسیشکل، اسفروسیتها در اسفروسیتوز ارثی، و مگالوبلاستها در کمبود ویتامین B12 یا اسید فولیک قابل مشاهده هستند.
-
شاخصهای آهن و ذخایر بدن: شامل سرم آهن، فریتین، ظرفیت اتصال آهن (TIBC) و درصد اشباع ترانسفرین میشوند. این آزمایشها در تشخیص کمخونی فقر آهن و تمایز آن از آنمی التهاب و بیماری مزمن اهمیت دارند.
-
تستهای همولیز: مانند لاکتات دهیدروژناز (LDH)، بیلیروبین غیرمستقیم و هپتوگلوبین برای شناسایی آنمیهای همولیتیک استفاده میشوند. افزایش LDH و بیلیروبین غیرمستقیم و کاهش هپتوگلوبین نشانه فعال بودن فرآیند همولیز است.
-
تست کومبس (Direct and Indirect Coombs Test): این تست برای تشخیص آنمی همولیتیک خودایمنی ضروری است و حضور آنتیبادیهای ضد گلبول قرمز را مشخص میکند.
تستهای تخصصی و مولکولی
در موارد مشکوک به آنمیهای ارثی یا نادر، تستهای تخصصی نقش کلیدی دارند:
-
آنالیز هموگلوبین: برای تشخیص تالاسمیها، هموگلوبینهای غیرطبیعی و کمخونی داسیشکل استفاده میشود. روشهایی مانند الکتروفورز و HPLC میتوانند پروفایل هموگلوبین را با دقت مشخص کنند.
-
آزمایشهای ژنتیکی و مولکولی: در آنمیهای ارثی مانند تالاسمی، کمبود G6PD و سایر اختلالات نادر، تعیین جهشهای ژنتیکی میتواند تشخیص دقیق و پیشآگهی بیماری را مشخص کند.
-
تستهای مغز استخوان: در موارد پیچیده یا مقاوم به درمان، نمونهبرداری و بررسی مغز استخوان میتواند میزان و نوع تولید گلبول قرمز، وجود سلولهای نابالغ و نشانههای اختلال هماتوپویتیک را نشان دهد.
ارزیابی مواد مغذی و وضعیت متابولیک
در تشخیص کمخونیهای ناشی از کمبود مواد مغذی، ارزیابی سطح سرمی ویتامینها و مواد معدنی ضروری است:
-
ویتامین B12 و اسید فولیک: کمبود این ویتامینها منجر به آنمی مگالوبلاستیک میشود و تشخیص آنها کمک میکند درمان مناسب تعیین شود.
-
آهن، فریتین و ترانسفرین: برای تشخیص کمخونی فقر آهن یا اختلالات ذخیره آهن استفاده میشوند.
-
عناصر کمیاب مانند روی و مس: این عناصر نقش مهمی در سنتز هموگلوبین و تولید گلبول قرمز دارند و کمبود آنها میتواند در کمخونیهای مقاوم دخیل باشد.
روشهای تصویربرداری و ارزیابی بالینی تکمیلی
در برخی شرایط، تصویربرداریها میتوانند در تشخیص آنمیهای مرتبط با بیماریهای مزمن یا خونریزیهای پنهان کمککننده باشند:
-
سونوگرافی و CT: برای بررسی خونریزیهای گوارشی یا بزرگی طحال و کبد.
-
آندوسکوپی و کولونوسکوپی: در موارد کمخونی فقر آهن ناشی از خونریزی مزمن گوارشی.
-
MRI مغز استخوان: در موارد اختلالات متابولیک یا نئوپلاسمهای مغز استخوان.
جمعبندی رویکرد تشخیصی
تشخیص آنمی نیازمند یک رویکرد مرحلهای و جامع است. ابتدا ارزیابی بالینی و تاریخچه کامل بیمار انجام میشود، سپس آزمایشهای پایه و اختصاصی برای تعیین نوع و علت آنمی درخواست میشود. در صورت نیاز، آزمایشهای مولکولی و تصویربرداریهای تکمیلی نیز انجام میشود. هدف از این رویکرد جامع، شناسایی دقیق علت، تعیین شدت بیماری و برنامهریزی درمان هدفمند است.
با توجه به اهمیت تشخیص سریع و دقیق، پزشکان و متخصصان هماتولوژی باید با ترکیبی از دانش بالینی، تحلیل آزمایشگاهی و شناخت بیماریهای زمینهای، مسیر تشخیصی و درمانی را بهینه کنند.
مدیریت و درمان آنمی
مدیریت و درمان آنمی یک فرآیند چندمرحلهای و فردمحور است که بر اساس نوع آنمی، شدت بیماری، علت زمینهای و وضعیت بالینی بیمار تعیین میشود. هدف نهایی درمان، اصلاح کمخونی، بهبود کیفیت زندگی، پیشگیری از عوارض و درمان یا کنترل بیماریهای زمینهای است. به دلیل تنوع گسترده آنمیها و مکانیسمهای پاتوفیزیولوژیک متفاوت، درمان نیازمند ارزیابی جامع بالینی، آزمایشگاهی و تغذیهای است و باید در قالب یک رویکرد بینرشتهای انجام شود.
اصول کلی مدیریت آنمی
در تمامی انواع آنمی، پیش از اقدام درمانی باید موارد زیر در نظر گرفته شوند:
-
تعیین دقیق نوع و علت آنمی از طریق بررسی بالینی، آزمایشهای خون و در صورت نیاز آزمایشهای مولکولی یا مغز استخوان.
-
ارزیابی شدت و علائم بالینی مانند خستگی، تنگی نفس، ضعف عضلانی و اختلالات قلبی و عصبی.
-
شناسایی بیماریهای زمینهای و عوامل خطر که میتوانند به کمخونی دامن بزنند، از جمله بیماریهای مزمن کلیوی، التهابی، خودایمنی یا نئوپلاسمها.
-
تعیین نیاز فوری به مداخلات حمایتی مانند انتقال خون یا درمان اورژانسی در صورت کمخونی شدید یا همولیز حاد.
درمان آنمی ناشی از کمبود مواد مغذی
این گروه شامل آنمی فقر آهن، کمبود ویتامین B12 و اسید فولیک است و درمان آنها بر جبران کمبود مواد مغذی تمرکز دارد:
-
آنمی فقر آهن: درمان اصلی شامل مکملهای آهن خوراکی یا تزریقی است. مسیر درمان بسته به شدت کمبود و تحمل بیمار متفاوت است. مصرف همراه با ویتامین C جذب آهن را افزایش میدهد و توصیه میشود از مصرف همزمان با چای، قهوه یا داروهای ضداسید اجتناب شود. در موارد مقاوم یا وجود مشکلات جذب گوارشی، استفاده از فرم تزریقی آهن ضروری است.
-
کمبود ویتامین B12 و اسید فولیک: درمان کمبود B12 معمولاً با تزریق ویتامین B12 انجام میشود، به ویژه در بیمارانی که اختلال جذب دارند. مکملهای خوراکی فولیک اسید برای جبران کمبود اسید فولیک موثر هستند. مدیریت ترکیبی این دو و اصلاح رژیم غذایی برای پیشگیری از عود ضروری است.
درمان آنمی مرتبط با بیماریها و شرایط خاص
در این نوع آنمی، درمان اصلی بر کنترل بیماری زمینهای و کاهش التهاب تمرکز دارد:
-
آنمی ناشی از بیماری مزمن یا التهاب: کنترل التهاب با درمان دارویی بیماریهای خودایمنی یا عفونی میتواند کمخونی را بهبود دهد. در برخی بیماران نیاز به مکمل آهن یا داروهای تحریککننده اریتروپویتین وجود دارد.
-
آنمی در بیماریهای کلیوی: جایگزینی اریتروپویتین و تامین آهن به صورت خوراکی یا تزریقی از اصول درمانی است.
-
آنمی در بیماران سرطانی: درمان ترکیبی شامل مدیریت بیماری زمینهای، استفاده از اریتروپویتین و در صورت لزوم انتقال خون است.
مدیریت آنمی همولیتیک و نادر
در آنمیهای همولیتیک، هدف اصلی کاهش تخریب گلبولهای قرمز و حمایت از تولید مغز استخوان است:
-
آنمی همولیتیک خودایمنی: استفاده از کورتیکواستروئیدها و داروهای سرکوبکننده سیستم ایمنی اصلیترین روش درمان است. در موارد مقاوم، انتقال خون و گاهی اسپلنکتومی یا درمانهای بیولوژیک مورد نیاز است.
-
اختلالات همولیتیک مادرزادی: درمان شامل مدیریت علائم، پیوند مغز استخوان در موارد شدید و کنترل عوارض مزمن مانند آسیب اندامها است.
-
آنمی میکروآنژیپاتیک: درمان بسته به علت زمینهای انجام میشود و میتواند شامل پلاسمافرزیس، داروهای ضدپلاکت و درمان حمایتی کلیوی باشد.
مداخلات حمایتی و انتقال خون
در کمخونیهای شدید یا با علائم بالینی شدید، انتقال خون یکی از مداخلات فوری و حیاتی است. هدف از انتقال خون، افزایش سریع هموگلوبین و بهبود وضعیت همودینامیک بیمار است. علاوه بر آن، مراقبت تغذیهای، مدیریت خستگی و فعالیت بدنی، و اصلاح کمبودهای الکترولیت و مواد مغذی به عنوان درمانهای تکمیلی اهمیت دارند.
پیشگیری و مراقبت طولانیمدت
مدیریت آنمی تنها محدود به درمان کوتاهمدت نیست، بلکه پیشگیری و پیگیری طولانیمدت نیز نقش حیاتی دارد:
-
غربالگری گروههای پرخطر مانند زنان باردار، سالمندان، کودکان و بیماران با بیماریهای مزمن.
-
آموزش تغذیهای و اصلاح سبک زندگی برای پیشگیری از کمبود مواد مغذی و فقر آهن.
-
پیگیری منظم آزمایشهای خون برای ارزیابی پاسخ به درمان و تشخیص عود یا پیشرفت بیماریهای زمینهای.
در نهایت، مدیریت موفق آنمی نیازمند رویکرد جامع و چندجانبه است که همزمان به اصلاح کمخونی، کنترل بیماری زمینهای، تامین مواد مغذی و حمایت بالینی بیمار توجه کند. همکاری بینرشتهای بین هماتولوژیستها، متخصصان داخلی، تغذیه و مراقبتهای حمایتی میتواند بهبود کیفیت زندگی، کاهش عوارض و افزایش بقاء بیمار را به همراه داشته باشد.
پیشگیری و آموزش سلامت
پیشگیری از آنمی و اختلالات خونی یکی از مهمترین ارکان کاهش بار بیماری در جوامع است و نقش حیاتی در حفظ سلامت عمومی و کاهش هزینههای درمانی دارد. این استراتژیها باید هم بر اصلاح عوامل خطر محیطی و تغذیهای و هم بر آموزش جامعه و بیماران متمرکز شوند تا افراد بتوانند از بروز کمخونیهای قابل پیشگیری جلوگیری کنند و در صورت بروز، به موقع شناسایی و درمان شوند.
اهمیت پیشگیری از آنمی
آنمی، به ویژه انواع ناشی از کمبود مواد مغذی و بیماریهای مزمن، میتواند تأثیرات طولانیمدت بر سلامت فرد داشته باشد. کودکان مبتلا به آنمی ممکن است دچار تاخیر رشد و اختلالات شناختی شوند، زنان باردار با آنمی در معرض خطر زایمان زودرس و وزن پایین نوزاد قرار دارند، و سالمندان با آنمی خطر اختلالات قلبی، کاهش توانایی عملکرد روزانه و افزایش مرگ و میر را تجربه میکنند. بنابراین، پیشگیری نه تنها سلامت فردی بلکه سلامت جمعیت را نیز بهبود میبخشد.
اصلاح رژیم غذایی و تغذیه بهینه
یکی از مؤثرترین روشهای پیشگیری، تأمین کافی آهن، ویتامین B12، اسید فولیک و سایر ریزمغذیها از طریق رژیم غذایی است. مصرف منابع غذایی غنی از آهن مانند گوشت قرمز، جگر، حبوبات، سبزیجات سبز برگ، و مواد غذایی غنی از ویتامین C که جذب آهن را افزایش میدهند، توصیه میشود. همچنین تأمین ویتامین B12 از منابع حیوانی و اسید فولیک از سبزیجات، میوهها و غلات غنی شده اهمیت دارد. مصرف مکملها در گروههای پرخطر مانند زنان باردار، کودکان و سالمندان میتواند نقش پیشگیرانه مؤثری داشته باشد.
غربالگری و ارزیابی منظم
غربالگری منظم افراد پرخطر به شناسایی زودهنگام کمخونی کمک میکند و اجازه میدهد درمان به موقع آغاز شود. این غربالگریها شامل CBC و بررسی ذخایر آهن و ویتامینها در زنان باردار، کودکان زیر پنج سال و سالمندان است. شناسایی کمخونیهای خفیف قبل از بروز عوارض جدی میتواند سلامت فرد را حفظ کرده و هزینههای درمانی را کاهش دهد.
آموزش جامعه و بیماران
آموزش نقش حیاتی در پیشگیری و مدیریت آنمی دارد. ارائه اطلاعات به جامعه و بیماران درباره علل، علائم، عواقب و روشهای پیشگیری موجب افزایش آگاهی و مشارکت فعال افراد در مراقبت از سلامت خود میشود. این آموزشها میتواند از طریق برنامههای آموزشی در مدارس، مراکز بهداشت و رسانههای عمومی انجام شود.
مدیریت عوامل خطر محیطی و رفتاری
عوامل محیطی و رفتاری مانند مصرف ناکافی مواد غذایی مغذی، عفونتهای مزمن، خونریزیهای پنهان گوارشی و مصرف داروهای مضر میتوانند خطر آنمی را افزایش دهند. اصلاح این عوامل شامل:
-
ارتقاء بهداشت و کاهش عفونتها از طریق واکسیناسیون و کنترل انگلها
-
مدیریت خونریزیهای مزمن و بررسی سلامت گوارش
-
کاهش مصرف داروهای مضر و بررسی تداخلات دارویی
این اقدامات میتوانند به طور مستقیم و غیرمستقیم از بروز آنمی پیشگیری کنند.
برنامههای ملی و سیاستگذاری سلامت
پیادهسازی سیاستهای سلامت جامعه مانند غنیسازی غلات با آهن و اسید فولیک، تأمین مکملهای غذایی در زنان باردار و کودکان، و ایجاد برنامههای پایش و ارزیابی جمعیت نقش کلیدی در کاهش شیوع آنمی دارد. کشورهای با برنامههای پیشگیرانه جامع توانستهاند شیوع کمخونی فقر آهن و ناشی از سوءتغذیه را به طور قابل توجه کاهش دهند.
جمعبندی رویکرد پیشگیرانه
پیشگیری و آموزش سلامت باید ترکیبی از اصلاح تغذیه، غربالگری منظم، مدیریت عوامل خطر محیطی، و آموزش جامعه و بیماران باشد. این رویکرد جامع نه تنها از بروز آنمی جلوگیری میکند، بلکه در شناسایی زودهنگام و مدیریت مؤثر کمخونیهای موجود نقش حیاتی دارد. اجرای این استراتژیها در سطح فردی و جمعیتی میتواند سلامت عمومی، کیفیت زندگی و بهرهوری اقتصادی جامعه را به طور چشمگیری بهبود بخشد.
عوارض و پیامدهای آنمی
آنمی، بهویژه اگر مزمن یا شدید باشد، میتواند تأثیرات گسترده و پیچیدهای بر سلامت جسمانی، روانی و کیفیت زندگی افراد داشته باشد. این پیامدها نه تنها ناشی از کاهش ظرفیت حمل اکسیژن توسط گلبولهای قرمز است، بلکه اغلب با بیماریهای زمینهای و عوارض سیستمیک همراه است. شناسایی و مدیریت به موقع آنمی اهمیت زیادی دارد، زیرا پیشگیری از عوارض میتواند موجب بهبود عملکرد فرد و کاهش مرگ و میر شود.
عوارض قلبی و عروقی
یکی از مهمترین پیامدهای آنمی، تأثیر آن بر سیستم قلبی-عروقی است. کاهش هموگلوبین و ظرفیت حمل اکسیژن باعث میشود قلب مجبور شود با افزایش ضربان و حجم ضربهای تلاش کند تا اکسیژن کافی به بافتها برسد. این وضعیت میتواند منجر به تپش قلب، نارسایی قلبی احتقانی، آنژین و در موارد شدید سکته قلبی شود. مطالعات نشان دادهاند که آنمی در بیماران با بیماریهای قلبی و عروقی میتواند پیشآگهی بیماری را بدتر کرده و خطر مرگ را افزایش دهد.
پیامدهای عصبی و شناختی
کمبود هموگلوبین و اکسیژنرسانی ناکافی به مغز میتواند باعث اختلالات شناختی، کاهش تمرکز، حافظه ضعیف و کندی پاسخهای ذهنی شود. در کودکان، آنمی مزمن میتواند تاخیر رشد ذهنی و کاهش عملکرد تحصیلی ایجاد کند، و در سالمندان، خطر زوال عقل و افت شناختی افزایش مییابد. همچنین، آنمیهای ناشی از کمبود ویتامین B12 میتوانند با اختلالات عصبی محیطی و بیحسی اندامها همراه باشند.
تأثیر بر سیستم ایمنی
آنمی به خصوص آنمی فقر آهن و آنمی ناشی از بیماری مزمن میتواند توان دفاعی بدن را کاهش دهد و حساسیت به عفونتها را افزایش دهد. مطالعات نشان دادهاند که کمخونی با کاهش فعالیت لنفوسیتها و اختلال عملکرد فاگوسیتها همراه است، که این موضوع میتواند پاسخ ایمنی به واکسیناسیون و عفونتها را کاهش دهد.
عوارض در دوران بارداری و نوزادان
در زنان باردار، آنمی به ویژه ناشی از کمبود آهن میتواند با زایمان زودرس، وزن کم نوزاد هنگام تولد، پرهاکلامپسی و خونریزی بعد از زایمان مرتبط باشد. کمبود هموگلوبین در مادر همچنین میتواند باعث اختلال در رشد مغزی و جسمی جنین شود. نوزادان متولد شده از مادران کمخون بیشتر در معرض کمخونی در ماههای اول زندگی و تاخیر رشد شناختی قرار دارند.
پیامدهای عملکردی و کیفیت زندگی
آنمی مزمن میتواند باعث خستگی مفرط، کاهش توانایی انجام فعالیتهای روزمره، ضعف عضلانی و کاهش تحمل ورزش شود. این اثرات به ویژه در سالمندان و بیماران با بیماریهای مزمن قابل توجه است و میتواند به کاهش استقلال و افزایش نیاز به مراقبتهای حمایتی منجر شود.
عوارض گوارشی و متابولیک
برخی آنمیها مانند آنمی ناشی از کمبود ویتامین B12 یا فقر آهن مرتبط با خونریزیهای مزمن میتوانند اختلالات گوارشی، کاهش اشتها و سوءجذب مواد مغذی ایجاد کنند. کمبود مواد معدنی و ویتامینها ممکن است به کاهش عملکرد متابولیک و ایجاد اختلالات هورمونی بینجامد.
عوارض طولانیمدت و مزمن
در آنمیهای مقاوم به درمان یا ناشی از بیماریهای مزمن، پیامدهای طولانیمدت شامل اختلالات قلبی، کاهش عملکرد کلیوی، کاهش توانایی عملکردی و افزایش خطر مرگ و میر است. مدیریت مؤثر بیماری زمینهای و جبران کمبودهای تغذیهای برای کاهش این پیامدها حیاتی است.
پیامدهای روانی و اجتماعی
علاوه بر اثرات جسمانی، آنمی میتواند باعث افسردگی، اضطراب، کاهش انگیزه و افت کیفیت زندگی اجتماعی شود. کاهش انرژی و توانایی انجام فعالیتهای روزمره میتواند بر کارایی شغلی، تحصیلی و روابط بینفردی تأثیر منفی بگذارد.
جمعبندی کلی پیامدهای آنمی
آنمی یک بیماری ساده و قابل درمان نیست؛ بلکه یک اختلال پیچیده با پیامدهای چندسیستمی است. تأثیرات قلبی-عروقی، عصبی، ایمنی، رشد و متابولیک و همچنین پیامدهای روانی و اجتماعی آن اهمیت تشخیص زودهنگام و درمان هدفمند را دوچندان میکند. پیشگیری، شناسایی به موقع و درمان مناسب میتواند عوارض کوتاهمدت و بلندمدت را کاهش دهد و کیفیت زندگی بیماران را بهبود بخشد.
نوآوریها و تحقیقات جدید
در سالهای اخیر، حوزه آنمی و اختلالات خونی شاهد پیشرفتهای قابل توجهی در درک مکانیسمهای مولکولی، روشهای تشخیصی و درمانهای نوین بوده است. این تحقیقات نوید افزایش دقت تشخیص، کاهش عوارض، بهبود کیفیت زندگی بیماران و ارائه راهکارهای فردمحور برای مدیریت آنمی را میدهند. در این بخش به بررسی مهمترین نوآوریها و یافتههای علمی اخیر در زمینه آنمی پرداخته میشود.
پیشرفتهای مولکولی و ژنتیکی
درک عمیقتر از ژنتیک و مولکولهای دخیل در تولید گلبولهای قرمز و هموگلوبین، انقلابی در شناخت انواع آنمی به ویژه آنمیهای ارثی ایجاد کرده است. شناسایی جهشهای ژنتیکی در ژنهای مرتبط با سنتز هموگلوبین، کنترل رشد مغز استخوان و مسیرهای آهن امکان تشخیص زودهنگام و پیشبینی شدت بیماری را فراهم کرده است. علاوه بر آن، تحقیقات بر روی سنجش پلیمورفیسمهای تکنوکلئوتیدی (SNP) و نقش آنها در تعیین سطح هموگلوبین و مقاومت به کمخونی، بینشهای جدیدی برای طبقهبندی ریسک جمعیتها ارائه کرده است.
داروهای نوین و درمانهای هدفمند
تحقیقات اخیر به توسعه داروهای هدفمند و بیولوژیک پرداختهاند که میتوانند مسیرهای مولکولی و سلولی خاص مرتبط با کمخونی را اصلاح کنند. برای مثال، داروهای فعالکننده اریتروپوئز و آنالوگهای هورمون اریتروپویتین با دوز دقیق، به بیماران با آنمی ناشی از بیماری مزمن یا آنمی کلیوی کمک میکنند بدون ایجاد عوارض ثانویه مانند افزایش بیش از حد هموگلوبین. همچنین داروهای مهارکننده هپسیدین که جذب آهن و بازجذب آن را تنظیم میکنند، نویدبخش درمانهای دقیق برای آنمیهای ناشی از التهاب و بیماریهای مزمن هستند.
تحقیقات در زمینه درمانهای ژنی و سلولی
در آنمیهای ارثی مانند تالاسمی و کمخونی داسیشکل، درمانهای ژنی و سلولدرمانی در حال توسعهاند. این روشها شامل ویرایش ژن با استفاده از CRISPR-Cas9، انتقال سلولهای بنیادی سالم و تحریک بیان هموگلوبین جنینی است. این تحقیقات میتوانند امکان درمان قطعی بیماریهای ژنتیکی خونی را فراهم کنند و نیاز به انتقال خون مکرر و درمانهای حمایتی را کاهش دهند.
پیشرفتهای تشخیصی
روشهای تشخیصی نیز به طور چشمگیری پیشرفت کردهاند. استفاده از تصویربرداری دیجیتال گلبولهای قرمز و الگوریتمهای هوش مصنوعی برای شناسایی دقیق تغییرات مورفولوژیک گلبولهای قرمز، امکان تشخیص زودهنگام آنمی و تعیین نوع آن را با دقت بالا فراهم کرده است. علاوه بر آن، آزمونهای مولکولی و بیوشیمیایی پیشرفته به تشخیص دقیق آنمیهای نادر و پیچیده کمک میکنند، که پیش از این با روشهای سنتی قابل شناسایی نبودند.
نقش تغذیه و ریزمغذیها
تحقیقات جدید تأکید کردهاند که ریزمغذیهایی مانند زینک و ویتامینهای گروه B نقش مهمی در سنتز هموگلوبین و پیشگیری از آنمی دارند. مطالعات نشان دادهاند که تأمین بهینه این ریزمغذیها میتواند پاسخ درمانی آنمیهای ناشی از کمبود مواد مغذی را بهبود دهد و از بروز عوارض طولانیمدت جلوگیری کند.
تحقیقات جمعیتی و اپیدمیولوژیک
مطالعات جدید نشان دادهاند که آنمی در کشورهای با درآمد پایین و متوسط هنوز یک مشکل بهداشتی عمده است. تحقیقات اپیدمیولوژیک با استفاده از دادههای جمعیتی و مدلهای پیشبینی به شناسایی گروههای پرخطر و طراحی برنامههای پیشگیری مؤثر کمک کردهاند. این اطلاعات میتواند در سیاستگذاری سلامت عمومی و طراحی برنامههای تغذیهای جمعیتی مورد استفاده قرار گیرد.
پیشرفتهای فناوری اطلاعات و سلامت دیجیتال
هوش مصنوعی و یادگیری ماشین در تشخیص و مدیریت آنمی کاربرد یافتهاند. الگوریتمهای پیشبینی و تحلیل دادههای آزمایشگاهی قادرند نوع آنمی، شدت و پیشآگهی پاسخ به درمان را با دقت بالا پیشبینی کنند. این فناوریها میتوانند زمان تشخیص و شروع درمان را کاهش دهند و مراقبت فردمحور را بهبود بخشند.
چشمانداز آینده
با توجه به پیشرفتهای اخیر، چشمانداز تحقیقات آینده شامل توسعه داروهای هدفمندتر، درمانهای ژنی و سلولی، و روشهای تشخیصی غیرتهاجمی و سریع است. همچنین، ترکیب دادههای ژنتیکی، تغذیهای و بالینی با هوش مصنوعی و تحلیل دادههای بزرگ میتواند مدیریت آنمی را به صورت فردمحور و دقیقتر کند. انتظار میرود این نوآوریها بتوانند شیوع و شدت آنمی را کاهش داده و کیفیت زندگی بیماران را به شکل چشمگیری بهبود دهند.
نتیجهگیری
آنمی و اختلالات خونی شایع، به عنوان یک چالش مهم سلامت جهانی، نه تنها محدود به تغییرات آزمایشگاهی هموگلوبین و گلبولهای قرمز هستند، بلکه پیامدهای گستردهای بر سلامت فیزیکی، روانی و اجتماعی افراد دارند. مرور جامع حاضر نشان داد که این اختلالات میتوانند ناشی از کمبود مواد مغذی، بیماریهای مزمن، عوامل ژنتیکی و شرایط خاص پزشکی باشند و هر نوع آنمی نیازمند ارزیابی دقیق و مدیریت هدفمند است.
یکی از نکات برجسته در این مقاله، تأکید بر درک دقیق فیزیولوژی و هماتولوژی پایه بود، زیرا شناخت مکانیسمهای تولید و تخریب گلبولهای قرمز، مسیرهای انتقال اکسیژن و تعامل با سیستمهای دیگر بدن، پایه تصمیمگیریهای درمانی و پیشگیرانه را تشکیل میدهد. همچنین، طبقهبندی دقیق آنمیها بر اساس اندازه گلبولهای قرمز، علت زمینهای و مکانیسم پاتوفیزیولوژیک، ابزار مهمی برای انتخاب روشهای درمانی مناسب و پیشبینی عوارض بیماری فراهم میکند.
مدیریت آنمی در قالب یک رویکرد جامع و بینرشتهای، شامل تشخیص دقیق، اصلاح کمبودهای تغذیهای، درمان بیماریهای زمینهای، استفاده از داروهای هدفمند، مداخلات حمایتی و آموزش بیمار است. این رویکرد نه تنها علائم بالینی را بهبود میدهد، بلکه پیامدهای بلندمدت مانند نارسایی قلبی، اختلالات شناختی، کاهش عملکرد ایمنی و پیامدهای بارداری را کاهش میدهد.
پیشگیری و آموزش سلامت، به ویژه در گروههای پرخطر مانند زنان باردار، کودکان، سالمندان و بیماران با بیماریهای مزمن، نقش حیاتی در کاهش شیوع آنمی دارد. اصلاح رژیم غذایی، تأمین ریزمغذیها، غربالگری منظم و آموزش جامعه، میتوانند به بهبود سلامت عمومی، کاهش عوارض و ارتقای کیفیت زندگی کمک کنند.
تحقیقات نوین و پیشرفتهای علمی نیز چشماندازهای امیدوارکنندهای ایجاد کردهاند. پیشرفتهای مولکولی، ژنتیکی، دارویی و فناوریهای نوین تشخیصی، امکان شناسایی زودهنگام، درمانهای هدفمند، مدیریت فردمحور و پیشگیری از آنمیهای نادر و ارثی را فراهم کرده است. ترکیب این نوآوریها با دادههای جمعیتی و هوش مصنوعی، میتواند اثربخشی درمان و سیاستهای سلامت عمومی را به شکل قابل توجهی بهبود دهد.
در نهایت، میتوان نتیجه گرفت که آنمی و اختلالات خونی شایع یک موضوع چندجانبه و پیچیده هستند که نیازمند درک علمی عمیق، مدیریت بالینی دقیق، پیشگیری فعال و بهرهگیری از نوآوریهای علمی میباشند. اجرای چنین رویکردی میتواند شیوع بیماری را کاهش دهد، کیفیت زندگی بیماران را بهبود بخشد و از بروز عوارض جدی و طولانیمدت پیشگیری کند.
با توجه به اهمیت گسترده آنمی، ادامه تحقیقات، ارتقاء برنامههای پیشگیرانه و بهرهگیری از فناوریهای نوین، برای بهبود سلامت جامعه و کاهش بار بیماری در سطح جهانی ضروری است.