انواع گلبولهای سفید و نقش آنمی و اختلالات خونی شایع آنها در ایمنی
مقدمه
گلبولهای سفید یا لکوسیتها به عنوان یکی از اجزای حیاتی خون، نقش محوری در حفاظت بدن در برابر عوامل بیماریزا و تحریکات التهابی ایفا میکنند. این سلولها نه تنها با مقابله مستقیم با میکروبها، ویروسها و انگلها بدن را از عفونتها حفظ میکنند، بلکه با برقراری ارتباط پیچیده با سایر اجزای سیستم ایمنی، پاسخهای هماهنگ و هدفمند ایجاد میکنند. اهمیت گلبولهای سفید زمانی پررنگتر میشود که به اختلالات خونی و آنمیها مینگریم، چرا که تغییر در تعداد یا عملکرد این سلولها میتواند پیامدهای شدیدی بر توان دفاعی بدن داشته باشد.
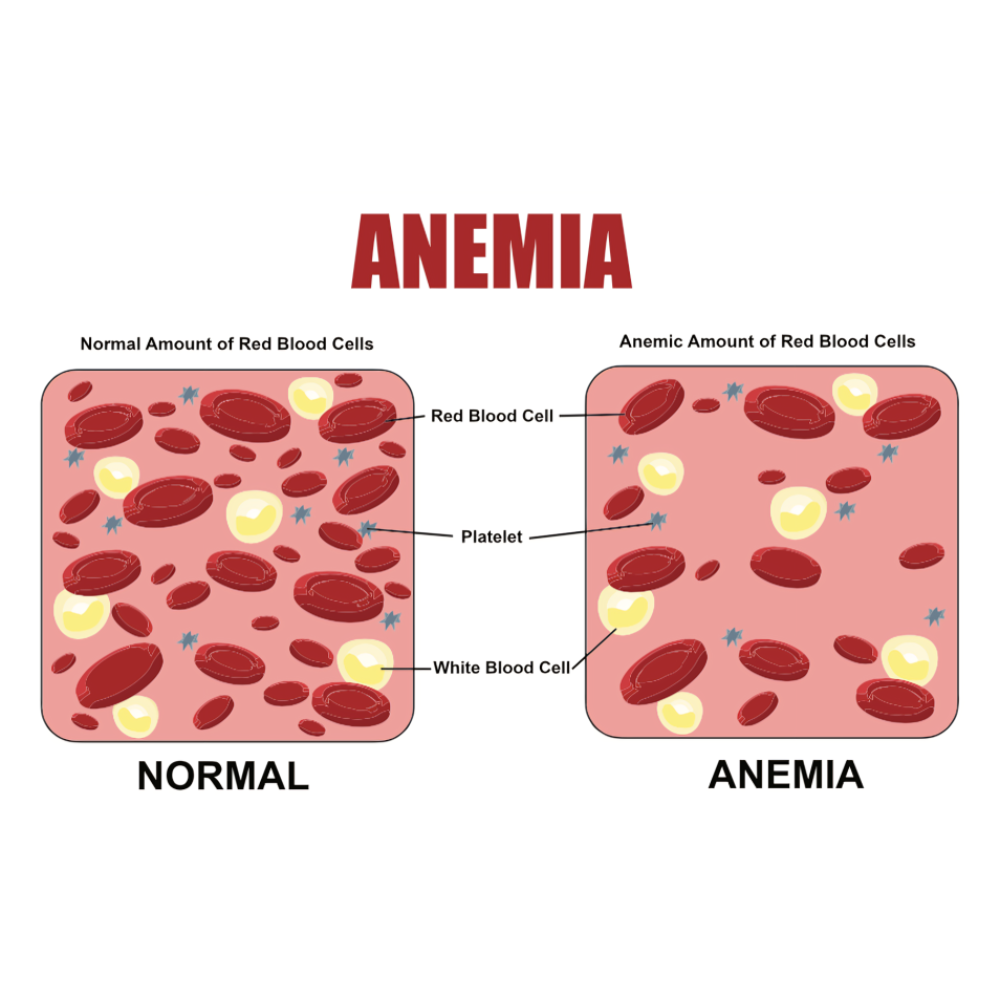
آنمی یا کمخونی به عنوان یک اختلال شایع خونی، تعریف میشود که در آن تعداد گلبولهای قرمز یا میزان هموگلوبین خون کاهش یافته و توانایی حمل اکسیژن به بافتها مختل میشود. آنمی نه تنها بر عملکرد گلبولهای قرمز اثر میگذارد، بلکه با تغییر در محیط خون و برهم زدن تعادل بیوشیمیایی، میتواند فعالیت گلبولهای سفید را نیز تحت تأثیر قرار دهد. به عنوان مثال، آنمیهای التهابی که در بیماریهای مزمن دیده میشوند، اغلب با فعال شدن مسیرهای التهابی و افزایش تولید سایتوکاینهای مهاری همراه هستند که کارایی لنفوسیتها و نوتروفیلها را کاهش میدهند. از سوی دیگر، برخی اختلالات خودایمنی مانند آنمی همولیتیک، با تخریب گلبولهای قرمز و آزاد شدن محصولات سلولی، میتوانند موجب تحریک غیرطبیعی سیستم ایمنی و افزایش فعالیت گلبولهای سفید شوند که خود این فرآیند میتواند به التهاب سیستمیک و آسیب بافتی منجر شود.
مطالعات جدید نشان دادهاند که ارتباط بین گلبولهای سفید و اختلالات خونی صرفاً یک تعامل ساده نیست، بلکه یک شبکه پیچیده و دوطرفه است. کاهش یا افزایش تعداد گلبولهای سفید میتواند به طور مستقیم بر شدت آنمیها تأثیر گذارد، و تغییرات در وضعیت هموگلوبین یا تخریب سلولهای قرمز میتواند باعث تغییر در تعداد و فعالیت لکوسیتها شود. به همین دلیل، بررسی تعامل میان گلبولهای سفید، آنمی و اختلالات خونی شایع نه تنها از منظر فیزیولوژیک بلکه از دیدگاه بالینی و درمانی اهمیت بالایی دارد. این موضوع میتواند بینشهای ارزشمندی برای مدیریت بیماران مبتلا به بیماریهای مزمن، عفونتهای شدید، بیماریهای خودایمنی و حتی اختلالات قلبی-عروقی فراهم کند.
علاوه بر این، شمارش کامل خون (CBC) و تحلیل دقیق پارامترهای مرتبط با گلبولهای سفید و قرمز، ابزاری حیاتی در تشخیص و پایش بیماران به شمار میرود. این ابزارها امکان ارزیابی زودهنگام پاسخ ایمنی بدن به بیماریها، شناسایی خطرات ناشی از آنمی و پیشبینی پیامدهای درمانی را فراهم میکنند. با توجه به افزایش شیوع بیماریهای مزمن و عفونتهای پیچیده در جهان معاصر، فهم عمیق و جامع از نحوه تعامل گلبولهای سفید با اختلالات خونی میتواند نقش تعیینکنندهای در ارتقای سلامت عمومی و توسعه راهکارهای درمانی پیشرفته ایفا کند.
در این مقاله، هدف ارائه یک مرور جامع و دقیق از انواع گلبولهای سفید، عملکرد آنها در سیستم ایمنی، اختلالات شایع گلبولهای سفید و گلبولهای قرمز، اثر آنمی بر پاسخ ایمنی و مداخلات درمانی مرتبط است. تلاش شده است تا تمامی ابعاد فیزیولوژیک، مولکولی و بالینی موضوع پوشش داده شود و با ارائه مثالهای بالینی و تحقیقاتی، تصویر روشنی از اهمیت تعامل میان سیستم خونی و ایمنی ارائه گردد. این مقاله نه تنها برای متخصصان و پژوهشگران حوزه هماتولوژی و ایمونولوژی مفید خواهد بود، بلکه برای دانشجویان، پزشکان عمومی و علاقهمندان به علوم پزشکی که به دنبال درک کامل عملکرد سیستم ایمنی در شرایط اختلال خونی هستند، مرجع قابل اعتماد خواهد بود.
با آغاز بررسی دقیق گلبولهای سفید، آنمی و اختلالات خونی شایع، لازم است ابتدا به ساختار، انواع و عملکردهای کلیدی گلبولهای سفید بپردازیم تا پایهای علمی برای درک تعاملات پیچیدهای که در مراحل بعدی شرح داده خواهند شد، فراهم گردد.
مروری بر ساختار و عملکرد گلبولهای سفید
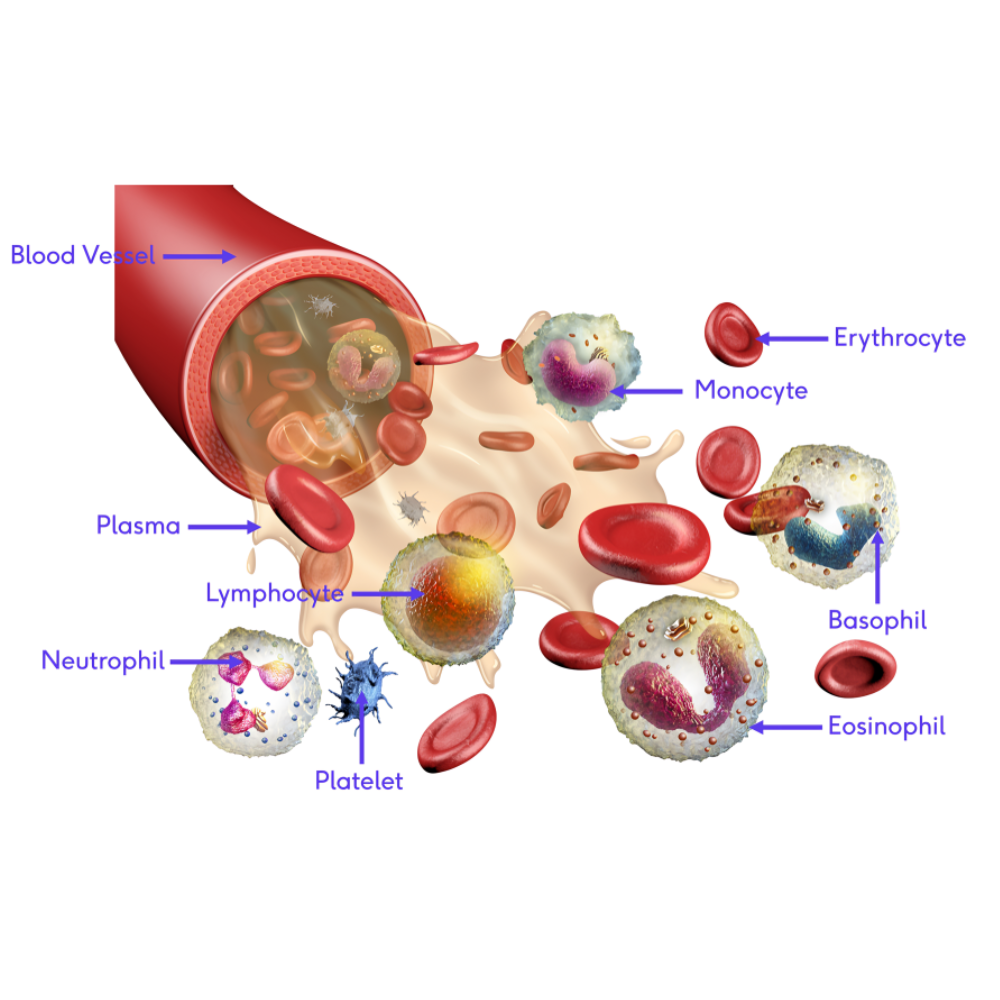
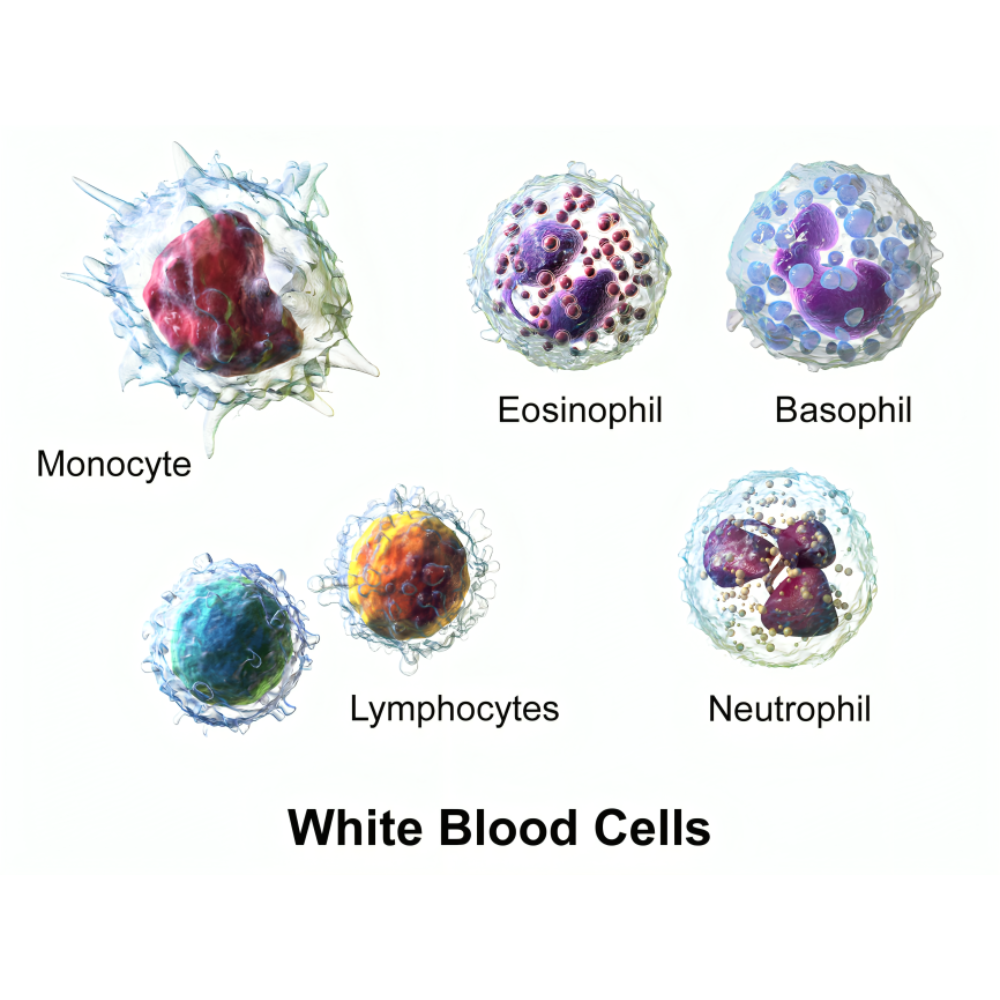
گلبولهای سفید یا لکوسیتها به عنوان ستون فقرات سیستم ایمنی بدن، مجموعهای از سلولهای تخصصی هستند که توانایی تشخیص، حمله و از بین بردن عوامل بیماریزا را دارند. این سلولها برخلاف گلبولهای قرمز، هسته دارند و میتوانند از جریان خون به بافتها مهاجرت کنند تا پاسخ ایمنی موضعی ایجاد کنند. گلبولهای سفید از نظر عملکرد و مورفولوژی به چند نوع اصلی تقسیم میشوند: نوتروفیلها، لنفوسیتها، مونوسیتها، ائوزینوفیلها و بازوفیلها. هر یک از این انواع دارای ویژگیهای اختصاصی هستند که نقش آنها در سیستم ایمنی منحصر به فرد و حیاتی است.
نوتروفیلها که بیشترین جمعیت گلبولهای سفید در خون را تشکیل میدهند، سلولهای چند هستهای با توانایی فاگوسیتوز بسیار بالایی هستند. آنها اولین خط دفاعی بدن در مقابل باکتریها و قارچها محسوب میشوند. نوتروفیلها با توانایی حرکت سریع به محل التهاب و آزادسازی آنزیمهای سمی و رادیکالهای آزاد، به طور مستقیم موجب تخریب پاتوژنها میشوند. علاوه بر این، نوتروفیلها با انتشار شبکههای نوتروفیلی (NETs) میتوانند میکروبها را به دام انداخته و از انتشار آنها جلوگیری کنند. نقش نوتروفیلها در التهاب حاد و تنظیم پاسخ ایمنی اولیه غیرقابل جایگزین است و نقص عملکرد آنها میتواند به افزایش حساسیت به عفونتها و تأخیر در التیام زخمها منجر شود.
لنفوسیتها گروهی از سلولهای سفید هستند که وظیفه اصلی آنها در پاسخ ایمنی اکتسابی قرار دارد. لنفوسیتها به سه دسته اصلی تقسیم میشوند: سلولهای T، سلولهای B و سلولهای NK. سلولهای T مسئول شناسایی و از بین بردن سلولهای آلوده یا سرطانی هستند و با تولید سایتوکاینها، سایر سلولهای ایمنی را تحریک میکنند. سلولهای B با تولید آنتیبادیها موجب خنثیسازی عوامل بیماریزا و فراهم کردن حافظه ایمنی میشوند. سلولهای NK یا Natural Killer نیز بدون نیاز به تحریک آنتیژنی، سلولهای غیرطبیعی و آلوده را شناسایی و تخریب میکنند. تعامل پیچیده بین انواع لنفوسیتها، توانایی بدن در پاسخ به عفونتهای مکرر و ایجاد حافظه ایمنی طولانیمدت را تضمین میکند.
مونوسیتها بزرگترین سلولهای سفید خون هستند و در محیط بافتها به ماکروفاژ و سلولهای دندریتیک تبدیل میشوند. این سلولها توانایی فاگوسیتوز، ارائه آنتیژن و ترشح سایتوکاینهای التهابی را دارند. مونوسیتها نقش کلیدی در هماهنگی بین سیستم ایمنی ذاتی و اکتسابی ایفا میکنند و در فاز التهابی مزمن و ترمیم بافتها حیاتی هستند. به عنوان مثال، در بیماریهای التهابی مزمن، افزایش فعالیت مونوسیتها میتواند منجر به آسیب بافتی و اختلال عملکرد سیستم ایمنی شود، در حالی که کاهش فعالیت آنها توانایی بدن در مقابله با عفونتهای مزمن را کاهش میدهد.
ائوزینوفیلها و بازوفیلها در پاسخهای ایمنی مرتبط با آلرژی، انگلها و التهاب مزمن نقش دارند. ائوزینوفیلها با آزادسازی آنزیمها و پروتئینهای سمی موجب تخریب انگلها میشوند و در فرآیند آلرژی نقش تقویتی دارند. بازوفیلها با انتشار هیستامین و سایر واسطههای التهابی، پاسخهای ایمنی موضعی و سیستمیک را تقویت میکنند. این سلولها همچنین در شکلگیری التهاب مزمن و بیماریهای خودایمنی اثرگذار هستند و تغییر در تعداد یا عملکرد آنها میتواند پیامدهای بالینی قابل توجهی داشته باشد.
گلبولهای سفید توانایی مهاجرت به محل التهاب یا عفونت را از طریق فرآیندی موسوم به کموآتراکتیسم دارند. در این فرآیند، سلولهای سفید به سیگنالهای شیمیایی ترشح شده توسط سلولهای آسیبدیده یا پاتوژنها پاسخ میدهند و به سمت محل آسیب حرکت میکنند. این ویژگی باعث میشود که بدن بتواند پاسخ ایمنی محلی دقیق و سریع ارائه دهد و از انتشار عوامل بیماریزا جلوگیری کند. علاوه بر این، گلبولهای سفید میتوانند از طریق تعامل با سلولهای اندوتلیالی و ماتریکس خارج سلولی، فرآیند ترمیم بافتها را نیز تنظیم کنند.
عملکرد گلبولهای سفید تنها به مبارزه با عفونت محدود نمیشود؛ آنها همچنین نقش مهمی در تنظیم پاسخ التهابی و حفظ هموستاز ایمنی دارند. ترشح سایتوکاینها، کموکاینها و آنزیمهای فعال توسط این سلولها، شبکهای پیچیده از سیگنالدهی بین سلولها ایجاد میکند که باعث هماهنگی بین پاسخهای ایمنی ذاتی و اکتسابی میشود. این تعاملات پیچیده نشان میدهد که هر گونه اختلال در تعداد یا عملکرد گلبولهای سفید میتواند به بروز بیماریهای خودایمنی، افزایش حساسیت به عفونتها و حتی اختلالات التهابی مزمن منجر شود.
مطالعات اخیر نشان دادهاند که علاوه بر تعداد، کیفیت عملکرد گلبولهای سفید نیز برای حفظ سلامت بدن حیاتی است. اختلالات مولکولی در سطح گیرندههای سطحی، مسیرهای سیگنالدهی داخل سلولی یا توانایی فاگوسیتوز میتوانند منجر به نقص عملکرد ایمنی شوند، حتی اگر شمارش کل سلولها طبیعی باشد. این موضوع اهمیت بررسی دقیق عملکرد و پارامترهای بیوشیمیایی گلبولهای سفید را در تشخیص بالینی و پیشبینی پاسخ به درمان برجسته میکند.
در مجموع، گلبولهای سفید با ساختارهای تخصصی، تواناییهای مهاجرت و فاگوسیتوز، تولید سایتوکاینها و تعامل با سایر سلولهای ایمنی، نقش کلیدی در دفاع بدن ایفا میکنند. شناخت دقیق انواع آنها، ویژگیهای مورفولوژیک، عملکردهای فیزیولوژیک و نقش آنها در پاسخهای ایمنی، پایهای ضروری برای درک اثر اختلالات خونی و آنمی بر سیستم ایمنی فراهم میکند.
نقش گلبولهای سفید در پاسخ ایمنی طبیعی و التهابی
گلبولهای سفید، به عنوان اجزای کلیدی سیستم ایمنی، وظیفه اصلی خود را در حفاظت بدن در برابر عوامل بیماریزا و آسیبهای سلولی انجام میدهند. این سلولها در قالب دو سیستم هماهنگ عمل میکنند: ایمنی ذاتی که خط دفاع اولیه بدن را تشکیل میدهد و پاسخ سریع و غیر اختصاصی به عوامل خارجی ارائه میکند، و ایمنی اکتسابی که پاسخهای اختصاصی، هدفمند و حافظهدار علیه پاتوژنها ایجاد میکند. عملکرد هماهنگ این دو بخش، توانایی بدن در مقابله با عفونتها، التهاب و اختلالات خودایمنی را تضمین میکند.
در پاسخ ایمنی ذاتی، نوتروفیلها، مونوسیتها، ائوزینوفیلها و بازوفیلها نقش مرکزی دارند. این سلولها بلافاصله پس از ورود پاتوژنها به بدن فعال میشوند و با مهاجرت به محل التهاب، فرآیندهایی مانند فاگوسیتوز، تولید رادیکالهای آزاد و آزادسازی آنزیمهای تخریبی را آغاز میکنند. نوتروفیلها، به عنوان اولین خط دفاعی، توانایی شناسایی و بلعیدن باکتریها و قارچها را دارند و با تشکیل شبکههای نوتروفیلی (NETs) میتوانند میکروبها را به دام بیندازند. مونوسیتها، با تبدیل به ماکروفاژ و سلولهای دندریتیک در بافتها، علاوه بر فاگوسیتوز، پاتوژنها را پردازش کرده و آنتیژنهای آنها را به سلولهای لنفوسیت ارائه میدهند تا پاسخ ایمنی اکتسابی آغاز شود.
در پاسخ ایمنی اکتسابی، لنفوسیتها محور اصلی هستند. سلولهای T و B با شناسایی آنتیژنها، پاسخهای اختصاصی ایجاد میکنند. سلولهای T با تولید سایتوکاینها و تعامل مستقیم با سلولهای آلوده، فعالیت سایر سلولهای ایمنی را تنظیم میکنند. سلولهای B با تولید آنتیبادیها، پاتوژنها را خنثی کرده و حافظه ایمنی ایجاد میکنند، به گونهای که در مواجهه بعدی با همان پاتوژن، پاسخ سریعتر و قویتر صورت گیرد. سلولهای NK یا Natural Killer، به طور مستقل از آنتیژنها، سلولهای آلوده یا سرطانی را شناسایی و تخریب میکنند و این عملکرد آنها نقش حیاتی در پیشگیری از انتشار سلولهای غیرطبیعی دارد.
سایتوکاینها و کموکاینها به عنوان پیامرسانهای شیمیایی، شبکهای پیچیده بین سلولهای ایمنی ایجاد میکنند. این مولکولها باعث هدایت گلبولهای سفید به محل التهاب، تقویت پاسخهای ایمنی و کنترل فرآیند التهابی میشوند. به عنوان مثال، ترشح این مولکولها توسط ماکروفاژها میتواند موجب جذب نوتروفیلها و لنفوسیتها شود، و بالعکس، فعالیت لنفوسیتها میتواند فعالیت ماکروفاژها را تقویت یا مهار کند. این تعامل پویا تضمین میکند که پاسخ ایمنی دقیق، هدفمند و متناسب با شدت آسیب ارائه شود.
یکی از ویژگیهای حیاتی گلبولهای سفید، توانایی تشخیص بین سلولهای خودی و غیرخودی است. این توانایی از طریق گیرندههای سطحی، شناسایی مولکولهای پاتوژن و آنتیژنهای غیراصلی حاصل میشود. اختلال در این مکانیسم میتواند منجر به بیماریهای خودایمنی شود، جایی که سیستم ایمنی به اشتباه سلولهای سالم بدن را هدف قرار میدهد. به همین دلیل، حفظ تعادل در عملکرد گلبولهای سفید اهمیت حیاتی دارد.
در فرآیندهای التهابی، گلبولهای سفید نقش دوگانهای ایفا میکنند. از یک سو، آنها عامل اصلی مقابله با پاتوژنها و ترمیم بافت هستند، و از سوی دیگر، فعالیت بیش از حد یا طولانیمدت آنها میتواند منجر به التهاب مزمن، آسیب بافتی و بیماریهای خودایمنی شود. به عنوان مثال، در بیماریهای مزمن التهابی مانند آرتریت روماتوئید یا بیماریهای التهابی روده، فعالیت مداوم نوتروفیلها و مونوسیتها میتواند باعث تخریب بافت و تشدید بیماری شود.
مطالعات اخیر همچنین نشان دادهاند که اختلالات خونی و آنمی میتوانند بر پاسخ ایمنی تأثیر مستقیم بگذارند. کاهش تعداد یا کیفیت گلبولهای سفید در شرایطی مانند لوکاپنی یا نوتروپنی، توانایی بدن را در مقابله با عفونتها کاهش میدهد. از سوی دیگر، آنمی همولیتیک و التهابی میتواند باعث تحریک بیش از حد سیستم ایمنی و فعال شدن غیرطبیعی گلبولهای سفید شود، که خود به التهاب سیستمیک و آسیب اندامها منجر میشود.
بنابراین، نقش گلبولهای سفید در پاسخ ایمنی طبیعی و التهابی فراتر از دفاع ساده در برابر عفونتها است. این سلولها با هماهنگی بین ایمنی ذاتی و اکتسابی، هدایت فرآیندهای التهابی، تولید پیامرسانهای شیمیایی و تعامل با سایر سلولها، پایه و اساس عملکرد صحیح سیستم ایمنی را تشکیل میدهند. درک این عملکردها و اختلالات مرتبط با آن، برای تشخیص بیماریها، پایش درمان و توسعه استراتژیهای بالینی ضروری است.
اختلالات شایع گلبولهای سفید و پیامدهای ایمنی
گلبولهای سفید یا لکوسیتها، نقش حیاتی در دفاع بدن ایفا میکنند، اما تغییر در تعداد، ساختار یا عملکرد آنها میتواند پیامدهای بالینی مهمی داشته باشد. اختلالات گلبولهای سفید معمولاً به دو دسته اصلی تقسیم میشوند: تغییرات در تعداد سلولها و اختلالات عملکردی. این تغییرات میتوانند ناشی از عوامل عفونی، التهابی، نقصهای ژنتیکی، بیماریهای خودایمنی یا درمانهای پزشکی باشند و تأثیر قابل توجهی بر توانایی بدن در مقابله با عفونتها و حفظ تعادل ایمنی دارند.
یکی از اختلالات شایع، لوکوسیتوز است که به افزایش غیرطبیعی تعداد گلبولهای سفید در خون گفته میشود. این وضعیت اغلب نشانهای از پاسخ بدن به عفونت، التهاب، استرس یا اختلالات خونی مانند لوکمیها است. در لوکوسیتوز، افزایش تعداد نوتروفیلها، لنفوسیتها یا سایر انواع گلبولهای سفید میتواند نشاندهنده تحریک سیستم ایمنی باشد. با وجود اینکه این پاسخ اولیه میتواند مفید باشد، فعالیت بیش از حد گلبولهای سفید میتواند به التهاب سیستمیک، آسیب بافتی و تشدید بیماریهای مزمن منجر شود.
در مقابل، لوکاپنی یا کاهش تعداد گلبولهای سفید، به ویژه کاهش نوتروفیلها که به نوتروپنی معروف است، وضعیت خطرناکی است. نوتروپنی معمولاً در نتیجه عفونتهای شدید، شیمیدرمانی، بیماریهای خودایمنی یا اختلالات ژنتیکی رخ میدهد. این وضعیت توانایی بدن در مقابله با عوامل بیماریزا را به شدت کاهش میدهد و بیمار را مستعد عفونتهای شدید و مکرر میکند. پیامدهای نوتروپنی میتوانند از تب و عفونتهای پوستی تا سپسیس تهدیدکننده زندگی متغیر باشند. بررسی دقیق عملکرد نوتروفیلها و پایش تعداد آنها در بیماران پرخطر، از جمله اقدامات حیاتی بالینی است.
ائوزینوفیلی یا افزایش تعداد ائوزینوفیلها معمولاً با واکنشهای آلرژیک، آسم، عفونتهای انگلی و برخی بیماریهای خودایمنی همراه است. ائوزینوفیلها با آزادسازی آنزیمها و پروتئینهای سمی، انگلها و پاتوژنها را تخریب میکنند، اما فعالیت بیش از حد آنها میتواند موجب آسیب بافتی و التهاب مزمن شود. به همین دلیل، ائوزینوفیلی در بسیاری از بیماریهای التهابی مزمن به عنوان شاخصی برای شدت التهاب و پاسخ ایمنی مورد استفاده قرار میگیرد.
بازوفیلی، افزایش تعداد بازوفیلها، کمتر شایع است اما اهمیت بالینی دارد. بازوفیلها با ترشح هیستامین و سایر واسطههای التهابی، نقش حیاتی در واکنشهای آلرژیک و پاسخ ایمنی مزمن ایفا میکنند. افزایش غیرطبیعی بازوفیلها ممکن است با اختلالات خونی مانند لوکمیها، التهاب مزمن و بیماریهای خودایمنی مرتبط باشد. این سلولها علاوه بر نقش در پاسخ آلرژیک، در تنظیم مهاجرت سایر گلبولهای سفید به محل التهاب نیز اثرگذار هستند.
اختلالات عملکردی گلبولهای سفید نیز اهمیت ویژهای دارند. حتی اگر تعداد سلولها طبیعی باشد، نقص در عملکرد فاگوسیتوز، تولید سایتوکاینها یا شناسایی آنتیژنها میتواند سیستم ایمنی را تضعیف کند. به عنوان مثال، در برخی بیماریهای ژنتیکی یا نقص ایمنی اکتسابی، گلبولهای سفید قادر به شناسایی و از بین بردن پاتوژنها نیستند، که منجر به عفونتهای مکرر و مقاوم میشود. همچنین، در شرایط التهابی مزمن، فعالیت غیرطبیعی سلولها میتواند به تحریک بیش از حد سیستم ایمنی و آسیب بافتی منجر شود.
ارتباط میان اختلالات گلبولهای سفید و سایر اختلالات خونی، به ویژه آنمی، بسیار مهم است. کمبود گلبولهای قرمز یا کاهش سطح هموگلوبین میتواند با تغییر در محیط خون و افزایش استرس اکسیداتیو، عملکرد گلبولهای سفید را تحت تأثیر قرار دهد. به طور متقابل، افزایش فعالیت گلبولهای سفید در پاسخ به التهاب یا عفونت میتواند موجب تخریب گلبولهای قرمز و تشدید آنمی شود. این تعامل پیچیده نشان میدهد که اختلالات گلبولهای سفید نه تنها بر پاسخ ایمنی بلکه بر سلامت عمومی و عملکرد ارگانها نیز اثرگذار است.
از منظر بالینی، پایش تعداد و عملکرد گلبولهای سفید یکی از ارکان مهم تشخیص و مدیریت بیماریها است. آزمایشهایی مانند شمارش کامل خون، تعیین نسبت انواع لکوسیتها و بررسی شاخصهای التهابی، اطلاعات ارزشمندی درباره وضعیت ایمنی بیمار فراهم میکنند. این اطلاعات نه تنها برای تشخیص اولیه، بلکه برای پیگیری درمان و پیشبینی پاسخ بیمار به مداخلات پزشکی ضروری هستند.
در نتیجه، اختلالات گلبولهای سفید شامل تغییرات در تعداد سلولها و اختلالات عملکردی، پیامدهای گستردهای بر سیستم ایمنی دارند. این اختلالات میتوانند منجر به افزایش حساسیت به عفونتها، التهاب مزمن، آسیب بافتی و بیماریهای خودایمنی شوند. درک عمیق از انواع اختلالات و اثرات آنها، ابزار ضروری برای پزشکان، پژوهشگران و متخصصان ایمنیشناسی است تا بتوانند تصمیمات بالینی بهینه و استراتژیهای درمانی مؤثر ارائه کنند.
مروری بر آنمی و اختلالات گلبول قرمز مرتبط با ایمنی
گلبولهای قرمز یا اریتروسیتها سلولهایی بدون هسته هستند که وظیفه اصلی آنها حمل اکسیژن از ریهها به بافتها و بازگرداندن دیاکسید کربن به ریهها است. عملکرد صحیح این سلولها برای حفظ هموستاز اکسیژنی و سلامت ارگانها حیاتی است. آنمی به عنوان یک اختلال شایع خونی، زمانی رخ میدهد که تعداد گلبولهای قرمز یا میزان هموگلوبین کاهش یابد و ظرفیت حمل اکسیژن خون کاهش پیدا کند. با وجود اینکه آنمی معمولاً با خستگی، ضعف و رنگ پریدگی مشخص میشود، اثرات آن بر سیستم ایمنی کمتر مورد توجه قرار گرفته است. تحقیقات اخیر نشان دادهاند که آنمی میتواند تعامل پیچیدهای با گلبولهای سفید ایجاد کند و توانایی بدن در مقابله با عفونتها و حفظ تعادل ایمنی را تحت تأثیر قرار دهد.
یکی از رایجترین انواع آنمی، کمخونی ناشی از فقر آهن است که معمولاً به دلیل کمبود مصرف آهن، جذب ناکافی یا از دست رفتن خون مزمن ایجاد میشود. آهن یک عنصر کلیدی برای تولید هموگلوبین و عملکرد مناسب سلولهای ایمنی است. کمبود آهن نه تنها تولید گلبولهای قرمز را کاهش میدهد، بلکه باعث اختلال در عملکرد نوتروفیلها و لنفوسیتها نیز میشود. نوتروفیلهای فاقد آهن کافی توانایی فاگوسیتوز و تولید رادیکالهای آزاد مورد نیاز برای تخریب میکروبها را از دست میدهند و لنفوسیتها در تولید آنتیبادی و ایجاد حافظه ایمنی ناکارآمد میشوند. به همین دلیل، بیماران مبتلا به آنمی فقر آهن معمولاً حساسیت بالاتری به عفونتها دارند و پاسخ ایمنی آنها کندتر است.
نوع دیگری از آنمی که رابطه پیچیدهای با ایمنی دارد، آنمی التهابی یا آنمی مزمن است. این نوع آنمی اغلب در بیماریهای التهابی مزمن، عفونتهای طولانیمدت و برخی اختلالات خودایمنی مشاهده میشود. در آنمی التهابی، افزایش سایتوکاینهای التهابی مانند اینترلوکین-6 (IL-6) و تومور نکروز فاکتور آلفا (TNF-α) موجب کاهش تولید گلبولهای قرمز در مغز استخوان و محدود کردن دسترسی بدن به آهن میشود. این فرآیند که به عنوان مکانیسم دفاعی بدن در مقابل پاتوژنها تعبیر میشود، از یک سو مانع تکثیر برخی میکروبها میشود، اما از سوی دیگر موجب کاهش اکسیژنرسانی و کاهش توانایی گلبولهای سفید در مقابله با عفونتها میگردد. بنابراین آنمی التهابی نمونه بارزی از تعامل مستقیم بین اختلالات گلبول قرمز و کارایی سیستم ایمنی است.
آنمی همولیتیک نیز یک نوع اختلال خونی مرتبط با ایمنی است که در آن گلبولهای قرمز به طور غیرطبیعی و پیش از موعد توسط سیستم ایمنی تخریب میشوند. این تخریب میتواند خودایمنی باشد، یعنی آنتیبادیها یا سلولهای T به گلبولهای قرمز سالم حمله میکنند، یا به دلیل واکنش به عوامل خارجی مانند داروها یا انتقال خون غیرهماهنگ باشد. تخریب گلبولهای قرمز موجب آزاد شدن مواد خطرناک مانند هم و هستهدارمپها (DAMPs) میشود که میتوانند سیستم ایمنی را تحریک کنند و التهاب سیستمیک ایجاد کنند. این وضعیت نشان میدهد که اختلالات گلبولهای قرمز نه تنها باعث کمخونی میشوند، بلکه میتوانند با تحریک گلبولهای سفید، واکنشهای التهابی مزمن و آسیب بافتی را تقویت کنند.
اختلالات ژنتیکی و ارثی مانند بیماری سلول داسیشکل نیز نمونه دیگری از ارتباط آنمی با ایمنی هستند. در این بیماری، گلبولهای قرمز غیرطبیعی شکل گرفته و شکننده میشوند، که موجب کاهش طول عمر سلولها و افزایش روند التهابی در بدن میشود. سلولهای داسیشکل با آزادسازی موادی التهابی و فعالسازی ماکروفاژها، یک چرخه التهاب و تخریب گلبولهای قرمز ایجاد میکنند. این فرآیند باعث میشود که بیماران به عفونتها حساستر شوند و پاسخ ایمنی آنها ناکارآمد باشد.
تأثیر آنمی بر سیستم ایمنی تنها محدود به تعداد گلبولهای قرمز نیست؛ کیفیت و توانایی سلولها در حمل اکسیژن و تعامل با سایر سلولهای ایمنی نیز مهم است. کاهش اکسیژنرسانی به بافتها، متابولیسم سلولهای ایمنی را تغییر داده و فعالیت نوتروفیلها و لنفوسیتها را محدود میکند. این وضعیت میتواند به افزایش حساسیت به عفونتها، تاخیر در ترمیم بافتها و کاهش پاسخ به واکسنها منجر شود.
از منظر بالینی، بررسی دقیق پارامترهای گلبولهای قرمز مانند هموگلوبین، هماتوکریت، حجم متوسط سلول قرمز (MCV)، غلظت هموگلوبین متوسط سلولی (MCHC) و شاخصهای توزیع سلولی، نه تنها در تشخیص انواع آنمی اهمیت دارد، بلکه اطلاعات ارزشمندی درباره تأثیر آن بر عملکرد سیستم ایمنی ارائه میکند. همچنین، درمان به موقع آنمی، از جمله تجویز آهن، ویتامینها، عوامل محرک اریتروپوئزیس یا مداخلات ایمنی هدفمند، میتواند عملکرد گلبولهای سفید را بهبود داده و پاسخ ایمنی بدن را بازگرداند.
در نتیجه، آنمی و اختلالات گلبول قرمز با مکانیسمهای پیچیده فیزیولوژیک و ایمنی، بر توانایی بدن در مقابله با عفونتها، پاسخ به التهاب و عملکرد سلولهای ایمنی اثرگذار هستند. این اختلالات نمونه بارزی از ارتباط نزدیک بین سیستم خونی و ایمنی بدن بوده و شناخت دقیق آنها برای تشخیص، پیشگیری و مدیریت بالینی بیماریها حیاتی است.
اثرات متقابل بین گلبولهای سفید و اختلالات گلبول قرمز
گلبولهای سفید و گلبولهای قرمز، اگرچه از نظر عملکرد ظاهراً مستقل به نظر میرسند، اما ارتباط بسیار پیچیده و متقابلی با یکدیگر دارند که نقش مهمی در حفظ هموستاز ایمنی و پاسخ به بیماریها ایفا میکند. این ارتباط میتواند در شرایط فیزیولوژیک طبیعی تعادل ایجاد کند، اما در شرایط اختلالات خونی مانند آنمی، بیماریهای همولیتیک یا نقص عملکرد گلبولهای سفید، به یک چرخه آسیبزا و التهابی تبدیل شود.
یکی از مهمترین مکانیسمهای اثر متقابل، تأثیر آنمی بر عملکرد گلبولهای سفید است. کاهش تعداد یا کیفیت گلبولهای قرمز در آنمی باعث کاهش اکسیژنرسانی به بافتها میشود، که مستقیماً بر فعالیت سلولهای ایمنی اثر میگذارد. نوتروفیلها و ماکروفاژها برای انجام فعالیت فاگوسیتوز و تولید رادیکالهای آزاد به اکسیژن کافی نیاز دارند. کمبود اکسیژن میتواند توانایی این سلولها در مقابله با پاتوژنها را کاهش دهد و خطر عفونتهای مکرر یا شدید را افزایش دهد. همچنین، لنفوسیتها در شرایط کماکسی، انرژی لازم برای تولید آنتیبادیها و ایجاد حافظه ایمنی را از دست میدهند، که پاسخ ایمنی اکتسابی را تضعیف میکند.
از سوی دیگر، فعالیت غیرطبیعی گلبولهای سفید میتواند بر گلبولهای قرمز اثر بگذارد. در شرایطی مانند التهاب مزمن یا بیماریهای خودایمنی، نوتروفیلها، ماکروفاژها و لنفوسیتها با ترشح سایتوکاینها و رادیکالهای آزاد، میتوانند موجب آسیب مستقیم یا تخریب غیرطبیعی گلبولهای قرمز شوند. نمونه بارز این تعامل، آنمی همولیتیک خودایمنی است، جایی که گلبولهای سفید و آنتیبادیها به طور همزمان به گلبولهای قرمز حمله میکنند. تخریب این سلولها نه تنها موجب کاهش ظرفیت حمل اکسیژن میشود، بلکه مواد التهابی آزاد شده از آنها، مانند هم و DAMPs، میتواند فعالیت گلبولهای سفید را بیش از حد تحریک کرده و چرخه التهاب را تشدید کند.
بیماری سلول داسیشکل نمونهای دیگر از این اثر متقابل است. گلبولهای قرمز غیرطبیعی با شکل داسی، به دلیل شکنندگی و کوتاه شدن طول عمر، موجب تحریک مزمن ماکروفاژها و نوتروفیلها میشوند. این سلولهای سفید فعال، علاوه بر ایجاد التهاب سیستمیک، موجب آزادسازی پروتئینها و آنزیمهای تخریبی میشوند که به نوبه خود آسیب بیشتری به گلبولهای قرمز وارد میکند. این چرخه التهاب و تخریب، یک نمونه واضح از اثرات متقابل مخرب بین دو نوع سلول خونی است که میتواند منجر به مشکلات شدید بالینی مانند درد، نارسایی اندامها و حساسیت بالاتر به عفونتها شود.
علاوه بر اثرات مستقیم، تعامل گلبولهای سفید و قرمز در تنظیم پاسخ ایمنی نیز اهمیت دارد. گلبولهای قرمز سالم میتوانند با مهار فعالیت بیش از حد نوتروفیلها و کاهش استرس اکسیداتیو، به کنترل التهاب کمک کنند. در مقابل، اختلالات گلبولهای قرمز موجب افزایش تولید سایتوکاینهای التهابی و فعالسازی غیرطبیعی گلبولهای سفید میشود، که میتواند موجب التهاب مزمن و بیماریهای خودایمنی شود. بنابراین، تعادل بین عملکرد گلبولهای قرمز و سفید برای حفظ پاسخ ایمنی مناسب و جلوگیری از آسیب بافتی حیاتی است.
پیامدهای بالینی این اثرات متقابل گسترده هستند. بیماران مبتلا به آنمی مزمن یا همولیتیک اغلب مستعد عفونتهای شدید و طولانیمدت هستند، زیرا عملکرد گلبولهای سفید در محیطی با اکسیژن محدود و التهاب مزمن کاهش مییابد. همچنین، درمانهای پزشکی مانند انتقال خون یا داروهای محرک اریتروپوئزیس، علاوه بر بهبود تعداد گلبولهای قرمز، میتوانند اثرات مثبت یا منفی بر عملکرد گلبولهای سفید داشته باشند. برای مثال، انتقال خون هماهنگ شده میتواند اکسیژنرسانی را بهبود داده و عملکرد نوتروفیلها و لنفوسیتها را بازگرداند، اما انتقال غیرهماهنگ یا ناقص میتواند تحریک ایمنی و تولید آنتیبادیهای ضد گلبول قرمز را افزایش دهد.
مطالعات اخیر همچنین نشان دادهاند که سلولهای سفید و قرمز با تولید وزیکولهای خارج سلولی و میکروپارتیکلها با یکدیگر ارتباط مییابند. این وزیکولها میتوانند حامل پیامرسانهای شیمیایی، پروتئینها و مولکولهای التهابی باشند و باعث تقویت یا مهار فعالیت ایمنی شوند. به عنوان مثال، در آنمی همولیتیک یا بیماری سلول داسیشکل، وزیکولهای تولید شده توسط گلبولهای قرمز تخریب شده میتوانند ماکروفاژها و نوتروفیلها را بیش از حد تحریک کرده و التهاب سیستمیک ایجاد کنند.
در نهایت، این تعاملات نشان میدهد که گلبولهای سفید و قرمز بخشی از یک شبکه یکپارچه ایمنی و خونی هستند. اختلال در یکی از این اجزا، اثر مستقیم و غیرمستقیم بر عملکرد دیگری دارد و میتواند منجر به افزایش حساسیت به عفونت، التهاب مزمن، آسیب بافتی و بیماریهای خودایمنی شود. درک دقیق این اثرات متقابل، برای تشخیص، درمان و مدیریت بیماران با اختلالات خونی و ایمنی ضروری است و میتواند به توسعه استراتژیهای درمانی هدفمند و شخصیسازی شده کمک کند.
پیشرفتهای تشخیصی و کاربردهای آزمایشگاهی
تشخیص دقیق و پایش عملکرد گلبولهای سفید و گلبولهای قرمز، نقش کلیدی در مدیریت بیماریهای خونی و سیستم ایمنی دارد. با پیشرفت تکنولوژی، ابزارهای آزمایشگاهی و روشهای تشخیصی به سطحی از دقت و کارآمدی رسیدهاند که میتوانند نه تنها تعداد و نسبت سلولها را اندازهگیری کنند، بلکه کارکرد، کیفیت و پاسخ سلولی به شرایط مختلف فیزیولوژیک و پاتولوژیک را نیز ارزیابی نمایند.
یکی از مهمترین ابزارهای تشخیصی، شمارش کامل خون (CBC) است که به عنوان استاندارد اولیه در بررسی اختلالات خونی مورد استفاده قرار میگیرد. این آزمایش، تعداد گلبولهای سفید، قرمز و پلاکتها، هموگلوبین، هماتوکریت و شاخصهای مرتبط با اندازه و حجم سلولها را ارائه میدهد. تحلیل این دادهها میتواند به تشخیص لوکوسیتوز، لوکاپنی، نوتروپنی، آنمی فقر آهن، آنمی التهابی و سایر اختلالات کمک کند. به طور خاص، شاخصهای توزیع گلبول قرمز مانند RDW (Red Cell Distribution Width) نشاندهنده تغییرات در حجم سلولها هستند و میتوانند به عنوان شاخصهای پیشبینیکننده حساسیت به بیماریها یا پاسخ به درمان مورد استفاده قرار گیرند.
علاوه بر شمارش سلولی، روشهای پیشرفته جریانسنجی (Flow Cytometry) توانایی شناسایی زیرگروههای گلبولهای سفید، سطح بیان گیرندهها و فعالیت سلولها را فراهم میکنند. این روش به ویژه در تشخیص اختلالات عملکردی نوتروفیلها، لنفوسیتها و سلولهای NK اهمیت دارد. جریانسنجی میتواند نشان دهد که یک سلول توانایی ترشح سایتوکاینها، مهاجرت به محل التهاب و شناسایی آنتیژنها را دارد یا خیر، و بنابراین اطلاعاتی عمیق درباره کارکرد سیستم ایمنی ارائه میدهد.
آزمایشهای مولکولی و بیوشیمیایی نیز در تشخیص دقیق اختلالات ایمنی و خونی نقش مهمی دارند. برای مثال، تعیین سطح سایتوکاینها، پروتئینهای التهابی و نشانگرهای استرس اکسیداتیو در خون میتواند شدت التهاب، فعالیت گلبولهای سفید و اثرات آن بر گلبولهای قرمز را ارزیابی کند. در آنمی التهابی، افزایش IL-6 و هپسیدین به وضوح نشاندهنده محدودیت دسترسی بدن به آهن و کاهش تولید گلبولهای قرمز است. همچنین، تعیین سطح هموگلوبین آزاد، هم و DAMPs میتواند روند تخریب گلبولهای قرمز در آنمی همولیتیک را ردیابی کند و به پیشبینی شدت التهاب و پاسخ ایمنی کمک نماید.
یکی دیگر از پیشرفتهای مهم، تصویرسازی و تحلیل میکروسکوپی دیجیتال است که امکان بررسی مورفولوژی دقیق گلبولهای قرمز و سفید را فراهم میکند. این روش میتواند تغییرات شکلی گلبولهای قرمز در بیماریهایی مانند سلول داسیشکل، آنمی مگالوبلاستیک یا آنمی فقر ویتامین B12 را شناسایی کند. همچنین، بررسی شکل، اندازه و هسته گلبولهای سفید میتواند به تشخیص اختلالات عملکردی، اختلالات ژنتیکی و بیماریهای هماتولوژیک کمک کند.
کشتهای سلولی و آزمایشهای عملکردی گلبولهای سفید نیز ابزارهای ارزشمندی برای بررسی پاسخ ایمنی هستند. این آزمایشها شامل تست فاگوسیتوز، تولید رادیکالهای آزاد، فعالیت سلولهای NK و تولید سایتوکاینها میشوند. با استفاده از این روشها میتوان تشخیص داد که آیا گلبولهای سفید قادر به مقابله با عفونتها و تنظیم التهاب هستند یا دچار نقص عملکردی شدهاند. این اطلاعات به ویژه در بیماران با لوکاپنی، نوتروپنی یا بیماریهای خودایمنی اهمیت بالینی دارد.
در حوزه آنمی و اختلالات گلبول قرمز، استفاده از آزمایشهای سرولوژیک و ایمنیشناسی برای شناسایی آنمیهای همولیتیک، alloimmunization و واکنشهای انتقال خون بسیار حیاتی است. بررسی آنتیبادیهای ضد گلبول قرمز، تعیین گروه خونی و تستهای کراسمچ میتوانند از بروز عوارض جدی ناشی از تخریب سلولها و پاسخ ایمنی غیرطبیعی جلوگیری کنند. همچنین، پایش سطح فریتین، آهن سرم، ظرفیت اتصال به آهن و ویتامینها، اطلاعاتی درباره علت آنمی و اثر آن بر عملکرد ایمنی ارائه میدهد.
یکی از پیشرفتهای نوین، کاربرد وزیکولها و میکروپارتیکلهای خارج سلولی گلبولهای قرمز و سفید در تشخیص و پایش بیماریها است. این وزیکولها حامل پروتئینها، RNA و سیگنالهای التهابی هستند و میتوانند نشاندهنده فرآیندهای التهابی، تخریب سلولها و فعالیت سیستم ایمنی باشند. بررسی این وزیکولها به عنوان بیومارکرهای حساس و زودهنگام، امکان تشخیص سریع تغییرات در وضعیت خونی و ایمنی را فراهم میکند.
در نهایت، ادغام دادههای آزمایشگاهی با تحلیل بالینی و ابزارهای پیشبینیکننده، به ارائه تصویری جامع از وضعیت بیمار کمک میکند. این رویکرد چندبعدی، نه تنها به تشخیص دقیق اختلالات گلبولهای سفید و قرمز کمک میکند، بلکه امکان برنامهریزی درمانی شخصیسازی شده، پیشبینی پاسخ به درمان و کاهش عوارض بیماریها را فراهم میسازد.
با پیشرفت ابزارهای تشخیصی و روشهای آزمایشگاهی، امروزه پزشکان و پژوهشگران قادرند تعامل پیچیده بین گلبولهای سفید و قرمز، اثرات اختلالات ایمنی و پاسخ به التهاب را به دقت بررسی کنند و تصمیمات بالینی مؤثرتری اتخاذ نمایند.
مداخلات درمانی و مدیریت بالینی
اختلالات گلبولهای سفید و آنمی، با توجه به اثرات پیچیدهای که بر سیستم ایمنی و عملکرد عمومی بدن دارند، نیازمند مدیریت بالینی دقیق و استراتژیک هستند. موفقیت در درمان این اختلالات مستلزم تشخیص دقیق، پایش مداوم و انتخاب راهبردهای درمانی مناسب بر اساس نوع اختلال، شدت بیماری و وضعیت بیمار است.
یکی از رویکردهای پایه در مدیریت این اختلالات، درمان دارویی و مکملهای غذایی است. در آنمی فقر آهن، تجویز آهن خوراکی یا تزریقی، به همراه ویتامینهای ضروری مانند ویتامین B12 و فولیک اسید، میتواند تولید گلبولهای قرمز را بازگرداند و ظرفیت اکسیژنرسانی خون را بهبود بخشد. درمان به موقع آنمی باعث افزایش عملکرد گلبولهای سفید، بهبود پاسخ ایمنی و کاهش حساسیت به عفونتها میشود. در شرایطی که اختلالات گلبولهای سفید ناشی از نقص عملکردی یا کاهش تعداد سلولها است، استفاده از داروهای محرک سیستم ایمنی مانند عوامل محرک گرانولوسیت (G-CSF) و عوامل محرک اریتروپوئزیس (EPO) میتواند عملکرد سلولها را تقویت کرده و توانایی بدن در مقابله با پاتوژنها را افزایش دهد.
در مواردی که آنمی ناشی از تخریب خودایمنی گلبولهای قرمز یا همولیز شدید است، درمانهای هدفمند ایمنی اهمیت ویژهای پیدا میکنند. استفاده از کورتیکواستروئیدها، ایمونوگلوبولینهای وریدی (IVIG) و داروهای سرکوبکننده سیستم ایمنی میتواند پاسخ ایمنی غیرطبیعی را کاهش داده و تخریب گلبولهای قرمز را کنترل کند. در برخی بیماران مقاوم، اسپلنکتومی (برداشتن طحال) یا درمانهای بیولوژیک مانند Rituximab میتواند گزینه درمانی مؤثر باشد.
انتقال خون یکی از مداخلات رایج در مدیریت اختلالات شدید گلبولهای قرمز است. این روش به ویژه در آنمی شدید، بیماری سلول داسیشکل و بیماریهای همولیتیک کاربرد دارد. انتقال خون هماهنگ و مطابق با گروه خونی و آنتیژنها، میتواند ظرفیت حمل اکسیژن را به سرعت بهبود داده و عملکرد گلبولهای سفید را بازگرداند. با این حال، انتقال غیرهماهنگ یا مکرر ممکن است باعث alloimmunization و تحریک غیرطبیعی سیستم ایمنی شود، بنابراین پایش دقیق بیمار و استفاده از استراتژیهای پیشگیری از حساسیت ضروری است.
در اختلالات گلبولهای سفید، مدیریت عفونت و پیشگیری از آسیبهای سیستم ایمنی اهمیت ویژهای دارد. در بیماران با نوتروپنی یا کاهش عملکرد سلولی، استفاده از آنتیبیوتیکهای پروفیلاکسی، ضدقارچها و ضدویروسها به عنوان اقدام پیشگیرانه توصیه میشود. همچنین، محیطهای بهداشتی کنترل شده، پایش دقیق علائم عفونت و آموزش بیمار برای شناسایی علائم اولیه بیماری، از اقدامات حیاتی در مدیریت بالینی هستند.
مداخلات ترکیبی و شخصیسازی شده نقش مهمی در بهبود نتایج بالینی دارند. ترکیب درمانهای دارویی، انتقال خون، مراقبتهای پیشگیرانه و پایش دقیق آزمایشگاهی، به بازگرداندن تعادل سیستم ایمنی و عملکرد گلبولهای قرمز کمک میکند. به عنوان مثال، در بیماری سلول داسیشکل، ترکیب انتقال خون منظم، درمانهای ضد التهاب و مدیریت عفونتها میتواند شدت عوارض، چرخه التهاب و خطر آسیب بافتی را کاهش دهد.
پایش و ارزیابی مداوم پارامترهای آزمایشگاهی، از جمله شمارش گلبولهای سفید و قرمز، سطح هموگلوبین، شاخصهای توزیع سلولی و نشانگرهای التهابی، برای ارزیابی پاسخ به درمان و اصلاح استراتژیهای بالینی ضروری است. استفاده از ابزارهای پیشرفته مانند جریانسنجی، بیومارکرهای وزیکولی و بررسی فعالیت سایتوکاینها، امکان پایش دقیقتر عملکرد سلولها و تنظیم درمان را فراهم میکند.
در نهایت، آموزش بیمار و مراقبتهای حمایتی مکمل درمانهای پزشکی است. به بیماران توصیه میشود که رژیم غذایی غنی از آهن، ویتامین و مواد معدنی داشته باشند، فعالیت بدنی متناسب انجام دهند و به موقع برای پایش آزمایشگاهی و کنترل عفونتها اقدام کنند. این اقدامات میتوانند اثرات درمان را تقویت کرده و کیفیت زندگی بیمار را بهبود بخشند.
به طور خلاصه، مداخلات درمانی و مدیریت بالینی اختلالات گلبولهای سفید و آنمی باید چندبعدی و شخصیسازی شده باشد. ترکیب درمان دارویی، انتقال خون، کنترل عفونت، پایش آزمایشگاهی و مراقبتهای حمایتی، کلید بازگرداندن تعادل سیستم ایمنی، بهبود عملکرد گلبولهای قرمز و کاهش عوارض بالینی است. این رویکرد جامع به پزشکان و متخصصان بالینی امکان میدهد تا بیماران را با دقت بیشتر مدیریت کرده و نتایج درمانی مؤثرتری ارائه دهند.
ارتباط اختلالات خونی با بیماریهای سیستمیک و ایمنی
اختلالات خونی، شامل آنمی و ناهنجاریهای گلبولهای سفید، نه تنها محدود به سیستم خونرسانی نیستند، بلکه تأثیر گستردهای بر سیستمهای مختلف بدن و پاسخ ایمنی دارند. این ارتباط پیچیده بین اختلالات خونی و بیماریهای سیستمیک نشاندهنده نقش کلیدی خون در حفظ سلامت عمومی و کنترل پاسخهای ایمنی است.
یکی از مهمترین نمونههای این ارتباط، تأثیر آنمی و اختلالات گلبول قرمز بر سیستم قلب و عروق است. کاهش ظرفیت حمل اکسیژن در آنمی باعث افزایش فشار کاری قلب میشود و میتواند منجر به هیپرتروفی بطن چپ، نارسایی قلبی و افزایش خطر بیماریهای قلبی-عروقی شود. مطالعات نشان دادهاند که افزایش شاخص RDW (Red Cell Distribution Width) در بیماران با آنمی، پیشبینیکننده قوی برای بیماریهای قلبی و عروقی است. این یافتهها نشان میدهند که اختلالات خونی میتوانند هم عامل ایجاد بیماریهای سیستمیک باشند و هم در پیشرفت آنها نقش داشته باشند.
اختلالات خونی همچنین با بیماریهای التهابی و خودایمنی در ارتباط مستقیم هستند. آنمی التهابی، که اغلب در بیماریهایی مانند آرتریت روماتوئید، بیماریهای التهابی روده و لوپوس مشاهده میشود، نمونهای از این تعامل است. در این حالت، سایتوکاینهای التهابی مانند IL-6 و TNF-α موجب کاهش تولید گلبولهای قرمز و محدود شدن دسترسی بدن به آهن میشوند. این فرآیند، پاسخ ایمنی را مختل کرده و باعث تشدید التهاب مزمن میشود. به همین ترتیب، اختلالات گلبولهای سفید مانند نوتروپنی یا نقص عملکرد لنفوسیتها میتوانند باعث افزایش حساسیت به عفونتها و تشدید بیماریهای خودایمنی شوند.
در بیماریهای عفونی، اختلالات خونی میتوانند شدت بیماری و پاسخ ایمنی را تعیین کنند. برای مثال، در بیماری سلول داسیشکل، شکنندگی گلبولهای قرمز و التهاب مزمن باعث فعال شدن مداوم گلبولهای سفید میشود. این وضعیت علاوه بر افزایش خطر عفونت، میتواند موجب آسیب اندامهای حیاتی مانند کلیه، کبد و مغز شود. همچنین، در شرایطی مانند COVID-19، بررسی اختلالات هماتولوژیک نشان داده که کاهش یا افزایش غیرطبیعی گلبولهای سفید و تغییرات در شاخصهای گلبول قرمز با شدت بیماری و عوارض التهابی ارتباط مستقیم دارد.
اختلالات خونی میتوانند بر سیستم عصبی مرکزی و رشد مغز نیز تأثیر بگذارند. کاهش اکسیژنرسانی به مغز در آنمی مزمن میتواند باعث اختلالات شناختی، کاهش تمرکز و خستگی مزمن شود. در نوزادان نارس و کودکان مبتلا به آنمی، مطالعات نشان دادهاند که کمبود اکسیژن و مواد مغذی میتواند تأثیر منفی بر توسعه نورودولوژیک و عملکرد شناختی بلندمدت داشته باشد. این نشان میدهد که اختلالات خونی اثرات سیستمیک فراتر از گردش خون دارند و با سلامت عمومی و رشد ارگانها مرتبط هستند.
بیماریهای متابولیک و اختلالات خونی نیز دارای تعاملات پیچیدهای هستند. برای مثال، در دیابت و سندرم متابولیک، التهاب مزمن و استرس اکسیداتیو میتواند تولید گلبولهای قرمز و سفید را تحت تأثیر قرار دهد. افزایش گلبولهای سفید و تغییرات در گلبولهای قرمز، شاخصهایی از التهاب سیستمیک و آسیب اندامها هستند و میتوانند به عنوان بیومارکرهای پیشبینیکننده عوارض متابولیک و قلبی-عروقی مورد استفاده قرار گیرند.
یکی دیگر از جنبههای مهم، تأثیر اختلالات خونی بر سیستم ایمنی و حساسیت به سرطان است. آنمی مزمن و نقص عملکرد گلبولهای سفید میتواند توانایی بدن در شناسایی و حذف سلولهای سرطانی را کاهش دهد. تحقیقات نشان دادهاند که بیماران با نقص ایمنی و اختلالات هماتولوژیک، به ویژه آنهایی که ترکیبی از آنمی و نوتروپنی دارند، احتمال ابتلا به عوارض سرطان و رشد تومور بالاتری دارند. این ارتباط نشان میدهد که اختلالات خونی میتوانند نقش پیشگیرانه یا تسهیلکننده در بیماریهای سیستمیک و ایمنی ایفا کنند.
اثرات متقابل بین اختلالات خونی و بیماریهای سیستمیک تنها محدود به یک اندام یا سیستم نیست، بلکه یک شبکه یکپارچه را شکل میدهد که سلامت عمومی بدن و پاسخ ایمنی را تعیین میکند. این اثرات شامل اختلالات قلبی-عروقی، التهابی، خودایمنی، متابولیک، عصبی و حتی سرطانی میشود و نشان میدهد که بررسی دقیق گلبولهای سفید و قرمز، و پایش آزمایشگاهی آنها، بخش ضروری مدیریت بیماریهای سیستمیک است.
در نهایت، درک این ارتباطات سیستمیک، به پزشکان و متخصصان کمک میکند تا تشخیص دقیقتر، پیشگیری مؤثر و مدیریت درمانی هدفمندتری ارائه دهند. استفاده از ابزارهای پیشرفته آزمایشگاهی، بررسی شاخصهای عملکردی سلولها و ارزیابی مداوم وضعیت بیمار، امکان کاهش عوارض، بهبود کیفیت زندگی و پیشگیری از پیامدهای جدی را فراهم میکند.
چشمانداز آینده و تحقیقات نوین
با پیشرفتهای علمی و فناوریهای نوین، درک ما از ارتباط بین گلبولهای سفید، اختلالات گلبول قرمز و عملکرد ایمنی به سطحی فراتر از گذشته رسیده است. تحقیقات جدید نشان میدهند که سیستم خونی نه تنها یک حامل ساده اکسیژن و سلولهای ایمنی نیست، بلکه یک شبکه پیچیده پیامرسانی، تنظیم و پاسخ به استرس و التهاب محسوب میشود. این چشمانداز نوین، مسیرهای جدیدی برای تشخیص، درمان و پایش اختلالات خونی و ایمنی باز کرده است.
یکی از حوزههای تحقیقاتی مهم، توسعه بیومارکرهای مولکولی و سلولی است. تحلیل وزیکولهای خارج سلولی گلبولهای قرمز و سفید، پروتئومیک و بررسی RNAهای غیرکدکننده، امکان شناسایی دقیقتر فرآیندهای التهابی و تخریبی را فراهم میکند. این بیومارکرها میتوانند به عنوان شاخصهای زودهنگام بیماری، پیشبینیکننده پاسخ به درمان و ابزار پایش طولانیمدت بیماران مورد استفاده قرار گیرند. با استفاده از این روشها، پزشکان قادر خواهند بود اختلالات خونی را قبل از بروز علائم بالینی شدید شناسایی و مدیریت کنند.
فناوریهای تصویربرداری پیشرفته و دیجیتال نیز چشمانداز جدیدی در مطالعه گلبولها فراهم کردهاند. استفاده از میکروسکوپی دیجیتال با وضوح بالا، تصویرسازی سهبعدی و الگوریتمهای هوش مصنوعی امکان بررسی مورفولوژی، تغییرات شکلی و تعاملات سلولی را در سطح بیسابقهای فراهم میکند. این فناوریها میتوانند اختلالات عملکردی گلبولهای سفید و تغییرات ساختاری گلبولهای قرمز را با دقت بسیار بالا تشخیص دهند و به طراحی درمانهای هدفمند کمک کنند.
در حوزه درمان، تحقیقات نوین به سمت داروهای هدفمند و درمانهای سلولی-مولکولی پیش میروند. استفاده از بیولوژیکها، آنتیبادیهای مونوکلونال، داروهای سرکوبکننده انتخابی سیستم ایمنی و مهارکنندههای مسیرهای التهابی، امکان کنترل دقیق فعالیت گلبولهای سفید و کاهش تخریب گلبولهای قرمز را فراهم میکند. همچنین، تحقیقات بر روی سلولهای بنیادی و مهندسی بافت نشان میدهند که ممکن است در آینده بتوان تولید گلبولهای سالم و بازسازی سیستم ایمنی را به صورت هدفمند انجام داد.
یکی دیگر از مسیرهای تحقیقاتی نوظهور، پایش و تحلیل دادههای بزرگ (Big Data) و هوش مصنوعی در هماتولوژی و ایمنیشناسی است. ترکیب دادههای آزمایشگاهی، بالینی و مولکولی با الگوریتمهای پیشبینیکننده میتواند روند بیماری، پاسخ به درمان و خطر عوارض را با دقت بالا پیشبینی کند. این رویکرد به توسعه مدیریت شخصیسازی شده بیماران و طراحی استراتژیهای درمانی بهینه کمک میکند.
فناوریهای نوین انتقال خون و مدیریت آنمی نیز در حال تحول هستند. استفاده از انتقال خون هماهنگ با آنتیژنها، کاهش آلوترانسفیوژن و پایش ایمنی پیشرفته، امکان کاهش عوارض و افزایش ایمنی بیماران را فراهم میکند. در بیماریهایی مانند سلول داسیشکل، این فناوریها میتوانند شدت چرخههای التهابی و تخریبی را کاهش دهند و کیفیت زندگی بیماران را بهبود بخشند.
در نهایت، تحقیقات آینده بر ارتباط بین اختلالات خونی، التهاب مزمن و بیماریهای سیستمیک تمرکز خواهند کرد. با درک دقیقتر مکانیسمهای مولکولی و سلولی، امکان طراحی درمانهای پیشگیرانه، هدفمند و شخصیسازی شده فراهم خواهد شد. این تحقیقات نه تنها به بهبود وضعیت بیماران با اختلالات خونی کمک میکنند، بلکه میتوانند چرخههای التهابی و آسیب سیستمیک ناشی از اختلالات خونی و نقص ایمنی را شناسایی و مهار کنند.
به طور خلاصه، چشمانداز آینده در مطالعه و مدیریت اختلالات گلبولهای سفید و قرمز بر ترکیب فناوریهای نوین آزمایشگاهی، تصویربرداری، داروهای هدفمند، هوش مصنوعی و تحقیقات مولکولی استوار است. این مسیر نوین امکان تشخیص زودهنگام، پایش دقیق و طراحی درمانهای شخصیسازی شده را فراهم میکند و میتواند به کاهش عوارض، بهبود پاسخ ایمنی و ارتقای کیفیت زندگی بیماران منجر شود.
نتیجهگیری
در این مرور جامع، ما به بررسی کامل انواع گلبولهای سفید، اختلالات شایع آنها و نقش آنها در پاسخ ایمنی و سلامت کلی بدن پرداختیم، و همچنین تأثیر اختلالات گلبول قرمز و آنمی بر عملکرد ایمنی و بیماریهای سیستمیک مورد تحلیل قرار گرفت. دادههای علمی و مطالعات پژوهشی نشان میدهند که خون تنها یک سیستم حمل اکسیژن نیست، بلکه یک شبکه پیچیده و پویا از سلولهای ایمنی، پیامرسانها و پروتئینها است که با تبادل اطلاعات و تنظیم دقیق پاسخهای ایمنی، سلامت بدن را حفظ میکند.
گلبولهای سفید به عنوان ستون فقرات سیستم ایمنی، در دفاع طبیعی و پاسخ التهابی نقش حیاتی دارند. بررسی عملکرد و اختلالات این سلولها نشان داد که هرگونه تغییر در تعداد، نسبت یا عملکرد آنها میتواند منجر به کاهش مقاومت بدن در برابر عفونتها، افزایش التهاب مزمن و بروز بیماریهای خودایمنی شود. اختلالات مانند لوکاپنی، نوتروپنی یا افزایش غیرطبیعی گلبولهای سفید، پیامدهای بالینی گستردهای دارند و نیازمند پایش و مدیریت دقیق بالینی هستند.
اختلالات گلبول قرمز و آنمی نیز، علاوه بر اثرات کلاسیک بر ظرفیت حمل اکسیژن، تأثیر قابل توجهی بر سیستم ایمنی و پاسخ التهابی دارند. آنمی فقر آهن، آنمی التهابی و آنمی همولیتیک، هر یک با مکانیسمهای خاص خود، میتوانند فعالیت گلبولهای سفید را مختل کرده، تولید سایتوکاینها و سایر مولکولهای پیامرسان را تغییر دهند و در نهایت چرخه التهاب و تخریب سلولی را تقویت کنند. این تعاملات پیچیده، نشاندهنده ارتباط غیرقابل تفکیک بین وضعیت هماتولوژیک و پاسخ ایمنی است.
پیشرفتهای تشخیصی، از جمله شمارش کامل خون، جریانسنجی، بیومارکرهای وزیکولی و تصویربرداری دیجیتال، امکان ارزیابی دقیق وضعیت سلولها، عملکرد سیستم ایمنی و شدت اختلالات خونی را فراهم کردهاند. این فناوریها نه تنها به تشخیص دقیق کمک میکنند، بلکه امکان پایش طولانیمدت، پیشبینی پاسخ به درمان و طراحی استراتژیهای درمانی شخصیسازی شده را فراهم میسازند.
مداخلات درمانی و مدیریت بالینی، ترکیبی از داروهای هدفمند، مکملهای تغذیهای، انتقال خون هماهنگ، کنترل عفونت و مراقبتهای حمایتی است که میتواند تعادل سیستم ایمنی و سلامت خون را بازگرداند. استفاده از رویکردهای چندبعدی و شخصیسازی شده، اثرات درمان را به حداکثر رسانده و خطر عوارض ناشی از اختلالات خونی و ایمنی را کاهش میدهد.
ارتباط اختلالات خونی با بیماریهای سیستمیک و ایمنی، از جمله قلبی-عروقی، التهابی، خودایمنی، متابولیک، عصبی و حتی سرطانی، نشاندهنده اهمیت بالینی این موضوع است. بررسی دقیق و پایش مداوم گلبولهای سفید و قرمز، و استفاده از فناوریهای نوین در تشخیص و درمان، میتواند از بروز عوارض جدی جلوگیری کرده و کیفیت زندگی بیماران را بهبود بخشد.
چشمانداز آینده با تحقیقات نوین، فناوریهای پیشرفته و هوش مصنوعی، نویدبخش ایجاد راهکارهای تشخیصی و درمانی دقیقتر، سریعتر و هدفمندتر است. استفاده از بیومارکرهای مولکولی، الگوریتمهای پیشبینیکننده، داروهای بیولوژیک و مهندسی سلولی، امکان ارائه درمانهای شخصیسازی شده و پیشگیرانه را فراهم میکند. این مسیر نوین نه تنها به بهبود سلامت بیماران کمک میکند، بلکه دانش ما درباره تعاملات پیچیده بین خون و سیستم ایمنی را به طور قابل توجهی ارتقا میدهد.
در نهایت، این مرور جامع نشان میدهد که بررسی گلبولهای سفید و اختلالات گلبول قرمز، همراه با مدیریت بالینی هوشمند و استفاده از فناوریهای نوین، کلید حفظ سلامت سیستم ایمنی و پیشگیری از بیماریهای سیستمیک و عوارض آنها است. ادغام دانش هماتولوژی، ایمنیشناسی و فناوریهای نوین، امکان ایجاد رویکردهای جامع، پیشگیرانه و درمانی مؤثر را فراهم میکند و مسیر آینده مراقبتهای پزشکی را به سمت درمانهای دقیق و شخصیسازی شده هدایت میکند.