هماتولوژی
مقدمه
هماتولوژی، شاخهای از علوم پزشکی است که به مطالعه خون، اعضای تشکیلدهنده آن، بیماریها و اختلالات مرتبط با سیستم هماتولوژیک میپردازد. خون، با نقش حیاتی خود در حمل اکسیژن، انتقال مواد مغذی و دفع محصولات زائد، پایه و اساس زندگی انسان است و هرگونه اختلال در عملکرد آن میتواند منجر به مشکلات جدی بالینی شود. اهمیت هماتولوژی تنها محدود به تشخیص و درمان بیماریهای خونی نیست؛ این علم، ارتباط مستقیم با زمینههای متعددی مانند ایمونولوژی، انکولوژی، ژنتیک و حتی علوم زیستمحیطی دارد و به همین دلیل به عنوان یک شاخه بنیادی در پزشکی مدرن شناخته میشود.
از نظر بالینی، هماتولوژی توانایی شناسایی و مدیریت بیماریهای خونی مانند کمخونیها، اختلالات انعقادی، بیماریهای پلاکتی، لوکمیها و لنفومها را فراهم میکند. این علم همچنین نقش محوری در مراقبتهای ویژه بیماران بحرانی دارد و به متخصصان کمک میکند تا درمانهای هدفمند و شخصیسازی شدهای را برای بیماران ارائه دهند. با پیشرفت فناوری، روشهای تشخیصی و درمانی هماتولوژی به سرعت توسعه یافتهاند؛ از آنالیز دیجیتال مورفولوژی سلولهای خونی و هوش مصنوعی در تشخیص گرفته تا تکنیکهای نوین درمانی مانند سلولهای CAR-T و درمانهای ایمونولوژیک، که همگی نشاندهنده تکامل این رشته در دهههای اخیر هستند.
تاریخچه هماتولوژی به دوران باستان بازمیگردد، زمانی که پزشکان و محققان اولیه، وجود خون و اهمیت آن را در حفظ سلامت انسان تشخیص داده بودند. با این حال، شکلگیری هماتولوژی به عنوان یک شاخه علمی مستقل، در قرن نوزدهم با پیشرفتهای میکروسکوپی و شیمیایی آغاز شد. توسعه میکروسکوپهای پیشرفته، کشف سلولهای خونی و معرفی روشهای آزمایشگاهی استاندارد، پایههای مدرن این علم را شکل دادند. در دهههای اخیر، ورود فناوریهای دیجیتال و هوش مصنوعی، تحولی بنیادی در روند تشخیص و مدیریت بیماریهای خونی ایجاد کرده است و توانسته است دقت، سرعت و قابلیت پیشبینی بالینی را به شکل چشمگیری افزایش دهد.
هماتولوژی همچنین از جنبه تحقیقاتی اهمیت فراوان دارد. مطالعات بر روی مسیرهای تمایز سلولهای خونی، ژنهای کلیدی مانند فاکتورهای GATA و مکانیسمهای تنظیمی هموستاز و انعقاد، نه تنها به درک بهتر بیماریها کمک کرده بلکه منجر به توسعه داروها و روشهای درمانی جدید شده است. علاوه بر انسان، هماتولوژی در حیوانات نیز نقش مهمی دارد و به عنوان مثال، تحلیل هماتولوژی ماهیها و خزندگان در تحقیقات اکولوژیک و صنعت آبزیپروری مورد استفاده قرار میگیرد. این گستردگی نشاندهنده اهمیت فراگیر هماتولوژی در حوزههای بالینی، تحقیقاتی و حتی اقتصادی است.
یکی دیگر از ابعاد مهم هماتولوژی، ارتباط آن با بیماریهای سیستمیک و عفونی است. شیوع بیماریهایی مانند COVID-19 نشان داد که تغییرات در شاخصهای هماتولوژیک، میتواند نشانه اولیه و پیشبینیکننده شدت بیماری باشد و نقش حیاتی آزمایشگاه هماتولوژی در مدیریت بیماران مبتلا به عفونتهای شدید و بیماریهای التهابی را برجسته میکند. علاوه بر این، اهمیت گزارش نتایج بیمار محور و ارزیابی اثر درمانها بر کیفیت زندگی بیماران، به یک جنبه ضروری در پژوهشها و اقدامات بالینی هماتولوژی تبدیل شده است.
با توجه به تحولات اخیر در فناوری، هماتولوژی در حال ورود به عصری است که هوش مصنوعی، آنالیز دادههای بزرگ و یادگیری ماشین میتوانند تشخیصها را دقیقتر، سریعتر و پیشبینیها را قابل اعتمادتر کنند. این تحولات همچنین زمینه را برای توسعه درمانهای شخصیسازی شده فراهم میکند، بهویژه در مدیریت بیماریهای مزمن خونی و لوکمیها، جایی که نیاز به تصمیمگیری سریع و دقیق بالینی بسیار حیاتی است.
به طور خلاصه، هماتولوژی به عنوان یک شاخه علمی و بالینی، نقش محوری در سلامت انسان، توسعه درمانهای نوین و تحقیقات بنیادی دارد. این رشته، با پیوند میان علوم پایه، فناوریهای نوین و نیازهای بالینی، نه تنها به درمان و مدیریت بیماریهای خونی کمک میکند، بلکه به شکلگیری آینده پزشکی پیشرفته و شخصیسازی شده نیز کمک مینماید.
مروری بر فیزیولوژی خون و سیستم هماتولوژیک
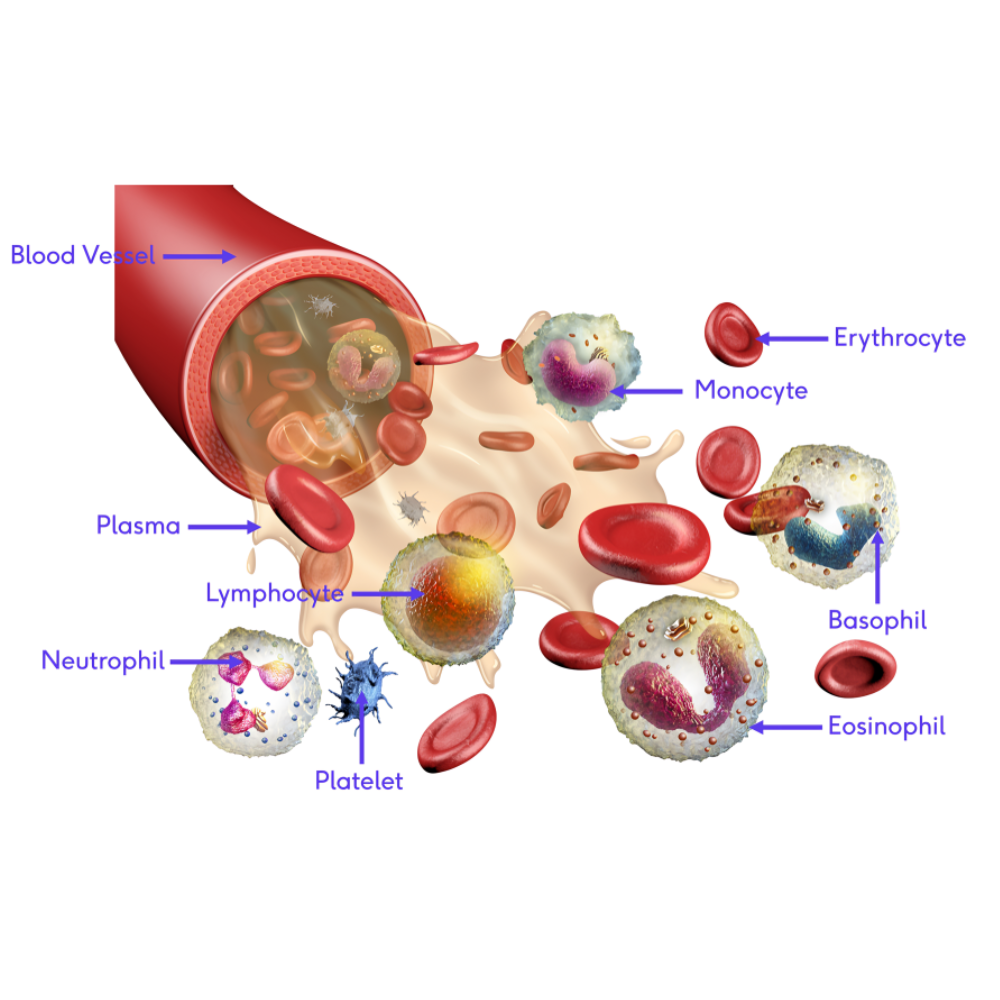
خون به عنوان یک بافت پیوندی مایع، نقش حیاتی در حفظ تعادل فیزیولوژیک بدن ایفا میکند. این بافت نه تنها وظیفه انتقال اکسیژن و مواد مغذی را بر عهده دارد، بلکه در دفاع ایمنی، هموستاز و دفع محصولات زائد نیز مشارکت دارد. از نظر ترکیب، خون متشکل از سلولهای خونی، پلاسما و اجزای فعال بیوشیمیایی است که هر یک نقش تخصصی و حیاتی در عملکرد سیستم هماتولوژیک ایفا میکنند.
گلبولهای قرمز یا اریتروسیتها بخش عمده سلولهای خونی را تشکیل میدهند و مسئولیت اصلی آنها حمل و انتقال اکسیژن از ریهها به بافتها و بازگرداندن دیاکسید کربن به ریههاست. گلبولهای قرمز دارای ساختار بیهستهای و انعطافپذیر هستند که امکان عبور از مویرگهای باریک را فراهم میکند. هموگلوبین، پروتئین کلیدی موجود در اریتروسیتها، نه تنها اکسیژن را به طور مؤثر منتقل میکند، بلکه در بافر کردن pH خون نیز نقش دارد. تولید گلبولهای قرمز از طریق فرآیندی به نام هماتوپوئزی در مغز استخوان انجام میشود و تحت کنترل فاکتورهای هورمونی مانند اریتروپویتین قرار دارد. اختلال در تولید یا تخریب گلبولهای قرمز میتواند منجر به انواع کمخونیها شود که اهمیت فیزیولوژی صحیح این سلولها را در سلامت عمومی بدن نشان میدهد.
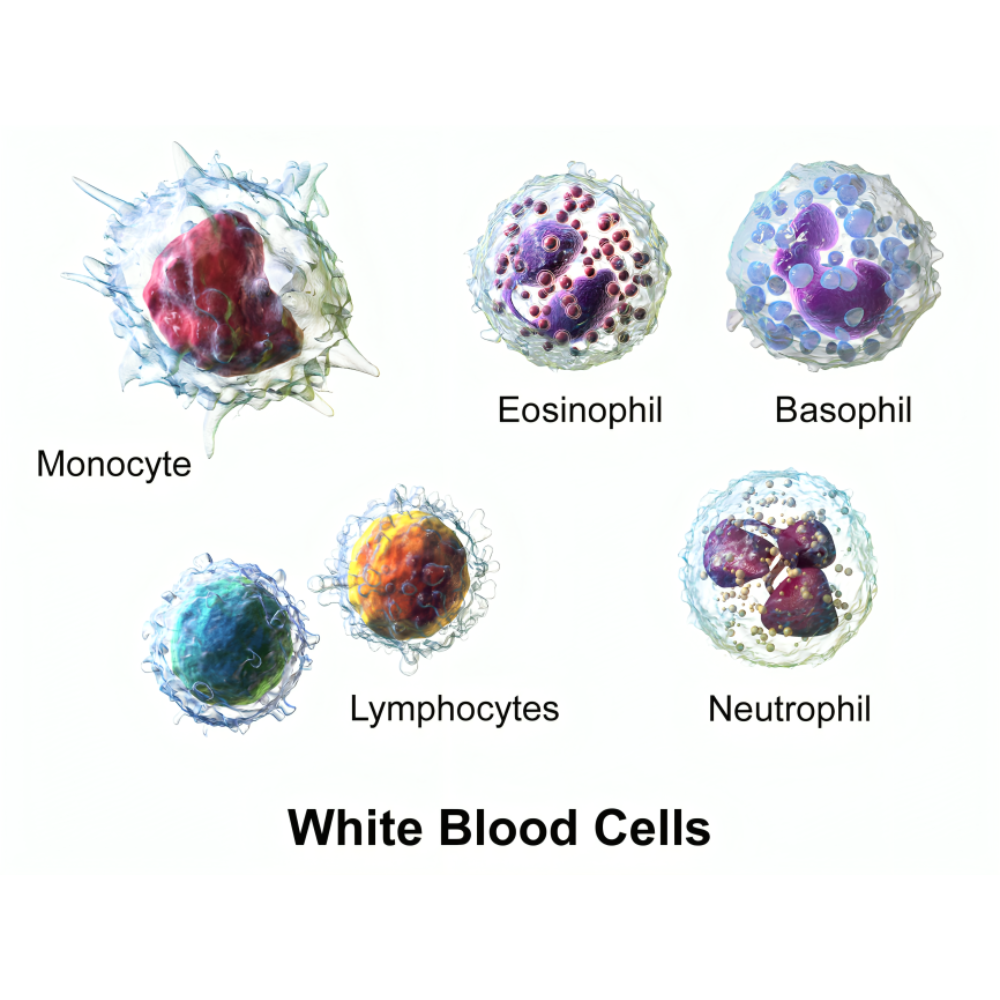
گلبولهای سفید یا لوکوسیتها، سلولهای ایمنی بدن هستند که به حفاظت از بدن در برابر عفونتها و بیماریها کمک میکنند. این سلولها به پنج نوع اصلی تقسیم میشوند: نوتروفیلها، لنفوسیتها، مونوسیتها، ائوزینوفیلها و بازوفیلها. هر یک از این سلولها دارای عملکرد اختصاصی هستند؛ به عنوان مثال، نوتروفیلها در پاسخ سریع به عفونتهای باکتریایی نقش دارند، در حالی که لنفوسیتها مسئول تولید آنتیبادیها و پاسخ ایمنی تطبیقی هستند. تعادل تعداد و عملکرد گلبولهای سفید برای حفظ پاسخ ایمنی بهینه ضروری است و هرگونه اختلال میتواند به نقص ایمنی یا بیماریهای خودایمنی منجر شود.
پلاکتها یا ترومبوسیتها اجزای کوچک و بدون هسته خون هستند که نقش کلیدی در فرآیند هموستاز و انعقاد خون دارند. هنگام آسیب به رگهای خونی، پلاکتها به محل آسیب چسبیده و با ترشح فاکتورهای فعال، فرآیند انعقاد را آغاز میکنند و مانع خونریزی شدید میشوند. همچنین، پلاکتها با سلولهای ایمنی و اندوتلیوم رگها تعامل دارند و در پاسخهای التهابی و بازسازی بافت نقش دارند. کمبود یا اختلال عملکرد پلاکتها میتواند منجر به خونریزیهای شدید یا ایجاد ترومبوز شود که اهمیت دقیق عملکرد آنها را در سلامت انسان نشان میدهد.
پلاسما بخش مایع خون است که حدود ۵۵٪ حجم خون را تشکیل میدهد و شامل آب، پروتئینها، الکترولیتها، هورمونها و محصولات متابولیکی است. آلبومین، گلوبولینها و فاکتورهای انعقادی پروتئینهای اصلی پلاسما هستند که به حفظ فشار اسمزی، انتقال مواد و انعقاد خون کمک میکنند. همچنین، پلاسما به عنوان محیطی برای تبادل مواد میان سلولها و اندامها عمل میکند و نقش حیاتی در تنظیم متابولیسم و ایمنی دارد.
سیستم هماتولوژیک تحت کنترل مکانیزمهای پیچیده هموستازی و انعقاد خون قرار دارد. هموستاز شامل سه مرحله اصلی است: واسکولار، پلاکتی و پلاسمایی. مرحله وازکولار شامل انقباض رگهای آسیبدیده برای کاهش جریان خون است. مرحله پلاکتی شامل تجمع و فعال شدن پلاکتها در محل آسیب است و مرحله پلاسمایی شامل فعال شدن مجموعهای از فاکتورهای انعقادی میشود که نهایتاً منجر به تشکیل لخته پایدار میشود. اختلال در هر یک از این مراحل میتواند منجر به خونریزی یا ترومبوز شود، بنابراین درک دقیق این فرآیندها برای تشخیص و درمان بیماریهای خونی ضروری است.
هماتوپوئزی فرآیند تولید و تمایز سلولهای خونی است که عمدتاً در مغز استخوان رخ میدهد. این فرآیند شامل تبدیل سلولهای بنیادی هماتوپویتیک به انواع گلبولهای قرمز، سفید و پلاکتها است. فاکتورهای رشد و ترنسکریپشن مانند فاکتورهای GATA و عوامل محیطی مغز استخوان نقش حیاتی در هدایت مسیر تمایز سلولی دارند. اختلالات ژنتیکی در این مسیرها میتواند باعث بروز بیماریهایی مانند لوکمیها، کمخونیهای مادرزادی و نقصهای ایمنی شود.
از نظر بالینی، آزمایشهای فیزیولوژی خون شامل تستهای شمارش سلولها، بررسی مورفولوژی، تستهای انعقادی و ارزیابی پارامترهای بیوشیمیایی است. این تستها، نه تنها وضعیت عمومی خون را ارزیابی میکنند، بلکه به تشخیص بیماریهای خاص مانند کمخونی فقر آهن، ترومبوفیلی، هموفیلی و لوکمیها کمک میکنند. پیشرفتهای اخیر در آنالیز دیجیتال مورفولوژی و دستگاههای اتوماتیک، امکان بررسی دقیقتر سلولها و افزایش دقت تشخیصی را فراهم کرده است.
در کنار انسان، فیزیولوژی خون در حیوانات نیز اهمیت دارد، به ویژه در پژوهشهای آزمایشگاهی و صنعت آبزیپروری. بررسی شاخصهای هماتولوژیک در ماهیها و خزندگان به ارزیابی سلامت، پاسخ به استرس محیطی و شناسایی بیماریها کمک میکند و نقش مهمی در حفظ اکوسیستم و تولید غذایی ایمن دارد.
به طور خلاصه، سیستم هماتولوژیک یک شبکه پیچیده و پویا است که عملکرد صحیح آن برای حفظ سلامت حیاتی است. خون نه تنها به عنوان حامل اکسیژن و مواد مغذی عمل میکند، بلکه در ایمنی، انعقاد، تنظیم متابولیسم و پاسخ به بیماریها نیز نقش حیاتی دارد. درک فیزیولوژی دقیق خون و مسیرهای مرتبط با آن، پایهای ضروری برای تشخیص، مدیریت و درمان بیماریهای هماتولوژیک و توسعه روشهای درمانی نوین است.
روشهای تشخیصی در هماتولوژی
تشخیص دقیق و سریع بیماریهای خونی، اساس مدیریت بالینی و موفقیت درمانی بیماران هماتولوژیک است. آزمایشگاه هماتولوژی به عنوان قلب تشخیص بالینی عمل میکند و مجموعهای از روشها و تکنیکها را برای ارزیابی وضعیت خون و سلولهای آن فراهم میآورد. این روشها طیف وسیعی از آزمایشهای پایه تا فناوریهای پیشرفته دیجیتال و هوش مصنوعی را شامل میشوند و به پزشکان امکان میدهند تا تغییرات ظریف در سلولها، پارامترهای بیوشیمیایی و فرآیندهای انعقادی را شناسایی کنند.
آزمایشهای پایه و شمارش سلولی
یکی از رایجترین و ابتداییترین روشهای تشخیصی، شمارش کامل سلولهای خون (CBC) است که اطلاعاتی درباره تعداد و نسبت گلبولهای قرمز، سفید و پلاکتها ارائه میدهد. این آزمایش، پایهای برای تشخیص انواع کمخونیها، لوکمیها و اختلالات پلاکتی است و به پزشکان کمک میکند تا روند بیماری و پاسخ به درمان را پیگیری کنند. پارامترهای مرتبط با گلبولهای قرمز، مانند هموگلوبین، هماتوکریت و شاخصهای حجم و اندازه سلولها (MCV, MCH, MCHC)، اطلاعات ارزشمندی درباره وضعیت تغذیهای، کمبودهای آهن و اختلالات ژنتیکی ارائه میدهند. همچنین، شمارش و تحلیل گلبولهای سفید و پلاکتها میتواند وجود عفونت، التهاب یا اختلالات ایمنی را نشان دهد.
آزمایشهای انعقادی و هموستازی
یکی دیگر از بخشهای مهم آزمایشگاهی، ارزیابی فرآیند انعقاد خون و هموستاز است. این آزمایشها شامل زمان پروترومبین (PT)، زمان فعال سازی جزئی ترومبوپلاستین (aPTT)، فیبرینوژن، D-dimer و تستهای تکمیلی میشوند. این تستها به تشخیص بیماریهایی مانند هموفیلی، ترومبوفیلی، اختلالات پلاکتی و ترومبوآمبولی کمک میکنند. همچنین، در بیماران تحت درمان ضدانعقاد، پایش دقیق این پارامترها برای جلوگیری از خونریزی یا ترومبوز ضروری است.
بررسی مورفولوژی سلولهای خونی
مطالعه ساختار و شکل سلولهای خونی از طریق اسمیر خون محیطی و رنگآمیزیهای اختصاصی، یکی از روشهای کلیدی تشخیص بیماریهای خونی است. تغییرات مورفولوژیک گلبولهای قرمز، مانند میکروسیتوز، ماکروسیتوز یا شکلهای غیرطبیعی، میتواند نشانه کمخونیهای ژنتیکی، اختلالات متابولیک یا بیماریهای مزمن باشد. در لوکمیها و لنفومها، تحلیل مورفولوژی گلبولهای سفید، تشخیص نوع سلولهای غیرطبیعی و مرحله پیشرفت بیماری را ممکن میسازد.
تکنولوژی دیجیتال و دستگاههای اتوماتیک
با پیشرفت فناوری، بسیاری از آزمایشهای هماتولوژی به دستگاههای اتوماتیک منتقل شدهاند که دقت، سرعت و قابلیت تکرارپذیری بالایی دارند. دستگاههای اتوماتیک شمارش سلولها و آنالیز مورفولوژی دیجیتال، امکان شناسایی سلولهای غیرطبیعی و نمونههای مشکوک را فراهم میکنند. این سیستمها، علاوه بر کاهش خطای انسانی، توانایی ثبت و ذخیرهسازی دادهها را دارند و میتوانند با استفاده از الگوریتمهای هوشمند، هشدارهای بالینی را برای پزشکان فراهم کنند. بررسیها نشان داده است که ترکیب تحلیل دیجیتال با بررسی میکروسکوپی دستی، بالاترین دقت تشخیصی را ارائه میدهد.
هوش مصنوعی و یادگیری ماشین در تشخیص هماتولوژیک
در سالهای اخیر، هوش مصنوعی و یادگیری ماشین تحولی عظیم در تشخیص بیماریهای خونی ایجاد کردهاند. الگوریتمهای پیشرفته قادرند با تحلیل دادههای بزرگ آزمایشگاهی، الگوهای پنهان در تغییرات سلولی و پارامترهای خونی را شناسایی کنند و پیشبینی دقیقتری از پیشرفت بیماری و پاسخ به درمان ارائه دهند. به عنوان مثال، در لوکمیها، الگوریتمهای یادگیری ماشین میتوانند سلولهای غیرطبیعی را با دقت بالا شناسایی کنند و حتی بر اساس ویژگیهای مورفولوژیک، نوع لوکمی و میزان پیشرفت آن را پیشبینی نمایند. این فناوریها همچنین در تشخیص ترومبوز و اختلالات انعقادی نقش کلیدی دارند و میتوانند تصمیمگیری درمانی را به شکل قابل توجهی بهبود بخشند.
کنترل کیفیت و اعتبار آزمایشگاهی
در آزمایشگاههای هماتولوژی، کنترل کیفیت و اعتبارسنجی تجهیزات اهمیت ویژهای دارد. آزمایشهای تکراری، استفاده از نمونههای کنترل و بررسی منظم عملکرد دستگاهها، اطمینان از صحت نتایج بالینی را فراهم میآورد. دستورالعملها و استانداردهای بینالمللی، از جمله توصیههای ICSH (International Council for Standardization in Hematology)، چارچوبی برای ارزیابی عملکرد دستگاهها و روشهای آزمایشگاهی ارائه میدهند. این اقدامات، کاهش خطاهای آزمایشگاهی و افزایش دقت تشخیص را تضمین میکنند.
روشهای مولکولی و ژنتیکی
علاوه بر آزمایشهای سنتی، روشهای مولکولی و ژنتیکی نیز در تشخیص بیماریهای خونی اهمیت یافتهاند. تحلیل ژنهای مرتبط با هماتوپوئزی، شناسایی جهشهای عامل لوکمیها و بررسی پروفایلهای بیان ژنی، اطلاعات دقیق درباره پیشرفت بیماری و پاسخ به درمان ارائه میدهد. این روشها همچنین امکان توسعه درمانهای هدفمند و شخصیسازی شده را فراهم میکنند و به عنوان مکمل روشهای سنتی، نقش حیاتی در تشخیص مدرن دارند.
کاربرد تشخیصی در بیماریهای عفونی و التهابی
شاخصهای هماتولوژیک میتوانند نشانههای اولیه بیماریهای عفونی و التهابی را نشان دهند. برای مثال، افزایش نوتروفیلها میتواند نشانه عفونت باکتریایی باشد، در حالی که لنفوسیتوز ممکن است نشانگر عفونتهای ویروسی باشد. در بیماریهای التهابی مزمن، تغییرات پارامترهای خون و پروفایل پلاکتی، اطلاعات ارزشمندی درباره شدت و فعالیت بیماری ارائه میدهند. در دوران پاندمی COVID-19، بررسی شاخصهای هماتولوژیک به تشخیص زودهنگام بیماران با خطر بالای عوارض شدید کمک کرد و نقش حیاتی آزمایشگاه هماتولوژی را در مدیریت بیماریهای سیستمیک برجسته ساخت.
نتیجهگیری
روشهای تشخیصی در هماتولوژی، طیف گستردهای از آزمایشهای پایه، آنالیزهای دیجیتال، فناوریهای هوشمند و روشهای مولکولی را شامل میشوند که با هم ترکیب شدهاند تا دقت، سرعت و کیفیت تشخیص بیماریهای خونی را به حداکثر برسانند. این روشها، نه تنها وضعیت سلامت خون را ارزیابی میکنند، بلکه امکان پیشبینی پیشرفت بیماری، پاسخ به درمان و مدیریت بالینی بیماران را فراهم میآورند. با توسعه فناوریهای نوین و کاربرد هوش مصنوعی، آینده تشخیص هماتولوژیک به سمت دقت بالاتر، شخصیسازی درمان و بهبود نتایج بالینی حرکت میکند.
اختلالات خونی شایع
خون، به عنوان یکی از حیاتیترین بافتهای بدن، نقشی کلیدی در سلامت انسان ایفا میکند. اختلالات خونی نه تنها میتوانند باعث ایجاد علائم عمومی مانند خستگی، ضعف و خونریزی شوند، بلکه در بسیاری از موارد به صورت تهدیدکننده زندگی ظاهر میشوند. درک دقیق این اختلالات، علل، مکانیزمهای پاتوفیزیولوژیک و رویکردهای درمانی، برای متخصصان هماتولوژی و پزشکان عمومی ضروری است.
کمخونیها
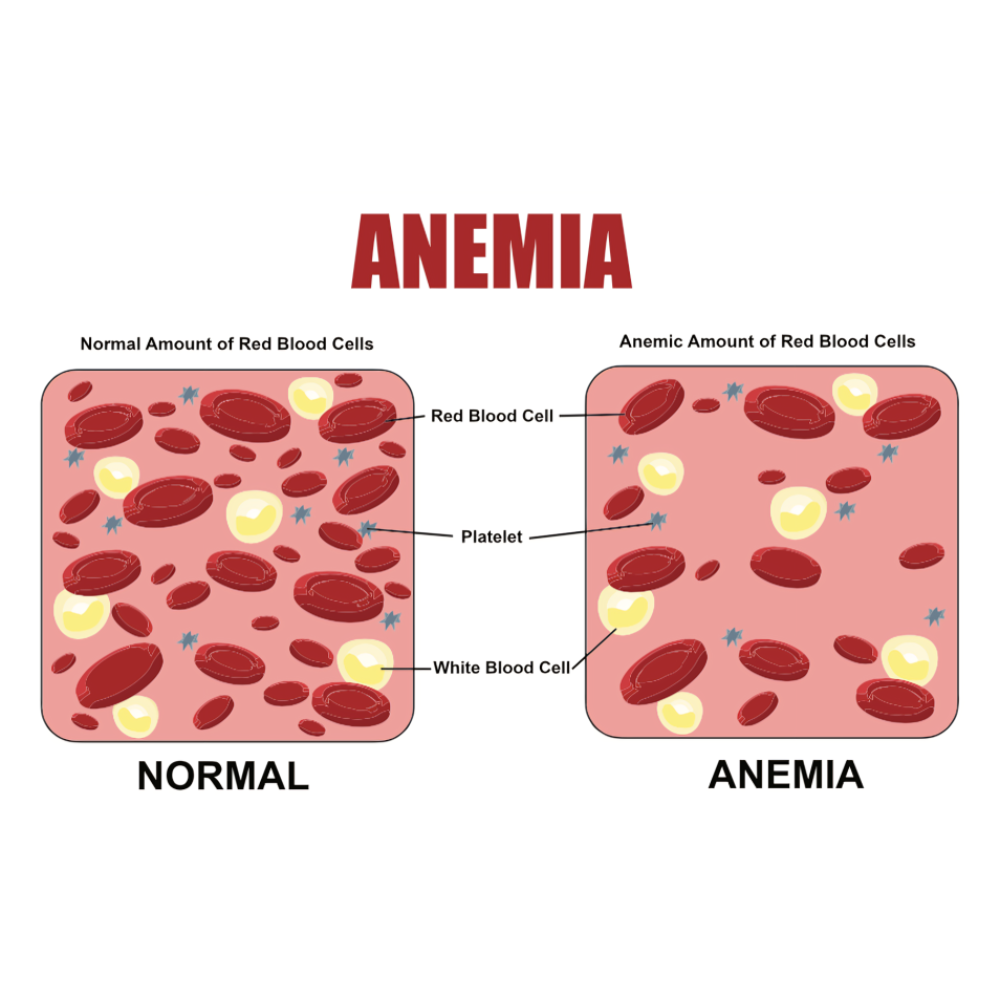
کمخونی، وضعیتی است که در آن تعداد گلبولهای قرمز یا میزان هموگلوبین خون کمتر از حد طبیعی باشد و در نتیجه ظرفیت خون برای حمل اکسیژن کاهش مییابد. این اختلال میتواند ناشی از کمبود مواد مغذی، بیماریهای مزمن، اختلالات ژنتیکی یا تخریب غیرطبیعی گلبولهای قرمز باشد. از انواع شایع کمخونی میتوان به کمخونی فقر آهن، کمخونی آپلاستیک، کمخونی داسی شکل و تالاسمی اشاره کرد.
-
کمخونی فقر آهن یکی از شایعترین انواع کمخونی است که ناشی از کاهش ذخایر آهن بدن و کاهش تولید هموگلوبین است. علائم شامل خستگی، ضعف، تنگی نفس و در موارد شدید، تغییرات ناخنها و زبان میباشد. تشخیص معمولاً با آزمایشهای CBC، سطح سرمی آهن، فریتین و ظرفیت اتصال آهن صورت میگیرد. درمان شامل تجویز مکملهای آهن، اصلاح رژیم غذایی و درمان علت زمینهای است.
-
کمخونی داسی شکل یک اختلال ژنتیکی است که در آن گلبولهای قرمز به شکل داسی غیرطبیعی درمیآیند و قادر به عبور راحت از مویرگها نیستند. این سلولها مستعد تخریب سریع هستند و میتوانند باعث انسداد جریان خون و درد شدید شوند. درمان شامل مدیریت درد، ترانسفیوژن، داروهای تحریککننده تولید هموگلوبین و درمانهای نوین ژنتیکی است.
-
تالاسمیها گروهی از اختلالات ژنتیکی هستند که منجر به کاهش تولید یکی از زنجیرههای هموگلوبین میشوند. شدت بیماری میتواند از شکل خفیف تا شدید متغیر باشد و درمان معمولاً شامل ترانسفیوژنهای مکرر و درمانهای حمایتی است.
اختلالات انعقادی
اختلالات انعقادی شامل اختلالات خونریزیدهنده و ترومبوفیلیک میشوند. در این دسته، مکانیسم هموستاز دچار اختلال میشود و بیمار یا مستعد خونریزیهای شدید است یا تمایل به ایجاد لختههای غیرطبیعی دارد.
-
هموفیلی یک اختلال ژنتیکی است که ناشی از کمبود فاکتورهای انعقادی VIII یا IX است و معمولاً باعث خونریزیهای خودبهخودی یا پس از جراحت میشود. درمان شامل تجویز فاکتور انعقادی جایگزین و پیشگیری از خونریزیهای شدید است.
-
ترومبوفیلی گروهی از اختلالات هستند که باعث افزایش خطر تشکیل لخته در عروق میشوند. این وضعیت میتواند منجر به ترومبوز و آمبولی ریه شود. مدیریت شامل داروهای ضدانعقاد، پایش دقیق و درمان علل زمینهای است.
-
ترومبوسیتوپنی ایمنی (ITP) وضعیتی است که در آن سیستم ایمنی بدن به پلاکتها حمله میکند و باعث کاهش تعداد آنها میشود. بیماران ممکن است دچار خونریزی پوست و مخاط، کبودی و خونریزی شدید شوند. درمان شامل کورتیکواستروئیدها، ایمونوساپرسیوها و درمانهای هدفمند مانند IVIG است.
بیماریهای پلاکتی و اختلالات مربوطه
پلاکتها نقش حیاتی در انعقاد خون دارند و اختلالات عملکرد یا تعداد آنها میتواند به خونریزی یا ترومبوز منجر شود. علاوه بر ترومبوسیتوپنی ایمنی، اختلالات ارثی مانند هموستازی پلاکتی ارثی نیز میتوانند باعث خونریزی شدید شوند. آزمایشهای تشخیصی شامل شمارش پلاکتها، بررسی عملکرد پلاکتی و آزمایشهای ژنتیکی هستند.
لوکمیها و لنفومها
لوکمیها و لنفومها گروهی از اختلالات بدخیم خونی هستند که از سلولهای سفید خونی منشأ میگیرند.
-
لوکمیها با رشد غیرطبیعی و کنترلنشده لوکوسیتها مشخص میشوند و میتوانند حاد یا مزمن باشند. علائم شامل خستگی، تب، خونریزی، افزایش عفونتها و کاهش سلولهای سالم خون است. تشخیص بر اساس CBC، اسمیر خون، بیوپسی مغز استخوان و روشهای مولکولی صورت میگیرد. درمان شامل شیمیدرمانی، ترانسفیوژن، پیوند مغز استخوان و درمانهای هدفمند است.
-
لنفومها اختلالاتی هستند که از سلولهای لنفوسیت منشأ میگیرند و میتوانند در غدد لنفاوی یا بافتهای دیگر ظاهر شوند. علائم شامل تورم غدد لنفاوی، تب، کاهش وزن و عرق شبانه است. تشخیص با استفاده از بیوپسی غدد لنفاوی، تصویربرداری و بررسیهای ژنتیکی و مولکولی انجام میشود. درمان شامل شیمیدرمانی، پرتودرمانی و ایمونوتراپی است.
اختلالات التهابی و بیماریهای سیستمیک مرتبط با خون
تغییرات هماتولوژیک میتوانند نشانگر فعالیت بیماریهای التهابی مزمن باشند. بیماریهایی مانند آرتریت روماتوئید، لوپوس و بیماریهای التهابی روده با افزایش شاخصهای التهابی و تغییرات در تعداد و عملکرد گلبولهای سفید همراه هستند. پایش این پارامترها به ارزیابی شدت بیماری، پاسخ به درمان و پیشبینی عوارض کمک میکند. همچنین، در بیماریهای عفونی مانند COVID-19، تغییرات هماتولوژیک به عنوان شاخصهای پیشبینیکننده شدت بیماری و خطر عوارض مورد استفاده قرار گرفتهاند.
نتیجهگیری
اختلالات خونی شایع طیف وسیعی از مشکلات بالینی را شامل میشوند که از کمخونیهای خفیف تا لوکمیها و اختلالات انعقادی شدید متغیر هستند. درک دقیق پاتوفیزیولوژی، علل زمینهای و رویکردهای تشخیصی و درمانی این اختلالات برای بهبود نتایج بالینی بیماران ضروری است. ترکیب آزمایشهای پایه، آنالیزهای پیشرفته دیجیتال و فناوریهای نوین، امکان تشخیص زودهنگام و مدیریت مؤثر این بیماریها را فراهم میکند و به متخصصان هماتولوژی ابزارهای پیشرفته برای ارائه درمانهای شخصیسازی شده میدهد.
هماتولوژی بالینی و مدیریت بیماران
مدیریت بیماران هماتولوژیک نیازمند درک دقیق پاتوفیزیولوژی، تشخیص به موقع و طراحی برنامه درمانی شخصیسازی شده است. هماتولوژی بالینی نه تنها به تشخیص و پیگیری بیماریهای خونی میپردازد، بلکه شامل مراقبتهای حمایتی، مدیریت اورژانسها و پیشگیری از عوارض نیز میشود. با توجه به تنوع گسترده بیماریها و شدت بالای برخی اختلالات، رویکرد چندرشتهای و استفاده از فناوریهای نوین در مدیریت بیماران اهمیت ویژهای دارد.
مدیریت بیماران مبتلا به کمخونی و اختلالات سلولی
در بیماران مبتلا به کمخونی، مدیریت شامل تشخیص علت زمینهای، جایگزینی مواد مغذی و درمانهای حمایتی است. برای مثال، در کمخونی فقر آهن، تجویز آهن خوراکی یا تزریقی همراه با اصلاح رژیم غذایی و درمان علل خونریزی مزمن، اصلیترین روش مدیریت است. در اختلالات ژنتیکی مانند تالاسمی یا کمخونی داسی شکل، برنامه درمانی شامل ترانسفیوژنهای منظم، مدیریت درد، پیشگیری از عفونتها و درمانهای نوین ژنتیکی میباشد. همچنین پایش منظم پارامترهای CBC و ارزیابی عملکرد کبد و قلب برای جلوگیری از عوارض ناشی از درمان طولانیمدت ضروری است.
مراقبتهای بیماران هماتولوژیک در ICU
بیماران هماتولوژیک در حالت بحرانی، به ویژه افرادی که دچار لوکمیهای حاد، ترومبوسیتوپنی شدید یا عوارض بعد از شیمیدرمانی هستند، نیازمند مراقبت ویژه در ICU هستند. مدیریت این بیماران شامل پایش همودینامیک، اکسیژنرسانی، کنترل عفونتها و مدیریت هموستاز میشود. بیماران بحرانی هماتولوژیک در معرض خونریزیهای شدید، سپسیس و نارسایی چندعضوی هستند و نیازمند تیم تخصصی شامل هماتولوژیست، متخصص ICU، پرستار و داروساز میباشند. مطالعات نشان دادهاند که استفاده از پروتکلهای استاندارد ICU و کنترل دقیق شاخصهای خونی میتواند مرگومیر را به طور قابل توجهی کاهش دهد.
اورژانسهای هماتولوژیک
اورژانسهای هماتولوژیک شامل وضعیتهایی هستند که نیازمند مداخله فوری برای جلوگیری از عوارض تهدیدکننده زندگی هستند. از جمله این وضعیتها میتوان به خونریزی شدید ناشی از ترومبوسیتوپنی، لختههای عروقی حاد، حملات درد شدید در کمخونی داسی شکل، بحران همولیتیک و عفونتهای شدید در بیماران نقص ایمنی اشاره کرد. مدیریت این اورژانسها نیازمند تشخیص سریع، پایش مداوم و استفاده از درمانهای فوری مانند تزریق فاکتورهای انعقادی، پلاکت، ترانسفیوژن خون یا داروهای ضدانعقاد است.
مدیریت ترانسفیوژن خون
ترانسفیوژن خون یکی از ابزارهای حیاتی در مدیریت بیماران هماتولوژیک است. استفاده مناسب از گلبولهای قرمز، پلاکتها و پلاسما میتواند جان بیماران را نجات دهد، اما نیازمند پایش دقیق برای جلوگیری از واکنشهای آلرژیک، همولیتیک و عفونتهای منتقلشونده با خون است. پیشرفتهای اخیر شامل شناسایی دقیق گروه خونی، غربالگری ضدویروسها و استفاده از فیلترها و سیستمهای اتوماتیک، ایمنی ترانسفیوژن را به حداکثر رسانده است.
مدیریت بیماران مبتلا به لوکمی و لنفوم
در لوکمیها و لنفومها، مدیریت شامل ترکیبی از شیمیدرمانی، ترانسفیوژن، پیوند مغز استخوان و درمانهای هدفمند است. بیماران تحت درمانهای شدید شیمیدرمانی در معرض نقص ایمنی و عفونتهای شدید هستند و نیازمند پروتکلهای پیشگیری و درمان سریع عفونت میباشند. استفاده از داروهای نوین، ایمونوتراپی و CAR-T cells تحولی در مدیریت این بیماران ایجاد کرده است و به بهبود نتایج بالینی و افزایش طول عمر کمک میکند.
مدیریت اختلالات انعقادی در محیط بالینی
در بیماران با اختلالات انعقادی، رویکرد بالینی شامل پایش دقیق فاکتورهای انعقادی، استفاده هدفمند از داروهای ضدانعقاد و پیشگیری از خونریزی یا ترومبوز است. به عنوان مثال، در ترومبوفیلی، انتخاب مناسب داروی ضدانعقاد و پایش منظم پارامترها حیاتی است. همچنین در بیماران باردار یا مبتلا به COVID-19، پروتکلهای اختصاصی بر اساس راهنماییهای American Society of Hematology (ASH) اعمال میشوند تا هم خونریزی کنترل شود و هم خطر لختههای عروقی کاهش یابد.
پایش بیماران و ارزیابی پاسخ به درمان
ارزیابی مداوم بیماران هماتولوژیک شامل پیگیری پارامترهای خونی، تستهای انعقادی، بررسی مورفولوژی سلولی و ارزیابی علائم بالینی است. در بیماران با درمان طولانیمدت، پایش اثرات دارویی و پیشگیری از عوارض جانبی نیز اهمیت دارد. ترکیب دادههای آزمایشگاهی با شاخصهای گزارششده توسط بیمار (Patient-reported outcomes)، امکان شخصیسازی درمان و تصمیمگیری بهتر بالینی را فراهم میآورد.
توسعه فناوری و آینده مدیریت بالینی
پیشرفتهای اخیر در هماتولوژی بالینی شامل آنالیز دیجیتال مورفولوژی، الگوریتمهای هوش مصنوعی، یادگیری ماشین و فناوریهای مولکولی است. این فناوریها به تشخیص سریعتر، پیشبینی دقیقتر و طراحی درمانهای شخصیسازی شده کمک میکنند. برای مثال، الگوریتمهای هوش مصنوعی قادرند سلولهای غیرطبیعی را شناسایی کرده، نوع لوکمی و میزان پیشرفت آن را پیشبینی کنند و راهنمای تصمیمگیری بالینی ارائه دهند. در آینده، مدیریت بیماران هماتولوژیک به سمت پیشبینیپذیری بالاتر، کاهش خطاهای انسانی و بهینهسازی مراقبتهای حمایتی حرکت خواهد کرد.
نتیجهگیری
هماتولوژی بالینی و مدیریت بیماران، ترکیبی از تشخیص دقیق، درمان هدفمند و مراقبت حمایتی است. بیماران هماتولوژیک، به ویژه در شرایط بحرانی، نیازمند پایش دقیق، رویکرد چندرشتهای و استفاده از فناوریهای نوین هستند. ترکیب دانش بالینی، ابزارهای آزمایشگاهی و فناوریهای پیشرفته، امکان ارائه درمان شخصیسازی شده، کاهش عوارض و بهبود نتایج بالینی را فراهم میکند و نقش حیاتی هماتولوژیستها را در مراقبت از بیماران برجسته میسازد.
رویکردهای درمانی نوین در هماتولوژی
تحولات اخیر در هماتولوژی، مسیر درمان بیماران را به طور چشمگیری تغییر داده است. رویکردهای درمانی نوین، با تمرکز بر هدفمند کردن درمان، کاهش عوارض جانبی و شخصیسازی مراقبتها، امکان بهبود چشمگیر نتایج بالینی بیماران را فراهم کردهاند. این تحولات، شامل درمانهای دارویی پیشرفته، فناوریهای مولکولی و ژنتیکی و استفاده گسترده از ایمونوتراپی و CAR-T cells میشوند.
داروهای هدفمند و درمانهای مولکولی
در سالهای اخیر، معرفی داروهای هدفمند (Targeted therapies)، یکی از مهمترین پیشرفتها در درمان بیماریهای خونی بوده است. این داروها با شناسایی پاتوژنها و مسیرهای مولکولی خاص سلولهای سرطانی یا غیرطبیعی، اثر درمانی خود را اعمال میکنند و در عین حال آسیب به سلولهای سالم کاهش مییابد. نمونههایی از این داروها شامل مهارکنندههای تیروزین کیناز در لوکمیهای مزمن، داروهای ضد BCL-2 و داروهای هدفمند در لنفومها هستند. استفاده از این داروها، امکان کنترل بهتر بیماری، کاهش نیاز به شیمیدرمانی سنتی و بهبود کیفیت زندگی بیماران را فراهم میآورد.
ایمونوتراپی و مهارکنندههای ایمنی
ایمونوتراپی به عنوان یکی از پیشرفتهای انقلابی در درمان هماتولوژیک، با تحریک یا اصلاح پاسخ ایمنی بدن، سلولهای سرطانی را هدف قرار میدهد. مهارکنندههای نقطهای ایمنی (Checkpoint inhibitors) و آنتیبادیهای مونوکلونال نمونههایی از این رویکردها هستند. این درمانها در لنفومها، لوکمیها و حتی برخی اختلالات پلاکتی، نتایج چشمگیری ارائه دادهاند. علاوه بر افزایش بقای بیماران، این روشها عوارض جانبی محدودتری نسبت به شیمیدرمانی سنتی دارند و امکان ترکیب با سایر روشهای درمانی را فراهم میکنند.
CAR-T cells و سلولهای درمانی پیشرفته
یکی از برجستهترین دستاوردهای درمانی نوین، استفاده از CAR-T cells (Chimeric Antigen Receptor T cells) است. در این روش، سلولهای T بیمار گرفته شده، مهندسی ژنتیکی میشوند تا گیرندههای اختصاصی علیه سلولهای سرطانی داشته باشند و سپس به بدن بیمار بازگردانده میشوند. این رویکرد به ویژه در لوکمیهای مقاوم و لنفومهای غیرهوچکینی مؤثر بوده و در برخی موارد به بهبودی کامل و طولانیمدت منجر شده است. مطالعات اخیر نشان دادهاند که ترکیب CAR-T با داروهای هدفمند و ایمونوتراپی میتواند اثر سینرژیک و کنترل طولانیتر بیماری را ایجاد کند.
درمانهای ژنتیکی و ویرایش ژن
با پیشرفت تکنیکهای ژنتیکی، امکان درمان اختلالات خونی ژنتیکی مانند تالاسمی، کمخونی داسی شکل و برخی کمخونیهای مادرزادی فراهم شده است. ویرایش ژن با CRISPR-Cas9 و تکنیکهای مرتبط، به محققان امکان میدهد ژنهای معیوب را اصلاح کنند و سلولهای سالم تولید کنند. این رویکردهای درمانی نوین نه تنها درمان ریشهای ارائه میدهند، بلکه چشمانداز جدیدی برای پیشگیری از بیماریهای ژنتیکی و کاهش وابستگی به ترانسفیوژن و درمانهای حمایتی ایجاد کردهاند.
ترکیب درمانهای سنتی و نوین
در بسیاری از بیماران، به ویژه کسانی که به درمانهای سنتی پاسخ کامل نمیدهند، ترکیب روشهای نوین با درمانهای کلاسیک مانند شیمیدرمانی و ترانسفیوژن، نتایج بهتری ارائه میدهد. این رویکرد ترکیبی به متخصصان امکان میدهد اثر درمانی را به حداکثر رسانده و عوارض جانبی را کاهش دهند. همچنین، استفاده از فناوریهای پیشرفته در پایش پاسخ درمانی و ارزیابی پیشرفت بیماری باعث بهینهسازی درمان و کاهش ریسک عوارض میشود.
پایش و شخصیسازی درمان
یکی از اصول اساسی درمان نوین، شخصیسازی برنامه درمانی بر اساس پروفایل مولکولی و ژنتیکی بیمار است. بررسی تغییرات ژنتیکی، پروتئینی و ایمنی در سلولهای خونی، به پزشکان امکان میدهد درمان مناسب برای هر بیمار را انتخاب کنند. استفاده از هوش مصنوعی و الگوریتمهای یادگیری ماشین در تحلیل دادههای بالینی، کمک میکند تا پیشبینی دقیقتری از پاسخ به درمان، عوارض جانبی و طول عمر بیمار ارائه شود.
پیشگیری و مدیریت عوارض درمانی
با وجود پیشرفتهای نوین، عوارض درمانهای پیشرفته همچنان مهم هستند. برای مثال، CAR-T میتواند باعث سندرم آزادسازی سایتوکاین و نوروپاتی شود و داروهای هدفمند ممکن است عوارض کبدی یا خونی ایجاد کنند. مدیریت این عوارض شامل پایش مداوم، درمان حمایتی، استفاده از داروهای مهارکننده عوارض و آموزش بیمار و خانواده است. این رویکرد جامع، اطمینان از ایمنی بیمار و موفقیت درمان را افزایش میدهد.
نتیجهگیری
رویکردهای درمانی نوین در هماتولوژی، شامل داروهای هدفمند، ایمونوتراپی، CAR-T، ویرایش ژن و ترکیب روشهای نوین با درمانهای سنتی هستند. این رویکردها امکان ارائه درمان شخصیسازی شده، کاهش عوارض و بهبود طول عمر و کیفیت زندگی بیماران را فراهم میکنند. با پیشرفت فناوریهای مولکولی، ژنتیکی و دیجیتال، آینده درمان هماتولوژیک به سمت دقت بالاتر، پیشبینی بهتر و مدیریت مؤثرتر بیماران حرکت میکند و تحولی شگرف در مراقبت از بیماران با اختلالات خونی ایجاد کرده است.
هماتولوژی حیوانی و کاربردها
هماتولوژی حیوانی به مطالعه خون، سلولهای خونی و اختلالات مرتبط در حیوانات میپردازد و از نظر بالینی، تحقیقاتی و اقتصادی اهمیت فراوان دارد. این شاخه از هماتولوژی نه تنها برای تشخیص بیماریها و پایش سلامت حیوانات ضروری است، بلکه نقش مهمی در مدیریت تغذیه، پیشگیری از بیماریها و ارزیابی اثر داروها و سموم دارد.
ساختار و فیزیولوژی خون در حیوانات
خون حیوانات، مشابه انسان، شامل گلبولهای قرمز، گلبولهای سفید، پلاکتها و پلاسما است، اما تفاوتهای گونهای در مورفولوژی و پارامترهای خونی مشاهده میشود. برای مثال، گلبولهای قرمز پرندگان و خزندگان هستهدار هستند، در حالی که در پستانداران هسته ندارند. همچنین تعداد گلبولها، حجم سلولی و شاخصهای هموگلوبین میتواند بسته به گونه، سن، جنسیت و وضعیت تغذیهای حیوان متفاوت باشد. این تفاوتها باید هنگام تفسیر آزمایشهای هماتولوژیک در حیوانات مدنظر قرار گیرد.
کاربردهای بالینی هماتولوژی حیوانی
هماتولوژی حیوانی نقش مهمی در تشخیص بیماریها و پایش سلامت حیوانات خانگی، دامهای اهلی و حیوانات آزمایشگاهی دارد. بررسیهای هماتولوژیک میتوانند تغییرات ناشی از عفونتها، اختلالات خونی، کمخونی ناشی از کمبود مواد مغذی و بیماریهای مزمن را نشان دهند. برای مثال، در دامهای پرورشی، تغییرات هماتولوژیک میتواند نشانه کمبود آهن یا ویتامینها، عفونتهای انگلی یا باکتریایی و استرسهای محیطی باشد.
-
در ماهیها، هماتولوژی ابزار مهمی برای ارزیابی سلامت و شرایط پرورش است. تغییرات در تعداد گلبولهای قرمز، گلبولهای سفید و هموگلوبین میتواند نشانه بیماریهای انگلی، باکتریایی یا ویروسی، کیفیت پایین آب و تغذیه نامناسب باشد. مطالعات نشان میدهند که پایش مداوم پارامترهای هماتولوژیک میتواند به کاهش مرگومیر، بهبود رشد و افزایش بهرهوری در آبزیپروری کمک کند.
-
در خزندگان و پرندگان، بررسی هماتولوژیک برای تشخیص بیماریها و پایش اثر داروها اهمیت دارد. به دلیل تفاوتهای مورفولوژیک سلولی، استفاده از شاخصهای مرجع گونهای ضروری است تا تفسیر نتایج دقیق باشد.
کاربردهای پژوهشی و زیستی
هماتولوژی حیوانی نه تنها کاربرد بالینی دارد، بلکه ابزاری اساسی در پژوهشهای زیستی و دارویی نیز محسوب میشود. مطالعه پارامترهای خونی حیوانات مدل، امکان درک بهتر بیماریها، ارزیابی اثر داروهای جدید و توسعه درمانهای نوین را فراهم میکند. برای مثال، مدلهای حیوانی برای لوکمی، اختلالات انعقادی و کمخونیهای ژنتیکی در تحقیقات بالینی و آزمایشگاهی به کار میروند و نتایج آنها میتواند به طراحی درمانهای انسانی و ارزیابی ایمنی داروها کمک کند.
تشخیص و پایش در هماتولوژی حیوانی
تشخیص در هماتولوژی حیوانی شامل شمارش سلولها، بررسی مورفولوژی، تعیین هموگلوبین و ارزیابی عملکرد پلاکتی است. با پیشرفت فناوری، استفاده از آنالیزهای دیجیتال، سیستمهای خودکار و الگوریتمهای تحلیل دادهها نیز در حیوانات رایج شده است. این روشها دقت و سرعت تشخیص را افزایش میدهند و امکان پایش طولانیمدت وضعیت سلامت حیوانات را فراهم میآورند.
مدیریت اختلالات خونی در حیوانات
اختلالات خونی حیوانات، مشابه انسان، شامل کمخونی، لوکوسیتوز، ترومبوسیتوپنی و اختلالات انعقادی هستند. مدیریت این اختلالات بسته به علت زمینهای، شدت بیماری و گونه حیوان متفاوت است. درمان میتواند شامل تجویز مکملهای تغذیهای، داروهای ضدعفونیکننده، درمان حمایتی و در موارد پیشرفته، تزریق خون یا فرآوردههای خونی باشد. همچنین پایش مداوم پارامترهای خونی برای ارزیابی پاسخ به درمان و پیشگیری از عوارض، ضروری است.
اهمیت اقتصادی و بهداشت عمومی
هماتولوژی حیوانی در صنایع دامپروری و آبزیپروری، نقش حیاتی در افزایش بهرهوری و کاهش مرگومیر دارد. پایش هماتولوژیک به مدیران و دامپزشکان کمک میکند تا مشکلات تغذیهای، عفونتها و استرسهای محیطی را شناسایی و مدیریت کنند. علاوه بر این، بسیاری از بیماریهای خونی حیوانات میتوانند به انسان منتقل شوند یا نشانگر خطرات بهداشتی باشند، بنابراین هماتولوژی حیوانی نقش کلیدی در پیشگیری و کنترل بیماریهای مشترک بین انسان و حیوان ایفا میکند.
نتیجهگیری
هماتولوژی حیوانی شاخهای حیاتی است که ارتباط مستقیم با سلامت، رفاه و بهرهوری حیوانات دارد. این حوزه با بررسی پارامترهای خونی، تشخیص اختلالات و پایش درمانها، نه تنها به مراقبتهای بالینی دام و حیوانات خانگی کمک میکند، بلکه ابزار قدرتمندی برای پژوهشهای زیستی، توسعه دارو و پیشگیری از بیماریهای مشترک فراهم میآورد. با استفاده از فناوریهای نوین و استانداردهای آزمایشگاهی، هماتولوژی حیوانی میتواند دقت تشخیص و اثربخشی درمان را افزایش داده و نقش حیاتی در بهداشت عمومی و اقتصاد دامپروری ایفا کند.
چالشها و چشمانداز آینده در هماتولوژی
هماتولوژی، به عنوان شاخهای پیشرفته از علوم پزشکی، همواره با چالشها و فرصتهای پیچیدهای مواجه است. از یک سو، پیشرفتهای علمی و فناوری امکان تشخیص دقیقتر، درمان هدفمند و شخصیسازی مراقبتها را فراهم کرده است، و از سوی دیگر، وجود بیماران پیچیده، محدودیتهای تشخیصی و مشکلات اقتصادی و زیرساختی، مسیر مدیریت بالینی را دشوار کرده است. شناخت این چالشها و برنامهریزی برای آینده، نقش کلیدی در ارتقای کیفیت مراقبت از بیماران هماتولوژیک دارد.
چالشهای تشخیصی و بالینی
یکی از مهمترین چالشها در هماتولوژی، تشخیص دقیق و سریع بیماریها است. بسیاری از اختلالات خونی، مانند انواع لوکمی، لنفومها و اختلالات انعقادی، دارای نشانههای بالینی غیرخاص و تغییرات آزمایشگاهی پیچیده هستند که تشخیص آنها را دشوار میکند. علاوه بر این، اختلالات نادر و بیماریهای ژنتیکی نیازمند دسترسی به آزمایشهای مولکولی پیشرفته و تحلیل تخصصی دادهها هستند که در بسیاری از مراکز محدودیت دارد.
در بیماران بحرانی یا مبتلا به چند اختلال همزمان، مانند بیماران مبتلا به لوکمی و عفونت شدید یا ترومبوفیلی همراه با COVID-19، مدیریت بالینی پیچیده میشود. این بیماران نیازمند تصمیمگیری سریع، پایش دقیق و هماهنگی بین تیمهای تخصصی مختلف هستند. محدودیتهای دسترسی به فناوریهای نوین، تجهیزات پیشرفته و نیروی متخصص، میتواند مانع ارائه مراقبت بهینه شود.
چالشهای درمانی و دارویی
با وجود پیشرفتهای چشمگیر در درمانهای نوین، مانند داروهای هدفمند، CAR-T و ایمونوتراپی، هنوز چالشهای قابل توجهی وجود دارد. این درمانها هزینهبر، نیازمند زیرساختهای تخصصی و دارای عوارض بالقوه هستند. برای مثال، استفاده از CAR-T میتواند باعث سندرم آزادسازی سایتوکاین و نوروپاتی شود و مدیریت این عوارض نیازمند تخصص و تجهیزات ویژه است.
همچنین، برخی بیماران به درمانهای نوین پاسخ نمیدهند یا مقاومت دارویی ایجاد میکنند، که ضرورت پژوهشهای مداوم برای توسعه داروهای جدید و ترکیبی را برجسته میسازد. در کنار آن، پایش دقیق اثر درمان و مدیریت عوارض جانبی برای حفظ ایمنی و اثربخشی طولانیمدت بیماران حیاتی است.
چالشهای پژوهشی و فناوری
در حوزه پژوهش و فناوری، هماتولوژی با حجم گسترده دادهها، نیاز به تحلیلهای مولکولی پیچیده و پیادهسازی هوش مصنوعی مواجه است. هرچند الگوریتمهای پیشرفته و یادگیری ماشین امکان پیشبینی بهتر بیماری، شخصیسازی درمان و تشخیص سریع سلولهای غیرطبیعی را فراهم میکنند، اما نیازمند پایگاههای داده بزرگ، استانداردسازی روشها و تخصص بالینی-فنی هستند.
علاوه بر این، محدودیتهای مالی، دسترسی محدود به فناوریهای نوین و کمبود نیروی متخصص، میتواند مانع استفاده گسترده از فناوریهای دیجیتال و مولکولی در مراکز درمانی شود.
چشمانداز آینده و فرصتهای نوین
با وجود چالشها، آینده هماتولوژی روشن و پر از فرصتهای نوین است. استفاده گسترده از هوش مصنوعی، الگوریتمهای یادگیری ماشین و تحلیل دادههای بالینی و مولکولی میتواند تشخیص بیماریها را سریعتر و دقیقتر کرده و پیشبینی پاسخ به درمان را بهبود بخشد.
تحولات ژنتیکی و سلولی، مانند ویرایش ژن با CRISPR، CAR-T و ایمونوتراپیهای نوین، امکان ارائه درمانهای شخصیسازی شده و ریشهای را فراهم میآورند. این تحولات به ویژه در درمان اختلالات ژنتیکی، لوکمی مقاوم و لنفومهای پیشرفته امیدبخش هستند.
در حوزه هماتولوژی حیوانی، پیشرفتهای آزمایشگاهی و فناوریهای تشخیصی، امکان بهبود سلامت دامها و آبزیان، افزایش بهرهوری و کاهش مرگومیر را فراهم کرده و به بهداشت عمومی و اقتصاد دامپروری کمک میکند.
اهمیت آموزش و همکاری بینالمللی
چشمانداز آینده هماتولوژی نیازمند آموزش مداوم متخصصان، توسعه پروتکلهای بینالمللی و همکاریهای چندرشتهای است. همگامسازی استانداردهای تشخیصی، به اشتراکگذاری دادهها و همکاری بین مراکز تحقیقاتی و بالینی، امکان استفاده بهینه از منابع و فناوریها را فراهم میکند.
نتیجهگیری
هماتولوژی مدرن با چالشهای تشخیصی، درمانی و پژوهشی مواجه است، اما فرصتهای نوین در فناوری، درمان هدفمند و شخصیسازی مراقبتها مسیر پیشرفت و ارتقای کیفیت مراقبت از بیماران را هموار میکند. با بهرهگیری از هوش مصنوعی، فناوریهای مولکولی و ژنتیکی، و توسعه همکاریهای علمی و بالینی، آینده هماتولوژی به سمت تشخیص سریعتر، درمان مؤثرتر و مدیریت جامع بیماران با اختلالات خونی حرکت میکند. این روند نویددهنده بهبود طول عمر، کیفیت زندگی و کاهش بار اقتصادی و اجتماعی بیماریهای خونی است و نقش حیاتی هماتولوژیستها و پژوهشگران را در عرصه سلامت انسان و حیوان برجسته میسازد.
جمعبندی نهایی مقاله هماتولوژی
هماتولوژی به عنوان شاخهای کلیدی از علوم پزشکی، نقش اساسی در تشخیص، درمان و پیشگیری از بیماریهای خونی دارد و با پیشرفتهای علمی و فناوری، به یکی از حوزههای پیشرو در پزشکی مدرن تبدیل شده است. مطالعه خون و سلولهای خونی، نه تنها در سلامت انسان بلکه در سلامت حیوانات، دام و آبزیان، کاربردهای گستردهای دارد و اهمیت آن در پژوهشهای زیستی، توسعه داروها و بهبود بهداشت عمومی غیرقابل انکار است.
درک فیزیولوژی خون و سیستم هماتولوژیک پایهایترین مرحله در هماتولوژی است. شناخت دقیق اجزای خون شامل گلبولهای قرمز، گلبولهای سفید، پلاکتها و پلاسما، و تعامل آنها با سیستم ایمنی، انعقادی و متابولیک، امکان تفسیر صحیح یافتههای آزمایشگاهی و تصمیمگیری بالینی مؤثر را فراهم میآورد. این درک، اساس تشخیص اختلالات مختلف خونی و طراحی استراتژیهای درمانی مناسب است.
روشهای تشخیصی مدرن در هماتولوژی شامل آزمایشهای روتین، آنالیز دیجیتال، بررسی مورفولوژی سلولی و فناوریهای مولکولی و ژنتیکی میشوند. پیشرفت در ابزارهای تشخیصی، از جمله آنالیزهای خودکار و هوش مصنوعی، باعث شده تشخیص سریعتر، دقیقتر و شخصیسازی شدهتر امکانپذیر شود و پاسخ درمانی بیماران بهبود یابد.
اختلالات خونی شایع، از کمخونیها و لوکمیها گرفته تا اختلالات انعقادی و بیماریهای ژنتیکی، همچنان چالشهای درمانی و تشخیصی مهمی ایجاد میکنند. شناخت دقیق علل زمینهای، مسیرهای مولکولی مرتبط و علائم بالینی این اختلالات، پایهایترین گام در مدیریت موفق بیماران است.
هماتولوژی بالینی و مدیریت بیماران، محور اصلی ارائه مراقبتهای بهینه است. برنامهریزی درمان، پایش دقیق پارامترهای خونی، مدیریت عوارض جانبی و ارائه مراقبتهای حمایتی، نقش حیاتی در بهبود طول عمر و کیفیت زندگی بیماران دارد. این رویکرد، ترکیبی از دانش بالینی، فناوریهای نوین و تجربه تخصصی هماتولوژیستها است که موفقیت درمان را تضمین میکند.
رویکردهای درمانی نوین، شامل داروهای هدفمند، ایمونوتراپی، CAR-T و ویرایش ژن، تحولی شگرف در هماتولوژی ایجاد کردهاند. این روشها امکان ارائه درمان شخصیسازی شده، کاهش عوارض جانبی و کنترل مؤثر بیماریهای پیچیده را فراهم میآورند. ترکیب این رویکردها با درمانهای سنتی، به ویژه در بیماران مقاوم یا بحرانی، اثر درمانی را به حداکثر رسانده و نتایج بالینی را بهبود میبخشد.
هماتولوژی حیوانی نیز شاخهای حیاتی است که نقش کلیدی در سلامت دام، آبزیان و حیوانات آزمایشگاهی دارد. بررسیهای هماتولوژیک در حیوانات، امکان تشخیص بیماریها، ارزیابی اثر تغذیه و داروها، کاهش مرگومیر و افزایش بهرهوری اقتصادی را فراهم میکند و در پژوهشهای زیستی و توسعه داروهای نوین نیز کاربرد گسترده دارد.
با وجود پیشرفتها، چالشها و محدودیتها همچنان بخش جداییناپذیر هماتولوژی هستند. مشکلات تشخیصی، بیماران پیچیده، محدودیتهای زیرساختی و هزینههای بالای درمانهای نوین، نیازمند راهکارهای جامع، همکاری بینالمللی و بهرهگیری از فناوریهای پیشرفته است. در همین حال، فرصتهای نوین، از جمله هوش مصنوعی، الگوریتمهای یادگیری ماشین، ویرایش ژن و فناوریهای سلولی پیشرفته، آیندهای روشن برای هماتولوژی نوید میدهند.
چشمانداز آینده هماتولوژی بر پایه شخصیسازی درمان، تشخیص سریع و دقیق، مدیریت بهینه بیماران و پژوهشهای مولکولی و ژنتیکی استوار است. با بهرهگیری از فناوریهای نوین، استانداردسازی روشها و آموزش مستمر متخصصان، هماتولوژی میتواند به ارتقای سلامت انسان و حیوان، کاهش بار اقتصادی و اجتماعی بیماریهای خونی و افزایش کیفیت زندگی بیماران کمک کند.
در نهایت، هماتولوژی ترکیبی از دانش عمیق فیزیولوژی، فناوری پیشرفته، مهارت بالینی و پژوهشهای نوین است که مسیر مراقبت جامع، نوآورانه و اثربخش را برای بیماران باز میکند. این رشته همچنان در حال تحول است و با پیشرفتهای بیشتر، آیندهای روشن و پرامید برای مدیریت اختلالات خونی انسان و حیوان فراهم خواهد آورد.