سیستم بینایی انسان
مقدمه: اهمیت بینایی در زندگی انسان
بینایی یکی از حیاتیترین حواس انسان است که نقش اساسی در ادراک محیط، برقراری ارتباط با دیگران و انجام فعالیتهای روزمره دارد. بدون این حس حیاتی، بسیاری از فرآیندهای ذهنی و فیزیکی انسان به شدت محدود میشود و کیفیت زندگی کاهش چشمگیری پیدا میکند. چشم انسان به عنوان یکی از پیچیدهترین و ظریفترین اعضای بدن شناخته میشود؛ عملکرد دقیق آن نتیجه هماهنگی دقیق میان ساختارهای فیزیکی و سیستم عصبی است که امکان دریافت، پردازش و تفسیر نور را فراهم میآورد.
از لحاظ تکاملی، بینایی نخستین و غالبترین حس انسان محسوب میشود. مطالعات علمی نشان دادهاند که بیش از ۸۰ درصد از اطلاعات محیطی که انسان دریافت میکند، از طریق چشمها منتقل میشوند. این اطلاعات نه تنها شامل اشکال و رنگها است، بلکه شامل حرکت، عمق، فاصله و موقعیت اشیاء نیز میشود. به همین دلیل، اختلال در بینایی میتواند تأثیر عمیقی بر کیفیت زندگی، یادگیری و تعامل اجتماعی داشته باشد.
اهمیت بینایی در یادگیری و شناخت محیط اطراف انسان نیز غیرقابل انکار است. افراد از بدو تولد تا بزرگسالی برای شناسایی اشیاء، تشخیص چهرهها، درک حرکات و مطالعه محیط اطراف خود به بینایی متکی هستند. حتی در فعالیتهای روزمرهای مانند راه رفتن، رانندگی، آشپزی، مطالعه و کار با فناوریهای دیجیتال، چشمها نقش اصلی را ایفا میکنند. به بیان دیگر، بسیاری از مهارتهای انسانی بدون بینایی، یا با کیفیت بسیار پایین انجام میشوند.
بینایی نه تنها برای تعامل فردی بلکه برای بقا و ایمنی انسان حیاتی است. تشخیص خطرات محیطی، مسیرهای حرکتی، اشیاء متحرک و تغییرات محیط به طور مستقیم به توانایی دیدن بستگی دارد. تاریخچه تکاملی انسان نشان میدهد که توسعه چشمهای پیشرفته و افزایش توانایی دید در طول زمان به افزایش شانس بقا و موفقیت گونه انسانی کمک کرده است.
از دیدگاه پزشکی و اجتماعی، حفظ سلامت چشم و مراقبت از بینایی یکی از اولویتهای مهم در بهداشت عمومی است. بر اساس آمار جهانی، بیش از ۲.۲ میلیارد نفر در جهان دچار اختلالات بینایی هستند و حدود یک سوم از این افراد از مشکلات قابل پیشگیری یا درمان رنج میبرند. این آمار اهمیت پیشگیری، تشخیص زودهنگام و درمان به موقع بیماریهای چشمی را بیش از پیش روشن میکند.
بینایی همچنین تأثیر مستقیم بر جنبههای روانی و عاطفی انسان دارد. نبود یا کاهش بینایی میتواند منجر به اضطراب، افسردگی، کاهش استقلال فردی و مشکلات اجتماعی شود. در مقابل، بینایی سالم باعث افزایش اعتماد به نفس، استقلال، توانایی یادگیری و کیفیت زندگی میشود.
در نهایت، میتوان گفت که بینایی انسان نه تنها یک حس فیزیکی بلکه یک ابزار پیچیده شناختی و اجتماعی است. فهم اهمیت آن و حفظ سلامت چشمها از طریق مراقبتهای بهداشتی، تغذیه مناسب، کنترل بیماریها و رعایت نکات ایمنی، نقش بسیار مهمی در بهبود کیفیت زندگی و افزایش تواناییهای انسان دارد. این مقاله با هدف ارائه یک مرور جامع بر ساختار، عملکرد، اختلالات و مراقبتهای سیستم بینایی انسان، اطلاعات کامل و علمی در اختیار مخاطبان قرار میدهد و سعی دارد به تمامی سوالات تخصصی در این زمینه پاسخ دهد.
آناتومی چشم انسان
چشم انسان یکی از پیچیدهترین و ظریفترین اندامهای بدن است که وظیفه اصلی آن دریافت نور و تبدیل آن به پیامهای عصبی قابل پردازش در مغز میباشد. این اندام کوچک در ظاهر، مجموعهای از بافتها، مایعات، عضلات و سلولها را در خود جای داده که هر کدام نقشی اساسی در فرآیند بینایی دارند. بررسی دقیق آناتومی چشم به ما کمک میکند تا عملکرد هماهنگ و دقیق این عضو شگفتانگیز را بهتر درک کنیم.
چشم از نظر ساختمانی شبیه به یک کره تقریباً کروی شکل است که درون حفرهای به نام کاسه چشم یا حدقه قرار گرفته است. این ساختار توسط استخوانهای جمجمه محافظت میشود و مجموعهای از عضلات، اعصاب و بافتهای حمایتی آن را در جای خود ثابت نگه میدارند. ابعاد چشم انسان به طور میانگین حدود ۲۴ میلیمتر قطر دارد و وزن آن کمتر از ۸ گرم است، اما با همین اندازه کوچک، دنیایی از اطلاعات بصری را به مغز منتقل میکند.
لایههای اصلی چشم
ساختار چشم از سه لایه اصلی تشکیل شده است: صلبیه (Sclera)، مشیمیه (Choroid) و شبکیه (Retina). هر یک از این لایهها وظایف و ویژگیهای خاص خود را دارند که در ادامه به تفصیل بررسی میشوند.
صلبیه، همان بخش سفید رنگ و سخت چشم است که نقش محافظتی دارد. این لایه بیرونی مانند زرهی محکم، از اجزای ظریف داخلی چشم در برابر آسیبهای فیزیکی محافظت میکند. در بخش جلویی صلبیه، ناحیهای شفاف و محدب وجود دارد که قرنیه (Cornea) نامیده میشود. قرنیه نخستین سطحی است که نور هنگام ورود به چشم با آن برخورد میکند. شفافیت، انحنای دقیق و سلامت قرنیه برای تمرکز صحیح نور روی شبکیه اهمیت بسیار زیادی دارد. کوچکترین تغییر در انحنای آن میتواند باعث ایجاد خطاهای انکساری مانند نزدیکبینی یا دوربینی شود.
در زیر لایه صلبیه، مشیمیه قرار دارد که حاوی مقادیر فراوانی از عروق خونی است. این شبکه گسترده از مویرگها وظیفه تغذیه سلولهای شبکیه و دیگر ساختارهای داخلی چشم را بر عهده دارد. مشیمیه همچنین به تنظیم دمای داخلی چشم کمک میکند و رنگدانههای آن از بازتاب نور اضافی درون کره چشم جلوگیری میکنند تا تصویر واضحتری روی شبکیه تشکیل شود.
در عمق چشم، حساسترین لایه یعنی شبکیه قرار دارد. این لایه ظریف از میلیونها سلول نوری تشکیل شده است که دو نوع اصلی دارند: سلولهای میلهای (Rods) و سلولهای مخروطی (Cones). سلولهای میلهای در شرایط نور کم فعالاند و مسئول دید در شب هستند، در حالی که سلولهای مخروطی رنگها را تشخیص میدهند و در نور زیاد عملکرد بهتری دارند. ترکیب فعالیت این دو نوع سلول، دید دقیق و رنگی انسان را ممکن میسازد.
اجزای نوری و انکساری چشم
مسیر نوری که از محیط وارد چشم میشود، از چندین ساختار شفاف عبور میکند تا در نهایت بر روی شبکیه متمرکز شود. هر یک از این بخشها مانند لنزهای اپتیکی در یک سیستم پیچیده نوری عمل میکنند.
در گام نخست، قرنیه نور را میشکند و آن را به سوی داخل چشم هدایت میکند. سپس نور از طریق عنبیه (Iris) عبور میکند. عنبیه، بخش رنگی چشم است که اندازه سوراخی در مرکز خود را، که مردمک (Pupil) نام دارد، تنظیم میکند. مردمک مانند دریچهای است که میزان نوری را که وارد چشم میشود، کنترل میکند. در نور زیاد، مردمک کوچک میشود تا از ورود نور بیش از حد جلوگیری کند و در تاریکی، گشاد میشود تا نور بیشتری به داخل راه یابد. این فرایند به طور خودکار و با فرمان سیستم عصبی خودکار انجام میشود.
در پشت مردمک، ساختاری شفاف و انعطافپذیر به نام عدسی (Lens) قرار دارد. وظیفه عدسی تمرکز دقیق پرتوهای نور بر روی شبکیه است. عدسی میتواند با تغییر شکل خود، قدرت انکسار نور را تنظیم کند تا هم اشیای نزدیک و هم اشیای دور به وضوح دیده شوند. این خاصیت که «تطابق عدسی» یا Accommodation نامیده میشود، با افزایش سن کاهش مییابد و یکی از دلایل اصلی بروز پیرچشمی است.
محیطهای درونی چشم
درون کره چشم دو فضای پر از مایع وجود دارد که فشار داخلی چشم و انتقال مواد غذایی را تنظیم میکنند. در بخش جلویی عدسی، فضای بین قرنیه و عدسی با زلالیه (Aqueous Humor) پر شده است. این مایع شفاف، اکسیژن و مواد مغذی را به قرنیه و عدسی که فاقد رگ خونی هستند، میرساند و مواد زاید را از آنها خارج میکند. گردش صحیح زلالیه برای حفظ فشار طبیعی چشم و جلوگیری از بروز بیماریهایی مانند گلوکوم حیاتی است.
در بخش پشتی عدسی، فضای بزرگتری وجود دارد که با مادهای ژلهای به نام زجاجیه (Vitreous Humor) پر شده است. زجاجیه، ساختاری شفاف و چسبناک دارد و وظیفه آن حفظ شکل کروی چشم و ثابت نگه داشتن شبکیه در جای خود است. هرگونه تغییر در ترکیب یا تراکم زجاجیه میتواند منجر به پدیدههایی مانند دیدن اجسام شناور (Floaters) یا حتی جداشدگی شبکیه شود که از نظر بینایی بسیار خطرناک است.
عصب بینایی و مسیر انتقال پیامها
پس از آنکه نور بر شبکیه متمرکز شد، سلولهای نوری آن را به سیگنالهای الکتریکی تبدیل میکنند. این پیامها از طریق مجموعهای از نورونها به عصب بینایی (Optic Nerve) منتقل میشوند. عصب بینایی مانند کابل عظیمی از رشتههای عصبی است که پیامها را از هر دو چشم به قشر بینایی مغز در ناحیه پسسری منتقل میکند. جایی که عصب بینایی از شبکیه خارج میشود، ناحیهای بدون سلول نوری به نام نقطه کور (Blind Spot) وجود دارد که در آن هیچ تصویر مستقیمی تشکیل نمیشود. با این حال، مغز با پردازش اطلاعات از چشم دیگر، این ناحیه را به طور طبیعی پر میکند تا تصویر پیوسته و بدون نقصی ایجاد شود.
عضلات حرکتی چشم
حرکت دقیق و هماهنگ دو چشم برای دید سهبعدی و تمرکز دقیق بر اشیاء ضروری است. هر چشم توسط شش عضله حرکتی کنترل میشود که به آنها عضلات خارج چشمی (Extraocular Muscles) گفته میشود. این عضلات وظیفه دارند چشم را در جهات مختلف حرکت دهند، از چپ به راست، بالا و پایین یا به صورت چرخشی. فعالیت هماهنگ این عضلات توسط مراکز عصبی در مغز کنترل میشود. هرگونه اختلال در عملکرد این عضلات میتواند باعث انحراف چشم یا دوبینی شود.
ملتحمه و پلکها
سطح بیرونی چشم توسط غشایی نازک و شفاف به نام ملتحمه (Conjunctiva) پوشیده شده است که از خشکی چشم جلوگیری میکند و در برابر عوامل عفونی از آن محافظت مینماید. پلکها و مژهها نیز نقش محافظتی مهمی دارند. پلکها با هر بار بسته شدن، سطح چشم را با اشک مرطوب میکنند و ذرات گردوغبار را پاک مینمایند. غدد اشکی (Lacrimal Glands) در بالای چشمها قرار دارند و مایع اشک را تولید میکنند. این مایع نه تنها رطوبت چشم را حفظ میکند بلکه حاوی آنزیمهایی است که باکتریها را از بین میبرند.
هماهنگی ساختار و عملکرد
تمام اجزای چشم به طور دقیق و هماهنگ عمل میکنند تا فرآیند پیچیده دیدن ممکن شود. کوچکترین تغییر در هر بخش، از انحنای قرنیه گرفته تا تعادل زلالیه یا عملکرد سلولهای شبکیه، میتواند تصویر نهایی را مختل کند. هماهنگی میان ساختارهای نوری و عصبی چشم یکی از شاهکارهای خلقت در بدن انسان محسوب میشود و درک آن پایهای برای فهم بیماریهای چشمی و روشهای درمانی آنها است.
فیزیولوژی بینایی: چگونه میبینیم؟
دیدن، نتیجهی همکاری هماهنگ و پیچیده میان چشم و مغز است. چشمها صرفاً ابزار جمعآوری اطلاعات نوریاند، اما درک واقعی تصاویر در مغز شکل میگیرد. این فرآیند چندمرحلهای، شامل ورود نور، انکسار، تبدیل انرژی نوری به پیام عصبی و تفسیر آن در مراکز بینایی مغز است. درک چگونگی عملکرد این مسیر، کلید فهم اختلالات بینایی و راههای درمان آنها محسوب میشود.
آغاز فرآیند بینایی با ورود نور
همه چیز با ورود نور به چشم آغاز میشود. نور منعکسشده از اشیاء وارد قرنیه میشود که نخستین لایه شفاف و انکساری چشم است. قرنیه به دلیل انحنای خاص خود، پرتوهای نوری را میشکند و آنها را به درون مردمک هدایت میکند. در این مرحله، میزان نوری که وارد چشم میشود توسط عنبیه تنظیم میشود. عنبیه مانند دیافراگم دوربین، اندازه مردمک را بر اساس شدت نور محیط تغییر میدهد؛ زمانی که نور زیاد است مردمک کوچکتر میشود و در تاریکی، گشاد میگردد تا نور بیشتری به شبکیه برسد.
تنظیم و تمرکز تصویر توسط عدسی
پس از عبور نور از مردمک، پرتوها به عدسی چشم میرسند. عدسی یک ساختار شفاف و انعطافپذیر است که توانایی تغییر شکل دارد. این تغییر شکل که به آن تطابق عدسی گفته میشود، امکان تمرکز دقیق پرتوهای نور بر روی شبکیه را فراهم میکند. زمانی که فرد به اجسام نزدیک نگاه میکند، عضلات مژگانی عدسی را ضخیمتر میسازند تا قدرت شکست نور افزایش یابد. در مقابل، برای دیدن اجسام دور، این عضلات منبسط میشوند و عدسی نازکتر میشود.
این قابلیت، اساس دید واضح در فاصلههای مختلف است و هرگونه اختلال در عملکرد آن (مانند پیرچشمی یا ضعف تطابق) باعث تاری دید میشود.
تشکیل تصویر بر روی شبکیه
پرتوهای نوری که از عدسی عبور کردهاند، بر روی لایه حساس به نور در انتهای چشم یعنی شبکیه (Retina) متمرکز میشوند. شبکیه را میتوان همانند صفحهای از حسگرهای زیستی دانست که تصویر نوری را به اطلاعات قابل درک برای مغز تبدیل میکند. اما برخلاف دوربین، شبکیه فقط تصویر را ثبت نمیکند؛ بلکه در همان لحظه شروع به پردازش اولیهی اطلاعات نوری میکند.
شبکیه حاوی دو نوع سلول گیرنده نور است: سلولهای میلهای (Rods) و سلولهای مخروطی (Cones).
سلولهای میلهای در نور کم فعالیت دارند و مسئول دید سیاهوسفید یا دید در شب هستند. تعداد آنها حدود ۱۲۰ میلیون سلول در هر شبکیه است. در مقابل، سلولهای مخروطی که تعدادشان حدود ۶ میلیون است، در نور زیاد فعالاند و رنگها را تشخیص میدهند. سه نوع سلول مخروطی وجود دارد که هر کدام به یکی از سه طول موج اصلی نور (قرمز، سبز و آبی) حساس هستند. ترکیب پیامهای حاصل از این سلولها، درک رنگهای بینهایت متنوع را برای انسان ممکن میسازد.
نقطه زرد و وضوح دید
در مرکز شبکیه، ناحیهای کوچک و بسیار حساس به نام لکه زرد (Macula) وجود دارد که درون آن بخشی مرکزیتر به نام گودی مرکزی (Fovea Centralis) قرار گرفته است. در این ناحیه تراکم سلولهای مخروطی بسیار بالاست و تقریباً هیچ سلول میلهای وجود ندارد. به همین دلیل، فووآ مرکز دید دقیق و واضح چشم است. هر زمان که ما مستقیماً به جسمی نگاه میکنیم، تصویر آن دقیقاً بر روی این ناحیه متمرکز میشود. آسیب به ماکولا یا کاهش کارایی سلولهای آن (مثلاً در بیماری دژنراسیون ماکولا) موجب از دست رفتن دید مرکزی میشود و توانایی تشخیص جزئیات دقیق از بین میرود.
تبدیل نور به پیام عصبی
زمانی که نور به سلولهای شبکیه میرسد، فرآیندی حیرتانگیز آغاز میشود. درون سلولهای گیرنده نوری، مولکولی به نام رودوپسین (Rhodopsin) در میلهها و فوتوپسینها (Photopsins) در مخروطها وجود دارد. این مولکولها حاوی مادهای به نام رتینال (مشتق ویتامین A) هستند که نسبت به نور حساس است. با جذب فوتونهای نور، ساختار شیمیایی این مولکول تغییر کرده و منجر به آغاز یک واکنش زنجیرهای بیوشیمیایی میشود. در نتیجه، پتانسیل الکتریکی در سلول ایجاد میگردد و پیام عصبی شکل میگیرد.
این پیامهای عصبی از گیرندهها به سلولهای دو قطبی، سپس به سلولهای گانگلیونی منتقل میشوند. آکسونهای سلولهای گانگلیونی در نهایت با هم ادغام شده و عصب بینایی (Optic Nerve) را تشکیل میدهند. این عصب، کانال اصلی انتقال دادهها از چشم به مغز است.
عبور پیامها از عصب بینایی به مغز
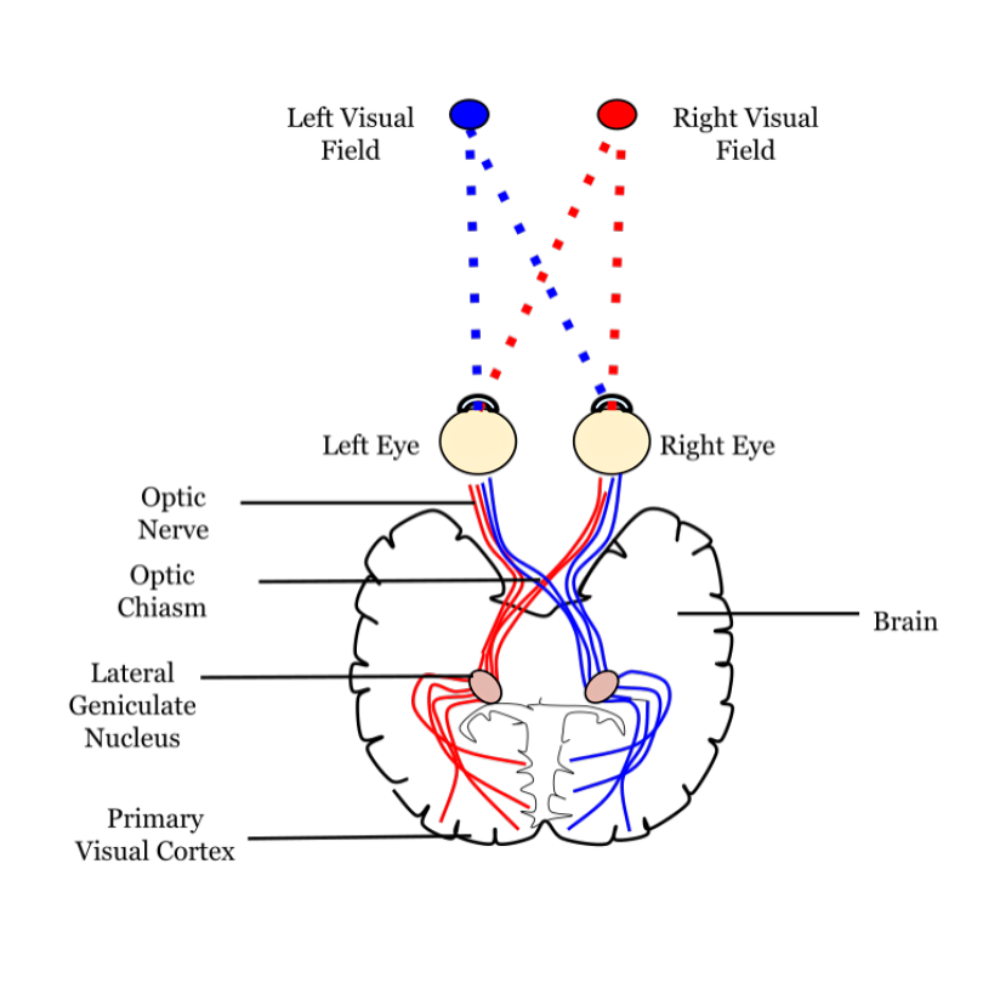
هر عصب بینایی در نهایت از پشت چشم خارج میشود و وارد مغز میگردد. اما مسیر دیدن تنها یک انتقال ساده نیست. در بخشی از مسیر، دو عصب بینایی از دو چشم در محلی به نام کیاسم بینایی (Optic Chiasm) به هم میرسند. در این نقطه، رشتههای عصبی مربوط به نیمه داخلی هر شبکیه از مسیر خود عبور کرده و به سمت مقابل میروند، در حالی که رشتههای نیمه بیرونی در همان سمت باقی میمانند.
این تقاطع سبب میشود هر نیمکره مغز، اطلاعات مربوط به نیمه مقابل میدان دید را دریافت کند. مثلاً نیمکره راست مغز دادههای بینایی سمت چپ را پردازش میکند و برعکس. این سازماندهی عصبی، اساس دید سهبعدی و درک عمق در انسان است.
تفسیر تصویر در مغز
پس از عبور از کیاسم بینایی، پیامها به هستهای به نام هسته زانویی جانبی (Lateral Geniculate Nucleus) در تالاموس میرسند. این ساختار مانند ایستگاه میانی عمل میکند و اطلاعات را ساماندهی کرده، سپس به ناحیه پسسری مغز که قشر بینایی اولیه (Visual Cortex) نام دارد، ارسال میکند. در اینجا، مغز با دقت شگفتانگیزی دادههای رسیده از دو چشم را ترکیب و پردازش میکند تا تصویری یکپارچه و معنادار ایجاد شود.
در این مرحله، مغز تنها یک تصویر ساده نمیبیند، بلکه آن را تفسیر میکند. قشر بینایی علاوه بر بازسازی شکل، رنگ، حرکت و فاصله، به کمک دیگر بخشهای مغز تصویر را در حافظه مقایسه کرده و معنا میبخشد. برای مثال، زمانی که شما به درخت نگاه میکنید، چشمها صرفاً الگوی نوری را ثبت میکنند، اما مغز است که با استفاده از حافظه و شناخت پیشین، مفهوم «درخت» را درک میکند.
این هماهنگی میان چشم و مغز، حاصل میلیونها سال تکامل است و هنوز هم یکی از اسرار بزرگ علوم عصبشناسی به شمار میرود.
نقش مغز در تصحیح تصویر و درک واقعیت
جالب است بدانید تصویری که بر شبکیه تشکیل میشود، وارونه و معکوس است. اما مغز با قدرت پردازش خود، این تصویر را اصلاح میکند تا جهان را در جهت درست مشاهده کنیم. همچنین، مغز قادر است نواحی از دست رفته در تصویر (مانند نقطه کور) را با استفاده از اطلاعات اطراف پر کند، به طوری که ما هرگز وجود چنین نقاطی را احساس نمیکنیم.
افزون بر این، مغز دائماً بین تصاویر رسیده از دو چشم هماهنگی ایجاد میکند تا دید سهبعدی حاصل شود. این فرآیند به ما امکان میدهد فاصله و عمق اشیاء را تشخیص دهیم. به همین دلیل، اگر یکی از چشمها پوشانده شود، درک عمق تا حد زیادی از بین میرود.
هماهنگی سیستم عصبی با حرکات چشم
در کنار فرآیندهای نوری و عصبی، حرکات ظریف و سریع چشم نیز بخش مهمی از فیزیولوژی بینایی را تشکیل میدهد. این حرکات که «ساکاد» نام دارند، به مغز اجازه میدهند تا بخشهای مختلف محیط را با سرعت زیاد بررسی کند و تصویر کلی و پایداری از محیط اطراف به دست آورد. در هر ثانیه، چشم انسان چندین بار حرکت کوچک انجام میدهد، اما مغز با ادغام این حرکات سریع، تصویری پایدار و بدون لرزش به ما ارائه میدهد.
در نتیجه، دیدن نه یک عمل لحظهای، بلکه فرآیندی پیوسته و پویای میان چشم و مغز است. هر لحظه از دیدن شامل تحلیل، تفسیر، اصلاح و بازسازی دادهها توسط مغز است و به همین دلیل بینایی انسان فراتر از یک حس ساده، بلکه یک عملکرد شناختی پیچیده محسوب میشود.
اختلالات بینایی و علل آنها
اختلالات بینایی به مجموعهای از نارساییها و بیماریهایی گفته میشود که توانایی چشم در دریافت، انتقال یا پردازش صحیح تصاویر را مختل میکنند. این اختلالات میتوانند ناشی از مشکلات ساختمانی در چشم، بیماریهای سیستمیک، آسیبهای عصبی یا حتی اختلال در عملکرد مغز باشند. در واقع، هر عاملی که در مسیر نور از قرنیه تا قشر بینایی مغز اختلال ایجاد کند، میتواند به شکلهای مختلفی از کاهش بینایی منجر شود. شدت این اختلالات از تاری خفیف تا نابینایی کامل متغیر است و تشخیص زودهنگام آنها، کلید پیشگیری از آسیب دائمی است.
بینایی سالم نتیجه هماهنگی دقیق بین بخشهای مختلف چشم و مغز است. بنابراین، هر تغییر یا ناهنجاری در ساختارهای اپتیکی مانند قرنیه و عدسی، یا در سلولهای گیرنده نور در شبکیه و مسیرهای عصبی، میتواند کیفیت دید را تحت تأثیر قرار دهد. اختلالات بینایی معمولاً در سه دسته کلی تقسیم میشوند: اختلالات انکساری، بیماریهای چشمی و اختلالات عصبی-بینایی. در ادامه به بررسی دقیقتر هر دسته و عوامل ایجادکننده آنها پرداخته میشود.
اختلالات انکساری
یکی از شایعترین مشکلات چشمی در سراسر جهان، اختلالات انکساری است. در این حالت، شکل یا ساختار چشم به گونهای تغییر کرده که پرتوهای نور به درستی روی شبکیه متمرکز نمیشوند. این اختلالات معمولاً با عینک، لنز تماسی یا جراحی قابل اصلاح هستند.
نزدیکبینی (میوپی) زمانی رخ میدهد که کره چشم نسبت به حالت طبیعی بلندتر باشد یا قرنیه انحنای بیش از حدی داشته باشد. در این حالت، پرتوهای نور قبل از رسیدن به شبکیه متمرکز میشوند و فرد اجسام نزدیک را واضح ولی اشیاء دور را تار میبیند. این وضعیت معمولاً در دوران کودکی آغاز شده و ممکن است در دوره نوجوانی با رشد بدن افزایش یابد.
در مقابل، دوربینی (هایپروپی) زمانی اتفاق میافتد که کره چشم کوتاهتر از حد طبیعی است یا قرنیه انحنای کمی دارد. پرتوهای نور در این حالت در نقطهای پشت شبکیه متمرکز میشوند و فرد اشیاء دور را بهتر از نزدیک میبیند. دوربینی معمولاً در کودکان شایع است، اما با افزایش سن و کاهش توان تطابق عدسی، مشکل در دید نزدیک بیشتر نمایان میشود.
آستیگماتیسم نوعی دیگر از اختلالات انکساری است که در اثر نامنظمی در انحنای قرنیه یا عدسی ایجاد میشود. در این وضعیت، پرتوهای نور در چند نقطه مختلف بر روی شبکیه متمرکز میشوند و تصویر تار یا دوگانه ایجاد میکنند. بسیاری از افراد درجاتی از آستیگماتیسم دارند که ممکن است خفیف و بدون علامت باشد.
در نهایت، پیرچشمی (پرسبیوپی) نوعی اختلال انکساری وابسته به سن است که معمولاً پس از ۴۰ سالگی ظاهر میشود. در این حالت، عدسی چشم خاصیت انعطافپذیری خود را از دست میدهد و توانایی تمرکز روی اجسام نزدیک کاهش مییابد. این تغییر بخشی طبیعی از روند پیری است و معمولاً با عینکهای مخصوص مطالعه اصلاح میشود.
بیماریهای چشمی
بسیاری از بیماریهای چشمی میتوانند مستقیماً باعث اختلال بینایی شوند. این بیماریها ممکن است بخشهای مختلف چشم مانند قرنیه، عدسی، شبکیه یا عصب بینایی را تحت تأثیر قرار دهند. برخی از آنها قابل درمان یا کنترل هستند و برخی دیگر در صورت عدم درمان، منجر به نابینایی دائمی میشوند.
آب مروارید (کاتاراکت) یکی از شایعترین علل کاهش بینایی در سنین بالا است. در این بیماری، عدسی شفاف چشم بهتدریج کدر میشود و عبور نور از آن مختل میگردد. در نتیجه، تصویر تشکیلشده روی شبکیه تار یا مبهم خواهد بود. علائم معمول شامل تاری دید، حساسیت به نور، دیدن هاله در اطراف نورها و کاهش درک رنگها است. علت اصلی این بیماری افزایش سن است، اما عوامل دیگری مانند دیابت، ضربه به چشم، مصرف طولانیمدت داروهای کورتونی و قرار گرفتن طولانی در معرض اشعه فرابنفش نیز در بروز آن نقش دارند. درمان قطعی آب مروارید، جراحی و جایگزینی عدسی کدر با عدسی مصنوعی است.
آب سیاه (گلوکوم) یکی از بیماریهای خطرناک چشم است که اغلب بدون علائم اولیه پیشرفت میکند. در این بیماری، فشار داخل چشم افزایش مییابد و بهتدریج به عصب بینایی آسیب میزند. تخریب عصب بینایی منجر به کاهش دید محیطی و در نهایت نابینایی میشود. گلوکوم انواع مختلفی دارد؛ از جمله نوع زاویه باز که شایعتر است و نوع زاویه بسته که ناگهانی و دردناک است. تشخیص زودهنگام از طریق معاینه فشار چشم و بررسی عصب بینایی، کلید اصلی پیشگیری از آسیب دائمی است.
دژنراسیون ماکولا یکی از علل اصلی کاهش بینایی در افراد مسن است. در این بیماری، بخش مرکزی شبکیه یعنی ماکولا که مسئول دید دقیق و رنگی است، دچار تخریب تدریجی میشود. بیماران معمولاً دچار تار شدن دید مرکزی و مشکل در خواندن یا تشخیص چهرهها میشوند. دو نوع اصلی از این بیماری وجود دارد: نوع خشک که شایعتر ولی پیشرفت کندتری دارد و نوع مرطوب که با رشد غیرطبیعی رگهای خونی زیر شبکیه همراه است و سریعتر موجب نابینایی میشود.
رتینوپاتی دیابتی یکی از عوارض مهم و جدی دیابت است. در اثر افزایش قند خون، رگهای خونی شبکیه دچار آسیب میشوند، نشت مایع یا خون در شبکیه رخ میدهد و بافت حساس به نور آسیب میبیند. در مراحل پیشرفته، رگهای خونی غیرطبیعی رشد کرده و میتوانند موجب جداشدگی شبکیه شوند. کنترل دقیق قند خون و معاینات منظم چشم در بیماران دیابتی برای پیشگیری از این عارضه حیاتی است.
اختلالات عصبی و مغزی در بینایی
چشم تنها بخشی از سیستم بینایی است؛ بخش عمده پردازش اطلاعات دیداری در مغز انجام میشود. به همین دلیل، هرگونه آسیب به مسیرهای عصبی بینایی یا مراکز بینایی مغز میتواند باعث اختلالات جدی شود.
نوریت اپتیک (التهاب عصب بینایی) یکی از اختلالات مهم در این گروه است که معمولاً با درد چشم و کاهش ناگهانی بینایی همراه است. این بیماری اغلب در بیماران مبتلا به مولتیپل اسکلروزیس (اماس) مشاهده میشود و نتیجه التهاب یا تخریب میلین عصب بینایی است. در این حالت، انتقال پیامهای بینایی به مغز مختل شده و تاری دید یا حتی نابینایی موقت رخ میدهد.
ضایعات قشر بینایی مغز مانند سکته مغزی، تومور یا ضربه مغزی نیز میتوانند باعث از دست رفتن بخشی از میدان دید شوند. این نوع نابینایی ممکن است بدون آسیب چشمی باشد، اما بیمار قادر به درک تصویر در بخش خاصی از میدان دید خود نیست. این پدیده نشان میدهد که بینایی تنها وابسته به چشم نیست، بلکه عملکرد هماهنگ مغز نیز در آن نقشی کلیدی دارد.
عوامل محیطی و سبک زندگی در بروز اختلالات بینایی
علاوه بر عوامل ژنتیکی و بیماریهای داخلی، شرایط محیطی و سبک زندگی نیز در سلامت بینایی نقش مهمی دارند. قرار گرفتن طولانی در معرض نور آفتاب بدون استفاده از عینکهای محافظ، میتواند به قرنیه و شبکیه آسیب وارد کند. استفاده طولانی از صفحهنمایشهای دیجیتال باعث خستگی چشم، خشکی و تاری دید میشود که به سندرم بینایی کامپیوتر معروف است. همچنین، تغذیه نامناسب و کمبود ویتامینهای ضروری مانند ویتامین A، C، E و روی، میتواند عملکرد شبکیه را کاهش دهد و خطر ابتلا به بیماریهای چشمی را افزایش دهد.
مصرف دخانیات یکی از عوامل خطر جدی برای بروز دژنراسیون ماکولا و آب مروارید است. نیکوتین و مواد سمی موجود در دود سیگار باعث اختلال در جریان خون شبکیه و افزایش استرس اکسیداتیو در بافتهای چشم میشوند. در مقابل، ترک سیگار، مصرف غذاهای غنی از آنتیاکسیدان، ورزش منظم و کنترل فشار خون و قند خون از مهمترین راهکارهای حفظ سلامت بینایی محسوب میشوند.
در مجموع، اختلالات بینایی طیف وسیعی از مشکلات چشمی و عصبی را شامل میشوند که میتوانند کیفیت زندگی انسان را به شدت تحت تأثیر قرار دهند. شناخت علائم اولیه، انجام معاینات منظم و اصلاح سبک زندگی از مهمترین راهکارهای پیشگیری از نابینایی و حفظ سلامت چشمها است.
پیشگیری و مراقبت از سلامت چشم
چشمها، یکی از حساسترین و ارزشمندترین اعضای بدن هستند که مراقبت از آنها، به معنای حفظ کیفیت زندگی و توانایی تعامل مؤثر با جهان اطراف است. در دنیای امروز که سبک زندگی مدرن، استفاده طولانیمدت از وسایل دیجیتال و آلودگیهای محیطی بهطور چشمگیری افزایش یافتهاند، اهمیت پیشگیری و مراقبت از سلامت چشم بیش از هر زمان دیگری احساس میشود.
حفظ سلامت بینایی تنها به درمان بیماریها محدود نمیشود، بلکه شامل مجموعهای از رفتارها، عادات روزانه، مراقبتهای تغذیهای و معاینات منظم است که از بروز بسیاری از بیماریهای چشمی جلوگیری میکند یا روند پیشرفت آنها را به تأخیر میاندازد.
اهمیت پیشگیری در سلامت بینایی
پیشگیری، همواره بهترین و مؤثرترین راه برای حفظ سلامت بدن است و چشم نیز از این قاعده مستثنا نیست. بسیاری از بیماریهای چشمی در مراحل اولیه بدون علامت هستند و در صورت عدم تشخیص زودهنگام، ممکن است به آسیبهای غیرقابل برگشت منجر شوند. بیماریهایی مانند گلوکوم، دژنراسیون ماکولا یا رتینوپاتی دیابتی، در مراحل ابتدایی خود هیچ نشانهای ندارند، اما به مرور میتوانند باعث از بین رفتن دید مرکزی یا محیطی شوند.
انجام معاینات منظم چشمی، حتی در غیاب علائم، کلید اصلی تشخیص زودهنگام این اختلالات است. متخصصان توصیه میکنند که هر فرد بزرگسال حداقل هر دو سال یکبار و پس از چهل سالگی، سالی یکبار تحت معاینه کامل چشم قرار گیرد. در افراد مبتلا به دیابت، فشار خون بالا یا سابقه خانوادگی بیماریهای چشمی، فواصل معاینه باید کوتاهتر باشد.
نقش تغذیه در سلامت چشم
تغذیه صحیح یکی از بنیادیترین عوامل حفظ سلامت بینایی است. سلولهای شبکیه، بهویژه گیرندههای نوری، برای عملکرد طبیعی خود به مقادیر کافی از ویتامینها، مواد معدنی و آنتیاکسیدانها نیاز دارند. کمبود این مواد مغذی میتواند منجر به اختلال در عملکرد بینایی یا تسریع روند تخریب سلولی شود.
ویتامین A از مهمترین عناصر مورد نیاز برای سلامت بینایی است، زیرا در تشکیل رنگدانههای شبکیه و حفظ عملکرد سلولهای گیرنده نور نقش حیاتی دارد. کمبود ویتامین A میتواند باعث خشکی قرنیه، کاهش دید در شب و در موارد شدید، منجر به کوری شبانه شود. منابع غنی از این ویتامین شامل هویج، جگر، تخممرغ، لبنیات و سبزیجات برگ سبز تیره است.
ویتامینهای C و E بهعنوان آنتیاکسیدانهای قوی، از سلولهای چشم در برابر آسیبهای اکسیداتیو ناشی از تابش نور و رادیکالهای آزاد محافظت میکنند. مصرف میوههایی مانند پرتقال، کیوی، توتفرنگی، و سبزیجاتی مانند فلفل دلمهای و اسفناج، به تأمین این ویتامینها کمک میکند.
روی (Zinc) و مس نیز در عملکرد آنزیمهای شبکیه نقش کلیدی دارند. کمبود آنها میتواند به کاهش دید در شب و اختلال در بازسازی سلولهای بینایی منجر شود. همچنین، اسیدهای چرب امگا-۳ که در ماهیهای چرب مانند سالمون و ساردین یافت میشوند، در حفظ سلامت شبکیه و جلوگیری از خشکی چشم مؤثرند.
تحقیقات نشان دادهاند که رژیم غذایی غنی از آنتیاکسیدانها و اسیدهای چرب مفید، خطر ابتلا به دژنراسیون ماکولا و آب مروارید را به میزان قابلتوجهی کاهش میدهد. در مقابل، مصرف زیاد چربیهای اشباع و قندهای ساده میتواند روند پیری سلولی را در بافتهای چشم تسریع کند.
اهمیت محافظت در برابر نور و تابشهای مضر
یکی از عوامل مهم تخریب بافتهای چشمی، قرار گرفتن طولانی در معرض نور خورشید و اشعه فرابنفش (UV) است. این پرتوها میتوانند به عدسی، قرنیه و شبکیه آسیب برسانند و خطر ابتلا به آب مروارید و دژنراسیون ماکولا را افزایش دهند.
استفاده از عینکهای آفتابی استاندارد با فیلتر UV400 یکی از سادهترین و مؤثرترین روشها برای محافظت از چشمها در برابر این آسیبهاست. همچنین، در محیطهای بسیار روشن یا هنگام فعالیتهای خارج از منزل، بهویژه در برف یا کنار آب، استفاده از عینکهای پلاریزه توصیه میشود، زیرا بازتاب نور در این شرایط میتواند آسیبزا باشد.
حتی نور آبی منتشرشده از صفحهنمایش گوشی، لپتاپ و تلویزیون نیز در درازمدت ممکن است موجب خستگی و تحریک شبکیه شود. استفاده از فیلترهای نور آبی یا تنظیم حالت شب در دستگاههای دیجیتال، به کاهش این آسیب کمک میکند.
مراقبت از چشمها در دوران کار با وسایل دیجیتال
در دنیای مدرن، استفاده روزانه و طولانی از صفحهنمایشها اجتنابناپذیر است. این موضوع باعث افزایش چشمگیر مشکلاتی مانند خشکی چشم، خستگی بینایی، سردرد و تاری موقت دید شده است. این مجموعه علائم به عنوان سندرم بینایی کامپیوتر شناخته میشود.
برای کاهش این اثرات، رعایت چند اصل ساده اما مؤثر ضروری است. یکی از آنها قانون ۲۰-۲۰-۲۰ است؛ یعنی هر ۲۰ دقیقه، به مدت ۲۰ ثانیه به جسمی در فاصله حدود ۶ متری نگاه کنید تا عضلات چشم استراحت کنند. همچنین، تنظیم نور صفحهنمایش متناسب با روشنایی محیط، قرار دادن مانیتور در فاصله ۵۰ تا ۷۰ سانتیمتری از چشم، و استفاده از اشک مصنوعی برای جلوگیری از خشکی چشم بسیار مفید است.
نور نامناسب در محیط کار نیز میتواند باعث خستگی چشم شود. بهتر است از نورهای غیرمستقیم استفاده شود و صفحهنمایش در مسیر مستقیم تابش نور طبیعی یا لامپ قرار نگیرد.
مراقبتهای بهداشتی عمومی برای حفظ بینایی
رعایت بهداشت چشمها نقش بسزایی در پیشگیری از عفونتها و آسیبهای چشمی دارد. شستوشوی منظم دستها، پرهیز از تماس غیرضروری با چشمها، و استفاده از حوله و وسایل شخصی جداگانه، از انتقال عفونتهای ویروسی و باکتریایی جلوگیری میکند.
در استفاده از لنزهای تماسی نیز رعایت بهداشت کاملاً ضروری است. نگهداری لنزها در محلولهای استریل، شستوشوی دقیق دستها قبل از تماس با آنها، و پرهیز از خوابیدن با لنز، از بروز عفونتهای قرنیهای و التهاب جلوگیری میکند. لنزهای آلوده میتوانند به سرعت باعث زخم قرنیه یا کاهش دائمی بینایی شوند.
برای کودکان نیز، بررسی سلامت چشم در سنین پایین اهمیت زیادی دارد. بسیاری از اختلالات بینایی مانند تنبلی چشم (آمبلیوپی) یا انحراف چشمی (استرابیسم) اگر در سالهای ابتدایی زندگی تشخیص داده شوند، با درمانهای ساده قابل اصلاح هستند؛ اما در صورت تأخیر، ممکن است منجر به کاهش دائمی دید در یک چشم شوند.
تأثیر سبک زندگی سالم بر سلامت بینایی
سبک زندگی سالم تأثیر مستقیمی بر سلامت چشم دارد. ترک سیگار و اجتناب از مصرف الکل از مهمترین اقداماتی هستند که میتوان برای پیشگیری از بیماریهای چشمی انجام داد. دود سیگار حاوی ترکیبات سمی است که به شبکیه آسیب میزنند و احتمال ابتلا به آب مروارید و دژنراسیون ماکولا را افزایش میدهند.
ورزش منظم نیز با بهبود جریان خون در بدن و رساندن اکسیژن کافی به بافتهای چشم، به حفظ عملکرد طبیعی آنها کمک میکند. همچنین، کنترل فشار خون و قند خون در افراد مبتلا به بیماریهای مزمن، برای جلوگیری از آسیب به رگهای خونی شبکیه ضروری است.
استفاده از تجهیزات ایمنی در محیطهای پرخطر، مانند عینکهای محافظ در کارگاهها یا هنگام استفاده از مواد شیمیایی، از آسیبهای ناگهانی و جبرانناپذیر به قرنیه جلوگیری میکند. حتی در فعالیتهای ورزشی مانند تنیس یا دوچرخهسواری، محافظت فیزیکی از چشم اهمیت دارد.
در نهایت، باید گفت که سلامت چشمها حاصل مجموعهای از رفتارهای آگاهانه و مراقبتهای مستمر است. پیشگیری مؤثر، نتیجه توجه روزانه به چشمها، معاینات منظم، تغذیه سالم و سبک زندگی درست است. چشمها نهتنها دریچهای به جهان بیرون بلکه انعکاسی از سلامت درونی بدن هستند. همانطور که مراقبت از قلب و مغز برای بقا ضروری است، مراقبت از چشمها نیز برای حفظ کیفیت زندگی و لذت از دیدن جهان پیرامون، حیاتی است.
درمانها و مداخلات پزشکی
درمان بیماریهای چشمی یکی از پیشرفتهترین و در عین حال پیچیدهترین حوزههای پزشکی است. ساختار ظریف چشم و عملکرد بسیار دقیق آن، موجب شده که درمان اختلالات بینایی نیازمند ترکیبی از دانش فیزیولوژی، فناوریهای اپتیکی و مهارتهای جراحی باشد. در دنیای امروز، پیشرفت در زمینههای اپتومتری، لیزر، میکروجراحی، ژنتیک و دارودرمانی، افقهای تازهای را در درمان بیماریهای چشمی گشوده است.
هدف از مداخلات پزشکی در حوزه بینایی، بازگرداندن دید طبیعی، جلوگیری از پیشرفت بیماری، کاهش عوارض و بهبود کیفیت زندگی بیماران است. در این بخش، به بررسی روشهای اصلی درمانی و رویکردهای نوین در پزشکی چشم میپردازیم.
درمان اختلالات انکساری
اختلالات انکساری از شایعترین مشکلات بینایی هستند که معمولاً با روشهای اصلاحی غیرتهاجمی یا جراحی درمان میشوند. هدف اصلی این درمانها، هدایت صحیح پرتوهای نور به شبکیه و ایجاد تصویری واضح است.
عینکهای طبی سادهترین و ایمنترین روش اصلاح بینایی محسوب میشوند. انتخاب عدسیهای مناسب بر اساس نوع و شدت اختلال، انحنای قرنیه و فاصله کانونی چشم انجام میشود. امروزه انواع عدسیهای ضد بازتاب، فیلتر نور آبی و فتوکرومیک (تغییر رنگ در برابر نور خورشید) نیز وجود دارند که علاوه بر اصلاح دید، از چشمها در برابر نورهای مضر محافظت میکنند.
لنزهای تماسی گزینهای دیگر برای اصلاح دید هستند که دیدی طبیعیتر و گستردهتر از عینک ایجاد میکنند. لنزها در انواع نرم، سخت، توریک و دوکانونی تولید میشوند و بسته به نیاز بیمار انتخاب میگردند. البته استفاده نادرست یا عدم رعایت بهداشت در مصرف لنز میتواند موجب عفونت و التهاب قرنیه شود، بنابراین آموزش دقیق بیمار در این زمینه بسیار ضروری است.
در مواردی که بیمار تمایل به حذف نیاز به عینک یا لنز دارد، جراحیهای لیزری اصلاح عیوب انکساری مانند LASIK، PRK و SMILE بهکار میروند. در این روشها، با استفاده از لیزر اگزایمر، شکل قرنیه به گونهای تغییر داده میشود که پرتوهای نور بهطور دقیق روی شبکیه متمرکز شوند. این عملها معمولاً با بیحسی موضعی، در مدت کوتاه و بدون بستری انجام میشوند. هرچند که نتایج اغلب موفقیتآمیز هستند، اما انتخاب بیمار مناسب و ارزیابی ضخامت قرنیه، از عوامل کلیدی موفقیت محسوب میشوند.
درمان بیماریهای قرنیه
قرنیه، اولین سطح اپتیکی چشم است و هرگونه آسیب یا کدورت در آن میتواند باعث کاهش شدید بینایی شود. درمان بیماریهای قرنیه بر اساس علت و شدت آن متفاوت است.
در عفونتهای باکتریایی یا ویروسی قرنیه، قطرههای آنتیبیوتیک و ضدویروس موضعی تجویز میشوند. در موارد خشکی چشم یا کراتوپاتیهای سطحی، اشک مصنوعی، ژلهای مرطوبکننده و سرمهای اتولوگ برای ترمیم بافت قرنیه استفاده میگردند.
در بیماریهای پیشرفته مانند کراتوکنوس (نازک شدن و تغییر شکل مخروطی قرنیه)، روشهای درمانی خاصی مانند کراسلینکینگ با اشعه ماورای بنفش و ریبوفلاوین به کار میرود که با افزایش پیوندهای بینفیبری، قرنیه را تقویت و از پیشرفت بیماری جلوگیری میکند.
در مواردی که کدورت یا تخریب قرنیه شدید باشد، پیوند قرنیه (کراتوپلاستی) تنها گزینه مؤثر است. در این روش، قرنیه آسیبدیده با بافت سالم از اهداکننده جایگزین میشود. پیشرفت در تکنیکهای جراحی، مانند پیوند لایهای و استفاده از لیزر فمتوثانیه، باعث کاهش خطر رد پیوند و بهبود سریعتر نتایج بینایی شده است.
درمان آب مروارید
آب مروارید (کاتاراکت) یکی از قابل درمانترین علل کاهش بینایی در جهان است. در این بیماری، عدسی طبیعی چشم به تدریج کدر میشود و عبور نور مختل میگردد. درمان قطعی آن جراحی است.
روشهای سنتی برداشتن آب مروارید امروزه جای خود را به فیکوامولسیفیکیشن (Phacoemulsification) دادهاند؛ در این تکنیک، عدسی کدر شده با استفاده از امواج اولتراسوند خرد و از چشم خارج میشود. سپس، یک عدسی مصنوعی (IOL) با قدرت نوری دقیق داخل کپسول عدسی قرار میگیرد. این عمل معمولاً سرپایی و بدون نیاز به بخیه انجام میشود و بیمار در مدت کوتاهی بینایی خود را بازیابی میکند.
در سالهای اخیر، عدسیهای هوشمند چندکانونی و توریک نیز طراحی شدهاند که علاوه بر رفع تاری دید ناشی از آب مروارید، اختلالات انکساری مانند آستیگماتیسم را نیز اصلاح میکنند. انتخاب نوع عدسی باید با در نظر گرفتن شرایط چشم، سبک زندگی و انتظارات بینایی بیمار انجام شود.
درمان آب سیاه (گلوکوم)
گلوکوم یک بیماری مزمن و پیشرونده است که در صورت عدم درمان میتواند منجر به نابینایی دائمی شود. درمان آن عمدتاً بر اساس کاهش فشار داخل چشم است.
اولین خط درمان در اغلب بیماران، استفاده از قطرههای چشمی کاهشدهنده فشار مانند پروستاگلاندینها، بتابلوکرها یا مهارکنندههای کربنیک آنهیدراز است. این داروها یا تولید مایع زلالیه را کاهش میدهند یا خروج آن را تسهیل میکنند.
در صورتی که دارودرمانی کافی نباشد، لیزر تراپی مانند ترابکولوپلاستی یا ایریدوتومی میتواند برای باز کردن مسیر خروج مایع مورد استفاده قرار گیرد. در مراحل پیشرفتهتر، جراحیهای تخلیهای (Trabeculectomy) یا کاشت شانتهای چشمی بهمنظور کنترل فشار انجام میشود.
درمان گلوکوم نیازمند پیگیری منظم و مادامالعمر است، زیرا آسیب عصب بینایی برگشتناپذیر است و هدف درمان، حفظ دید باقیمانده میباشد.
درمان دژنراسیون ماکولا و بیماریهای شبکیه
در بیماریهایی مانند دژنراسیون ماکولا وابسته به سن (AMD)، درمان بسته به نوع خشک یا مرطوب آن متفاوت است. در نوع مرطوب، که با رشد غیرطبیعی رگهای خونی همراه است، تزریق داخل چشمی داروهای ضد فاکتور رشد عروقی (Anti-VEGF) مانند بواسیزوماب یا رانیبیزوماب، مؤثرترین روش درمان است. این داروها از رشد عروق غیرطبیعی جلوگیری کرده و روند کاهش بینایی را کند میکنند.
در نوع خشک، اگرچه درمان قطعی وجود ندارد، اما مصرف مکملهای آنتیاکسیدانی و ویتامینهای مخصوص چشم میتواند روند تخریب شبکیه را کندتر سازد.
در بیماریهای دیگر شبکیه مانند رتینوپاتی دیابتی، لیزر فوتوکوآگولاسیون برای بستن رگهای نشتکننده و پیشگیری از خونریزی استفاده میشود. در موارد پیشرفته، جراحی ویترکتومی برای خارج کردن زجاجیه آلوده به خون یا بافتهای فیبروتیک انجام میشود.
درمان التهابات و عفونتهای چشمی
التهابهای چشمی ممکن است در اثر عفونتهای باکتریایی، ویروسی یا بیماریهای خودایمنی ایجاد شوند. درمان بسته به علت متفاوت است.
در عفونتهای باکتریایی، قطرهها و پمادهای آنتیبیوتیکی مؤثر هستند، در حالی که در عفونتهای ویروسی مانند هرپس چشمی، داروهای ضدویروس تجویز میشوند. در التهابهای غیرعفونی مانند یووئیت، از کورتیکواستروئیدها و داروهای سرکوبکننده سیستم ایمنی استفاده میشود تا پاسخ التهابی کنترل شود و از آسیب شبکیه یا عصب بینایی جلوگیری گردد.
در تمامی این موارد، تشخیص دقیق علت التهاب حیاتی است، زیرا درمان اشتباه (مثلاً استفاده از استروئید در عفونت ویروسی) میتواند وضعیت بیمار را بدتر کند.
درمانهای نوین و آیندهنگر
پیشرفت علم چشمپزشکی در دهه اخیر، امیدهای تازهای برای درمان بیماریهای غیرقابل درمان قبلی به وجود آورده است.
یکی از این روشها، ژندرمانی است که در برخی از انواع نابیناییهای مادرزادی مورد استفاده قرار گرفته است. در این روش، ژن سالم به سلولهای شبکیه منتقل میشود تا عملکرد طبیعی آنها بازیابی گردد.
درمان با سلولهای بنیادی نیز از دیگر روشهای امیدبخش است که هدف آن بازسازی سلولهای گیرنده نوری و بازگرداندن دید در بیماران مبتلا به دژنراسیون شبکیه است.
همچنین، ایمپلنتهای شبکیهای و پروتزهای بینایی مصنوعی در حال توسعه هستند تا برای بیماران نابینا امکان درک تصویری نسبی از محیط را فراهم کنند. این فناوریها، با ترکیب مهندسی زیستی و هوش مصنوعی، آیندهای روشن را برای درمان اختلالات بینایی ترسیم میکنند.
توانبخشی بینایی
در مواردی که آسیب بینایی برگشتناپذیر است، هدف درمان صرفاً بهبود دید نیست، بلکه افزایش کیفیت زندگی و استقلال فردی بیمار اهمیت مییابد. توانبخشی بینایی شامل استفاده از وسایل کمک بینایی مانند ذرهبینهای مخصوص، تبلتهای صوتی و آموزش مهارتهای جبرانی است تا فرد بتواند فعالیتهای روزانه خود را تا حد ممکن ادامه دهد.
در کنار آن، حمایت روانی و اجتماعی بیماران کمبینا یا نابینا، نقشی اساسی در بازگشت آنها به زندگی عادی دارد.
در مجموع، درمانهای چشمپزشکی امروز از مرحله صرفاً ترمیمی فراتر رفته و وارد حوزه درمانهای بازسازی و هوشمند شدهاند. ترکیب فناوری، جراحی دقیق، دارودرمانی هدفمند و توانبخشی جامع، چشماندازی نو برای بازگرداندن بینایی و حفظ سلامت چشمها ایجاد کرده است. چشم، آینه روح و دریچه زندگی است؛ و پزشکی مدرن در تلاش است تا این دریچه همیشه روشن بماند.
فناوریهای نوین در بینایی
در سالهای اخیر، پیشرفتهای علمی و فناوری در حوزه بینایی بهسرعت تحول یافته و چشمپزشکی و علوم بینایی وارد عصر جدیدی از درمان و بهبود کیفیت زندگی شدهاند. فناوریهای نوین در بینایی شامل ابزارهای تشخیصی پیشرفته، درمانهای جراحی دقیق، روشهای بازسازی سلولی و دیجیتال، و هوش مصنوعی میشوند. این فناوریها نه تنها کیفیت درمان را افزایش میدهند بلکه توانایی پیشبینی، پیشگیری و توانبخشی بیماران را نیز به طرز چشمگیری بهبود میبخشند.
ابزارهای تشخیصی پیشرفته
یکی از پایههای موفقیت در درمان بیماریهای چشمی، تشخیص دقیق و زودهنگام است. فناوریهای نوین ابزارهای تشخیصی با دقت بسیار بالا ارائه میکنند که بسیاری از اختلالات را قبل از ظهور علائم قابل توجه شناسایی میکنند.
اپتیک کوهیرنت توموگرافی (OCT) یکی از پیشرفتهترین ابزارهای تصویربرداری از شبکیه و عصب بینایی است. این دستگاه با استفاده از پرتوهای لیزر و تکنیکهای انعکاسی، تصاویر مقطعی با وضوح بسیار بالا از ساختارهای داخلی چشم فراهم میکند. OCT امکان تشخیص دژنراسیون ماکولا، گلوکوم، آسیبهای شبکیه و تورم بافتها را در مراحل اولیه فراهم میکند.
فوندوسکپی دیجیتال و فلوئورسانس آنژیوگرافی نیز ابزارهای حیاتی برای بررسی وضعیت رگهای خونی شبکیه هستند. این فناوریها با تصویربرداری از جریان خون و نشت عروقی، امکان پایش دقیق بیماریهایی مانند رتینوپاتی دیابتی و دژنراسیون ماکولا را فراهم میکنند.
همچنین، فناوریهای نوین تصویربرداری سهبعدی و میکروسکوپی درون چشمی امکان مشاهده جزئیات میکروسکوپی قرنیه و عدسی را فراهم کرده و به پزشکان امکان تشخیص دقیقتر و برنامهریزی جراحیهای تخصصی را میدهد.
درمانهای جراحی دقیق و کمتهاجمی
با ورود فناوری لیزر و رباتیک به چشمپزشکی، جراحیهای چشمی از حالت سنتی و پرخطر به سمت روشهای دقیق، ایمن و سریع تغییر یافتهاند.
جراحی لیزری اصلاح انکسار (LASIK, SMILE, PRK) نمونهای از این تحول است. در این روشها، تغییر شکل قرنیه با دقت میکرونی انجام میشود و نیاز به بخیه یا دوره طولانی بهبود پس از جراحی کاهش مییابد. فناوریهای جدید امکان شخصیسازی شکل قرنیه بر اساس نقشه دقیق چشم بیمار را نیز فراهم کردهاند.
در درمان آب مروارید، استفاده از لیزر فمتوثانیه به جای ابزار مکانیکی سنتی باعث افزایش دقت برش و کاهش آسیب بافتهای اطراف عدسی شده است. این فناوری همچنین امکان انتخاب دقیق محل قرارگیری عدسی مصنوعی را فراهم میکند و نتایج بینایی را بهبود میبخشد.
جراحیهای شبکیه نیز با کمک روبوترها و میکروسکوپهای دیجیتال دقت و ایمنی بسیار بالایی یافتهاند. این ابزارها امکان انجام عملهای پیچیده مانند ویترکتومی، ترمیم جداشدگی شبکیه و حذف بافت فیبروتیک را با حداقل خطر و زمان عمل کوتاهتر فراهم میکنند.
فناوریهای بازسازی سلولی و ژنتیکی
یکی از امیدبخشترین حوزههای فناوری در چشمپزشکی، بازسازی سلولی و درمان ژنتیکی است. بیماریهای مادرزادی و تخریبهای شدید شبکیه که تا چند سال پیش غیرقابل درمان بودند، اکنون با این فناوریها قابل مدیریت شدهاند.
ژندرمانی شامل انتقال ژنهای سالم به سلولهای آسیبدیده شبکیه است تا عملکرد طبیعی بازگردد. این روش برای برخی نابیناییهای ارثی و اختلالات نادر شبکیه موفقیتآمیز بوده و در حال توسعه برای گستره وسیعتری از بیماریها است.
سلولهای بنیادی نیز نقش کلیدی در بازسازی بافت شبکیه دارند. با استفاده از این سلولها میتوان سلولهای گیرنده نور آسیبدیده را جایگزین کرد یا عملکرد آنها را بازیابی نمود. تحقیقات در این زمینه نشان میدهد که درمانهای ترکیبی سلول بنیادی و داروهای محافظتی، میتوانند بینایی را حتی در بیماران مبتلا به بیماریهای پیشرفته بهبود دهند.
ایمپلنتهای شبکیه و پروتزهای بینایی
در بیمارانی که آسیب بینایی بسیار شدید یا نابینایی کامل دارند، ایمپلنتهای شبکیه و پروتزهای بینایی امیدهای تازهای ایجاد کردهاند. این دستگاهها با تبدیل نور به سیگنالهای الکتریکی و ارسال آن به عصب بینایی، امکان درک تصویری نسبی از محیط را فراهم میکنند.
پروتزهای بینایی مصنوعی میتوانند اشکال، حرکات و حتی رنگها را تا حد محدودی به بیمار بازگردانند و استقلال شخصی او را افزایش دهند. پیشرفت در طراحی میکروالکترودها، الگوریتمهای پردازش تصویر و هماهنگی با سیستم عصبی، کیفیت این پروتزها را به سرعت بهبود داده است.
نقش هوش مصنوعی و فناوریهای دیجیتال
هوش مصنوعی (AI) در چشمپزشکی، انقلابی در تشخیص، پیشبینی و برنامهریزی درمان ایجاد کرده است. الگوریتمهای هوش مصنوعی میتوانند تصاویر شبکیه و OCT را با دقت بسیار بالا تحلیل کنند و اختلالات را حتی قبل از ظهور علائم کلینیکی تشخیص دهند. این امر باعث کاهش خطای تشخیصی و بهبود روند درمان میشود.
فناوریهای دیجیتال همچنین امکان پیگیری بیماران از راه دور (Teleophthalmology) و ارائه خدمات مشاورهای و پایش بیماریها بدون نیاز به مراجعه حضوری را فراهم کردهاند. این ابزارها به ویژه در مناطق دورافتاده و برای بیماران مسن که توانایی حرکت محدود دارند، بسیار مؤثر هستند.
آینده فناوریهای بینایی
آینده چشمپزشکی با ترکیب فناوریهای نانو، ژندرمانی، سلولهای بنیادی و هوش مصنوعی، نویدبخش درمانهای مؤثرتر و بازسازی دقیقتر بینایی است. محققان در حال توسعه لنزهای هوشمند، داروهای هدفمند و سیستمهای تصویربرداری فوق دقیق هستند که امکان پیشگیری و درمان بیماریها را قبل از بروز آسیبهای جدی فراهم میکنند.
همچنین، توسعه واقعیت افزوده و واقعیت مجازی در توانبخشی بینایی، آموزش و حتی جراحیهای چشم، امکانات بیسابقهای برای بهبود کیفیت زندگی بیماران ایجاد کرده است.
در نتیجه، فناوریهای نوین در بینایی نه تنها درمان بیماریهای چشمی را متحول کردهاند، بلکه با فراهم کردن روشهای پیشگیری، بازسازی و توانبخشی پیشرفته، افقهای جدیدی برای حفظ و ارتقای سلامت چشمها گشودهاند. این تحولات نشان میدهند که آینده بینایی، ترکیبی از علم، فناوری و مراقبتهای دقیق خواهد بود و چشمها میتوانند با کمترین آسیب، بهترین عملکرد خود را حفظ کنند.
آینده سیستم بینایی انسان
سیستم بینایی انسان همواره یکی از پیچیدهترین و در عین حال جذابترین بخشهای بدن بوده است. با پیشرفت علم و فناوری، چشمپزشکی و علوم بینایی وارد عصری شدهاند که نه تنها درمان بیماریها ممکن است، بلکه توانایی ارتقای بینایی و بازسازی بافتهای آسیبدیده نیز در دسترس قرار گرفته است. آینده سیستم بینایی انسان ترکیبی از پزشکی پیشرفته، فناوری دیجیتال، ژندرمانی و هوش مصنوعی خواهد بود که میتواند کیفیت زندگی و سلامت چشمها را به طور چشمگیری افزایش دهد.
بازسازی و تقویت بینایی با فناوریهای نوین
یکی از مهمترین پیشرفتهای آینده، بازسازی سلولی و تقویت بینایی است. با استفاده از سلولهای بنیادی و ژندرمانی، امکان جایگزینی سلولهای آسیبدیده شبکیه و احیای عملکرد طبیعی گیرندههای نور فراهم میشود. این روشها میتوانند در درمان نابیناییهای مادرزادی، دژنراسیون ماکولا و آسیبهای شدید شبکیه مؤثر باشند.
همچنین، توسعه ایمپلنتهای پیشرفته شبکیه و پروتزهای بینایی مصنوعی امکان بازگرداندن بینایی نسبی به بیماران نابینا را فراهم میکند. فناوریهای آینده با افزایش دقت، وضوح بالاتر و هماهنگی بیشتر با سیستم عصبی، قابلیت بازسازی بینایی نزدیک به حالت طبیعی را ارائه خواهند داد.
نقش هوش مصنوعی و یادگیری ماشین در بینایی
هوش مصنوعی (AI) و یادگیری ماشین (Machine Learning) نقش بسیار مؤثری در تشخیص و درمان بیماریهای چشمی خواهند داشت. الگوریتمهای پیشرفته قادر خواهند بود تصاویر شبکیه و OCT را با دقت بسیار بالا تحلیل کنند، اختلالات را پیشبینی کرده و حتی قبل از ظهور علائم، روند درمان را پیشنهاد دهند.
هوش مصنوعی همچنین در توسعه لنزهای هوشمند، رباتهای جراحی دقیق و سیستمهای توانبخشی دیجیتال کاربرد خواهد داشت و باعث بهبود کیفیت درمان و کاهش خطاهای انسانی میشود.
فناوریهای پوشیدنی و دیجیتال
در آینده نزدیک، گجتها و تجهیزات پوشیدنی هوشمند نقش مهمی در پایش سلامت چشم و پیشگیری از بیماریها ایفا خواهند کرد. این دستگاهها میتوانند سطح رطوبت چشم، فشار داخل چشم و نور محیط را پایش کنند و هشدارهای پیشگیرانه ارائه دهند.
همچنین، فناوریهای واقعیت افزوده (AR) و واقعیت مجازی (VR) در آموزش بینایی، توانبخشی بیماران کمبینا و حتی کمک به تمرین عضلات چشم کاربرد خواهند داشت.
اصلاح بینایی و ارتقای عملکرد دید
آینده بینایی انسان تنها به بازگرداندن دید محدود نمیشود. ارتقای عملکرد بینایی، افزایش دقت و توانایی دید در شرایط کمنور یا محیطهای با کنتراست پایین از اهداف پیشرفته فناوریهای چشمپزشکی است.
تحقیقات در زمینه لنزهای هوشمند، ایمپلنتهای نوری و تحریک الکتریکی شبکیه نشان میدهد که امکان تقویت قدرت بینایی و حتی ایجاد تواناییهای دیدی فراتر از حالت طبیعی وجود دارد. این دستاوردها میتوانند زندگی افراد سالم و بیماران را به طرز قابل توجهی بهبود دهند.
پیشگیری دقیق و شخصیسازی مراقبتهای چشمی
یکی دیگر از روندهای آینده، شخصیسازی مراقبتهای بینایی است. با استفاده از اطلاعات ژنتیکی، تصاویر دقیق چشم و تحلیل هوش مصنوعی، پزشکان قادر خواهند بود برنامههای درمانی و پیشگیرانه منحصر به فرد برای هر فرد طراحی کنند. این روش، پیشگیری دقیق از بیماریها و مدیریت ریسکهای بینایی را ممکن میسازد.
چشم و فناوریهای آینده: همزیستی انسان و ماشین
با پیشرفت فناوریهای دیجیتال و زیستمهندسی، چشم انسان نه تنها به عنوان عضوی زیستی بلکه به عنوان یک پلتفرم پیشرفته تعامل با تکنولوژی در نظر گرفته خواهد شد. لنزهای هوشمند، نمایشگرهای واقعیت افزوده در چشم و سیستمهای بینایی یکپارچه با هوش مصنوعی، امکان مشاهده و پردازش اطلاعات را با سرعت و دقتی بیسابقه فراهم میکنند. این همزیستی انسان و فناوری میتواند بینایی را از یک توانایی طبیعی به یک قابلیت پیشرفته و قابل ارتقا تبدیل کند.
چشمانداز بلندمدت
در بلندمدت، ترکیب ژندرمانی، سلولهای بنیادی، پروتزهای پیشرفته، هوش مصنوعی و فناوری دیجیتال امکان خلق نسلی از انسانها با بینایی مقاومتر و دقیقتر را فراهم میکند. این پیشرفتها میتوانند علاوه بر درمان بیماریها، کیفیت زندگی، استقلال فردی و تواناییهای ادراکی انسان را بهطور قابل توجهی افزایش دهند.
همچنین، آموزش و پرورش عمومی درباره مراقبت از چشم و استفاده هوشمند از فناوریهای دیجیتال، نقش مهمی در حفظ سلامت بینایی خواهد داشت. ترکیب پیشگیری، درمان و فناوریهای نوین، چشم انسان را از نظر عملکرد و محافظت در وضعیت ایدهآل قرار خواهد داد.
در نتیجه، آینده سیستم بینایی انسان چشماندازی روشن و هیجانانگیز دارد که در آن، مراقبت دقیق، فناوریهای نوین، هوش مصنوعی و پزشکی پیشرفته با هم ترکیب شده و بینایی نه تنها حفظ بلکه ارتقا خواهد یافت. این مسیر، دریچهای به سوی دنیایی است که در آن چشمها میتوانند با بیشترین دقت، انعطاف و توانایی، تجربهای کامل از جهان را ارائه دهند.
نتیجهگیری
سیستم بینایی انسان، یکی از پیچیدهترین و ارزشمندترین بخشهای بدن است که نقشی حیاتی در ادراک جهان و تعامل با محیط دارد. چشمها، دریچهای به دنیای اطراف و آینهای از سلامت کلی بدن محسوب میشوند. سلامت بینایی، نه تنها کیفیت زندگی را افزایش میدهد، بلکه توانایی فرد را در انجام فعالیتهای روزانه، یادگیری، کار و تجربه زیباییهای طبیعی بهبود میبخشد.
در این مقاله، به بررسی جامع آناتومی چشم، فیزیولوژی بینایی، اختلالات رایج، روشهای پیشگیری و مراقبت، درمانهای پزشکی و فناوریهای نوین پرداخته شد و نقش هر یک در حفظ و ارتقای سلامت بینایی تشریح گردید.
اهمیت پیشگیری و مراقبت مستمر
یکی از پیامهای کلیدی این مقاله، ضرورت پیشگیری و مراقبت مستمر از چشمها است. بسیاری از بیماریهای چشمی مانند گلوکوم، دژنراسیون ماکولا و آب مروارید، در مراحل ابتدایی بدون علامت هستند و تشخیص زودهنگام میتواند از بروز آسیبهای غیرقابل بازگشت جلوگیری کند.
معاینات منظم چشم، رعایت بهداشت، کنترل سبک زندگی و تغذیه مناسب، ابزارهایی ساده اما بسیار مؤثر در پیشگیری از مشکلات بینایی محسوب میشوند. استفاده از ویتامینها، آنتیاکسیدانها، اسیدهای چرب امگا-۳ و مواد معدنی، همراه با محافظت از چشم در برابر تابش UV و نور آبی، پایههای اصلی مراقبت از چشم هستند.
درمانها و مداخلات پزشکی پیشرفته
پزشکی مدرن چشم، راهکارهای متنوعی برای درمان بیماریها ارائه کرده است. از اصلاح اختلالات انکساری با عینک، لنز و جراحیهای لیزری گرفته تا درمان بیماریهای پیچیده شبکیه با تزریق داخل چشمی، لیزر و ویترکتومی، امکان بازگرداندن یا حفظ بینایی فراهم شده است.
همچنین، بازسازی سلولی، ژندرمانی و ایمپلنتهای شبکیه، مسیر جدیدی برای درمان نابیناییهای پیشرفته ایجاد کردهاند. این دستاوردها نشان میدهند که درمانهای چشمی امروزه فراتر از ترمیم عملکرد طبیعی رفته و به سمت توانبخشی و بازسازی پیشرفته بینایی حرکت میکنند.
فناوریهای نوین و آینده بینایی
فناوریهای نوین در بینایی، از جمله هوش مصنوعی، لنزهای هوشمند، پروتزهای شبکیه و ابزارهای تشخیصی پیشرفته، مسیر مراقبت و درمان چشمها را به شکل قابل توجهی متحول کردهاند. این فناوریها نه تنها به تشخیص دقیقتر و درمان سریعتر کمک میکنند، بلکه امکان پیشبینی بیماریها و شخصیسازی مراقبتهای چشمی را فراهم میآورند.
در آینده، ترکیب هوش مصنوعی، فناوری دیجیتال، ژندرمانی و سلولهای بنیادی، چشمها را از نظر عملکرد و محافظت به وضعیت ایدهآل نزدیک خواهد کرد و حتی تواناییهای بینایی را فراتر از محدوده طبیعی ارتقا خواهد داد. این پیشرفتها نشاندهنده تحولی عمیق در حوزه بینایی است که میتواند کیفیت زندگی انسانها را به شکل بیسابقهای افزایش دهد.
پیام نهایی برای حفظ سلامت بینایی
در نهایت، پیام اصلی این مقاله این است که بینایی یک سرمایه گرانبهاست و حفظ آن نیازمند مراقبت مستمر، پیشگیری هوشمندانه، بهرهگیری از فناوریهای نوین و درمان به موقع است. هر فرد با آگاهی از روشهای مراقبت و پیگیری منظم سلامت چشمها، میتواند از کاهش بینایی جلوگیری کرده و لذت دیدن جهان اطراف را در تمام طول زندگی تجربه کند.
چشمها نه تنها ابزار دیدن هستند، بلکه نماد ارتباط انسان با محیط، یادگیری و تجربه زیباییها هستند. سرمایهگذاری در سلامت چشمها، سرمایهگذاری در کیفیت زندگی و آیندهای روشنتر برای خود و نسلهای آینده است.