آناتومی کلیه
مقدمه
کلیهها از مهمترین و حیاتیترین اندامهای بدن انسان هستند که نقش تعیینکنندهای در حفظ تعادل داخلی بدن ایفا میکنند. این اندامها مسئول فیلتر کردن خون، حذف مواد زائد و سموم، تنظیم حجم و فشار خون، حفظ تعادل الکترولیتها و مایعات بدن و تولید هورمونهای مهم مانند رنین، اریتروپویتین و ویتامین D فعال هستند. سلامت کلیهها به طور مستقیم بر عملکرد قلب، مغز، کبد و سایر اندامهای حیاتی تأثیرگذار است و اختلال در عملکرد آنها میتواند منجر به بیماریهای مزمن و نارساییهای جدی شود.
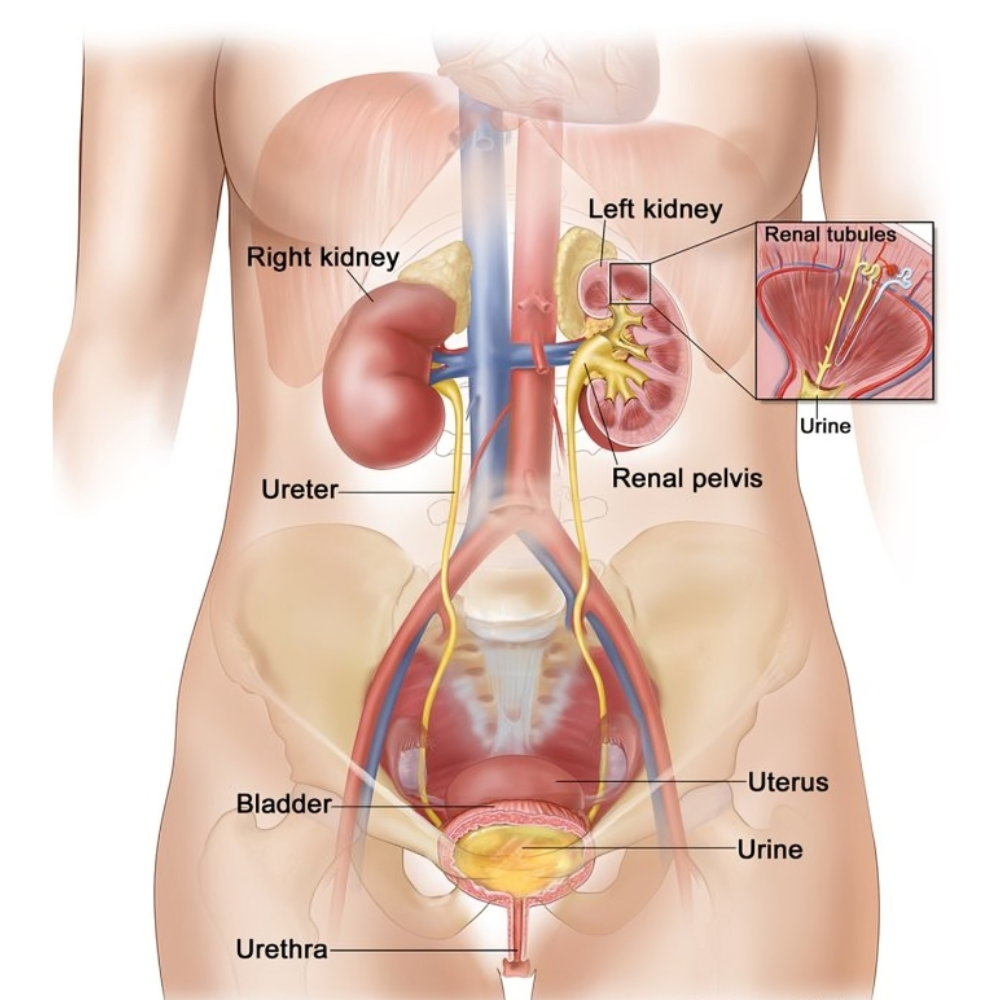
از منظر آناتومیک، کلیهها یک جفت اندام لوبیایی شکل هستند که در دو طرف ستون فقرات و در بخش خلفی حفره شکمی، در پشت صفاق و در مقابل عضلات ستون فقرات قرار دارند. کلیهها در پشت کبد و طحال واقع شده و توسط بافتهای چربی و لیگامانها محافظت میشوند. این محل قرارگیری نه تنها از آسیبهای مکانیکی جلوگیری میکند، بلکه باعث میشود کلیهها بتوانند بهطور مؤثری با سایر اندامها، مانند قلب و سیستم ادراری تحتانی، ارتباط برقرار کنند.
یکی از ویژگیهای شگفتانگیز کلیهها، واحدهای ساختاری و عملکردی به نام نفرونها هستند که مسئول تصفیه خون و تشکیل ادرار هستند. هر کلیه شامل حدود یک میلیون نفرون است که هر کدام شامل گلومرول و لولههای پیچیدهای هستند که مواد زائد را از خون جدا کرده و آن را به شکل ادرار به لگنچه کلیه منتقل میکنند. این فرآیندهای پیچیده، شامل فیلتراسیون، بازجذب و ترشح مواد مختلف، به دقت و هماهنگی کامل نیاز دارند و کوچکترین اختلال در آنها میتواند باعث اختلالات جدی در تعادل مایعات و الکترولیتها شود.
با توجه به نقش حیاتی کلیهها، شناخت دقیق ساختار و عملکرد آنها برای متخصصان پزشکی، دانشجویان علوم پزشکی و حتی عموم مردم اهمیت ویژهای دارد. این آشنایی به افراد کمک میکند تا بهتر بتوانند نشانههای اختلال عملکرد کلیه را تشخیص داده، روشهای پیشگیری از بیماریهای کلیوی را در زندگی روزمره خود اعمال کنند و در صورت بروز مشکلات، بهموقع اقدام به درمان کنند.
در این مقاله، تلاش شده است که مروری جامع و کامل بر آناتومی کلیهها ارائه شود. از ساختار بیرونی و موقعیت آناتومیک گرفته تا جزئیات داخلی، شامل کورتکس، مدولا، لگنچه و شبکه عروقی، همه جنبهها پوشش داده شدهاند. علاوه بر آن، فرآیندهای فیزیولوژیک تشکیل ادرار، عملکرد نفرونها، عصبدهی و ارتباط کلیه با سایر سیستمهای بدن نیز به تفصیل بررسی خواهد شد. در نهایت، به مهمترین بیماریها و اختلالات کلیوی و روشهای پیشگیری و مراقبت از سلامت کلیهها پرداخته خواهد شد تا مقاله به عنوان یک مرجع کامل برای مخاطبان متخصص و غیرمتخصص عمل کند.
هدف اصلی این مقاله این است که درک عمیق و جامعی از آناتومی و عملکرد کلیهها ارائه دهد، تا خوانندگان بتوانند اهمیت سلامت کلیهها را بهتر درک کرده و روشهای محافظت از این اندام حیاتی را در زندگی روزمره خود به کار بگیرند. همچنین، این مقاله با رعایت اصول سئو و بهکارگیری کلیدواژههای مرتبط، برای جذب مخاطب به سایت آریا طب بهینهسازی شده است و تلاش شده تا تجربه خواندن روان و مفهومی برای تمامی سطوح مخاطبان فراهم شود.
موقعیت آناتومیک کلیهها
کلیهها، اندامهای لوبیایی شکلی هستند که در حفره خلفی شکم و در نزدیکی ستون فقرات قرار دارند. موقعیت آناتومیک این اندامها اهمیت ویژهای دارد، زیرا علاوه بر حفاظت فیزیکی توسط بافتهای اطراف، تأثیر مستقیمی بر عملکرد صحیح آنها دارد و ارتباط نزدیک با سایر اندامهای حیاتی بدن ایجاد میکند.
هر کلیه در سمت راست و چپ بدن قرار گرفته است و معمولاً کلیه راست کمی پایینتر از کلیه چپ قرار دارد. این تفاوت ارتفاع ناشی از وجود کبد در سمت راست بدن است که فضای بیشتری را اشغال کرده و باعث میشود کلیه راست حدود یک بند انگشت پایینتر از کلیه چپ قرار گیرد. این اختلاف موقعیت از لحاظ بالینی اهمیت دارد، زیرا در تصویربرداری پزشکی و تشخیص آسیبهای کلیوی باید در نظر گرفته شود.
کلیهها در پشت صفاق و در مقابل عضلات عمقی پشت، مانند عضله راست شکمی و عضله خیاطهای ستون فقرات قرار دارند. این موقعیت پشت صفاقی باعث میشود که کلیهها از حفاظت مناسبی برخوردار باشند و کمتر در معرض آسیبهای خارجی مستقیم قرار گیرند. اطراف کلیهها با بافت چربی مخصوصی به نام چربی پارانفریک و لایهای از فیبروز به نام کپسول فیبروزی کلیه پوشیده شدهاند که علاوه بر حمایت مکانیکی، نقش مهمی در تثبیت موقعیت کلیهها دارند.
از نظر ارتفاع، کلیهها معمولاً بین سطح مهرههای کمری دوم تا سوم (L2-L3) قرار دارند، با این تفاوت که بخش بالایی کلیهها تا زیر دندههای دوازدهم کشیده شده و بخش پایینی آنها ممکن است کمی پایینتر از مهره سوم کمری قرار گیرد. این ارتفاع مشخص باعث میشود که کلیهها به خوبی با اعصاب، سرخرگها و سیاهرگهای اطراف ارتباط برقرار کنند و جریان خون و پیامهای عصبی مورد نیاز خود را دریافت کنند.
کلیهها از طریق هیلوم کلیه، که یک شکاف مرکزی در سطح مدیال کلیه است، به لگنچه کلیه، عروق خونی، لنفاتیکها و اعصاب متصل میشوند. این محل، در واقع نقطه ورود و خروج کلیه است و در جراحیها و تصویربرداریها اهمیت ویژهای دارد.
علاوه بر محل قرارگیری، چرخش طبیعی کلیهها نیز اهمیت دارد. کلیهها به طور طبیعی کمی به سمت جلو و خارج چرخیدهاند و این چرخش باعث میشود که عروق و لگنچه کلیه در موقعیتی مناسب قرار گیرند و فرآیند جریان خون و خروج ادرار بدون انسداد انجام شود. همچنین، این چرخش نقش مهمی در جلوگیری از فشار بر رگها و مجاری ادراری دارد و سلامت طولانی مدت کلیه را تضمین میکند.
موقعیت کلیهها همچنین تحت تأثیر اندازه و شکل اندامهای مجاور قرار دارد. کلیه چپ، به دلیل مجاورت با طحال و معده، کمی بالاتر و کمتر تحت فشار است، در حالی که کلیه راست با کبد بزرگتر و بخشهای روده نزدیکتر است. این تفاوت آناتومیک در بررسیهای بالینی و ارزیابیهای تصویربرداری، مانند سونوگرافی و سیتیاسکن، اهمیت بالایی دارد.
از نظر حفاظتی، کلیهها توسط دندههای دوازدهم و یازدهم جزئی محافظت میشوند، بهخصوص بخش بالایی کلیهها که در معرض آسیبهای خارجی مستقیم قرار دارد. این حفاظت استخوانی، به همراه چربی پارانفریک و فیبروز کپسولی، باعث میشود کلیهها بتوانند فشارها و ضربههای خفیف تا متوسط را تحمل کنند بدون اینکه عملکرد آنها مختل شود.
به طور کلی، موقعیت آناتومیک کلیهها نه تنها نقش کلیدی در محافظت فیزیکی از اندامهای حیاتی ایفا میکند، بلکه ارتباط مستقیم با عملکرد صحیح سیستم ادراری و فیزیولوژی بدن دارد. این ارتباط شامل تأمین خون کافی، هدایت صحیح ادرار به لگنچه و ارتباط عصبی دقیق با سیستم سمپاتیک و پاراسمپاتیک میشود که همگی برای حفظ تعادل داخلی بدن حیاتی هستند.
شناخت دقیق این موقعیت آناتومیک برای متخصصان پزشکی و جراحان از اهمیت بالایی برخوردار است، زیرا هر گونه آسیب، اختلال عملکرد یا بیماری کلیوی ممکن است با موقعیت آناتومیک تغییر یافته یا طبیعی کلیهها مرتبط باشد. همچنین، آگاهی از این موقعیت به دانشجویان و پژوهشگران کمک میکند تا درک بهتری از ارتباط کلیه با سایر اندامها و سیستمهای بدن پیدا کنند و در تشخیص، درمان و پیشگیری از بیماریهای کلیوی عملکرد موثرتری داشته باشند.
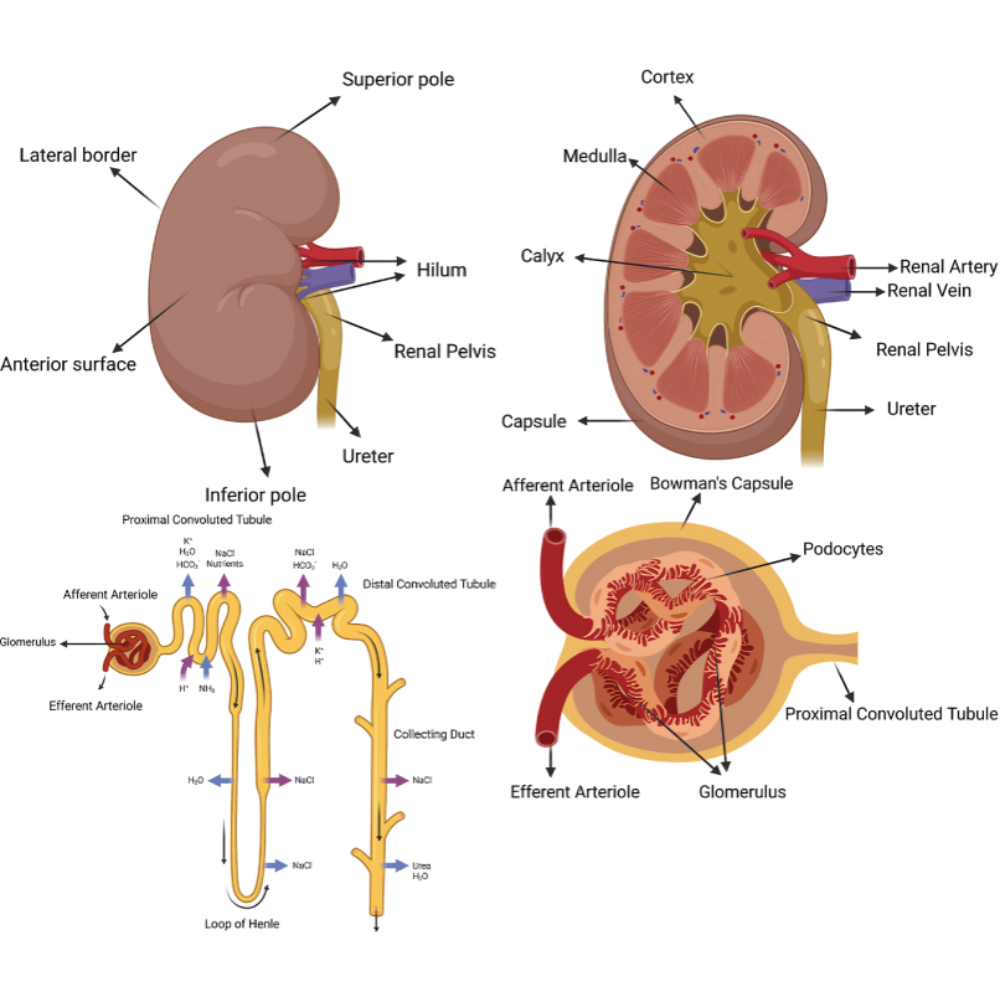
ساختار بیرونی کلیه
کلیهها به عنوان اندامهای لوبیایی شکل در بدن انسان، از نظر ظاهری ویژگیهای مشخص و قابل شناسایی دارند که نه تنها در تشخیص بالینی اهمیت دارند، بلکه با عملکرد فیزیولوژیک این اندامها نیز ارتباط مستقیم دارند. ساختار بیرونی کلیهها شامل شکل، اندازه، لایههای محافظتی و اجزای ورودی و خروجی است که هر یک نقش حیاتی در عملکرد و حفاظت کلیه ایفا میکنند.
از نظر شکل، کلیهها لوبیایی و بیضی مانند هستند و معمولاً طول آنها بین ۱۰ تا ۱۲ سانتیمتر، عرض حدود ۵ تا ۷ سانتیمتر و ضخامت تقریبی ۳ سانتیمتر است. این ابعاد ممکن است با توجه به سن، جنسیت، وضعیت فیزیکی فرد و شرایط محیطی تغییر کند. کلیهها در بزرگسالان معمولاً وزنی در حدود ۱۲۰ تا ۱۵۰ گرم دارند. تفاوتهای جزئی در اندازه و وزن بین کلیه راست و چپ وجود دارد، که کلیه چپ معمولاً کمی بزرگتر و سنگینتر است.
سطح خارجی کلیهها صاف و براق بوده و با یک کپسول فیبروزی نازک و محکم پوشیده شده است. این کپسول نقش حفاظتی مهمی دارد و علاوه بر محافظت از بافتهای داخلی، بافت کلیه را در برابر کشش و ضربههای خفیف مقاوم میکند. زیر این کپسول، لایهای از چربی پارانفریک وجود دارد که عملکرد ضربهگیری و ثبات موقعیت کلیهها را تکمیل میکند. این لایه چربی نقش بسیار مهمی در جلوگیری از جابهجایی کلیهها در حین حرکت بدن و تغییر وضعیت دارد و در صورتی که کاهش حجم یابد، خطر افتادگی یا جابهجایی کلیهها افزایش مییابد.
یک ویژگی مهم در ساختار بیرونی کلیهها، هیلوم کلیه است. هیلوم یک شکاف مرکزی در سطح مدیال کلیه است که به عنوان نقطه ورود و خروج عروق خونی، اعصاب و مجاری ادراری عمل میکند. سرخرگ کلیوی وارد کلیه شده و سیاهرگ کلیوی خون تصفیه شده را خارج میکند. علاوه بر آن، لگنچه کلیه نیز از طریق هیلوم به حالب متصل میشود تا ادرار تولید شده از نفرونها به سیستم ادراری تحتانی هدایت شود. موقعیت هیلوم دقیق و محافظت شده اهمیت بسیار زیادی دارد، زیرا کوچکترین فشار یا آسیب به این نقطه میتواند جریان خون یا خروج ادرار را مختل کند و منجر به اختلال عملکرد کلیه شود.
سطح بیرونی کلیهها معمولاً دارای دو بخش مشخص به نامهای سطح مدیال و سطح لترال است. سطح مدیال، جایی که هیلوم قرار دارد، کمی فرو رفته و امکان اتصال عروق و لگنچه را فراهم میکند. سطح لترال کلیه، بر خلاف سطح مدیال، بیشتر محدب و برجسته است و به عنوان سطح بیرونی قابل لمس در تصویربرداریها یا جراحیها شناخته میشود.
رنگ کلیهها در وضعیت طبیعی قرمز مایل به قهوهای است و براق بودن سطح آن ناشی از کپسول فیبروزی و جریان خون غنی در بافت کلیه میباشد. این رنگ و بافت براق، نشاندهنده وضعیت سالم بافت کلیه و میزان خونرسانی مناسب است. تغییر رنگ یا قوام سطح بیرونی کلیه میتواند نشانهای از بیماری یا آسیب باشد، مانند التهاب، کاهش خونرسانی یا رسوب مواد معدنی.
یکی دیگر از ویژگیهای مهم ساختار بیرونی کلیه، محل اتصال لیگامانها و بافتهای نگهدارنده است. کلیهها به وسیله فاسیا رنال و بافت چربی احاطه شدهاند که علاوه بر حمایت مکانیکی، امکان حرکت جزئی کلیهها در حین تنفس و تغییر وضعیت بدن را فراهم میکنند. این جابجایی جزئی طبیعی است و در شرایط فیزیولوژیک هیچ اختلالی در عملکرد کلیه ایجاد نمیکند.
ساختار بیرونی کلیهها با عملکرد داخلی آنها نیز ارتباط مستقیم دارد. شکل لوبیایی و وجود هیلوم دقیقاً برای هدایت صحیح جریان خون، هدایت ادرار و اتصال اعصاب طراحی شده است. هر گونه تغییر در شکل یا آسیب به لایههای حفاظتی میتواند موجب مشکلاتی مانند انسداد جریان ادرار، خونریزی داخلی یا آسیب به عروق شود. بنابراین، شناخت کامل این ساختارها برای جراحان، تصویربرداریشناسان و متخصصان اورولوژی ضروری است.
در نهایت، ساختار بیرونی کلیهها به گونهای طراحی شده است که هم حفاظت فیزیکی و هم عملکرد بیولوژیک بهینه فراهم شود. از لایههای محافظتی گرفته تا هیلوم و اتصال بافتهای نگهدارنده، همه این ویژگیها با یکدیگر هماهنگ هستند تا کلیهها بتوانند وظایف حیاتی خود را در تصفیه خون، تولید ادرار و تنظیم مایعات بدن به بهترین شکل انجام دهند. شناخت این ساختار برای درک بهتر عملکرد کلیهها و تشخیص بیماریها، یک ضرورت علمی و بالینی است.
ساختار داخلی کلیه
کلیهها نه تنها از نظر ساختار بیرونی ویژگیهای مشخص دارند، بلکه ساختار داخلی آنها از پیچیدگی و هماهنگی بینظیری برخوردار است که امکان انجام فرآیندهای حیاتی مانند تصفیه خون، تولید ادرار و تنظیم تعادل مایعات و الکترولیتها را فراهم میکند. این ساختار داخلی شامل کورتکس (قشر)، مدولا (لایه میانی)، لگنچه کلیه و شبکه عروقی پیچیده است که هر بخش نقش مشخص و حیاتی در عملکرد کلیه ایفا میکند.
کورتکس یا قشر کلیه بخش بیرونی داخلی کلیه است که درست زیر کپسول فیبروزی قرار دارد و رنگی روشنتر نسبت به بخشهای داخلی دارد. این ناحیه شامل تعداد زیادی نفرونها، گلومرولها و شبکههای مویرگی اولیه است و مسئول فیلتراسیون اولیه خون میباشد. قشر کلیه به دلیل تراکم بالای سلولهای تخصصی و عروق خونی، از اهمیت ویژهای برخوردار است و اختلال در عملکرد آن میتواند منجر به کاهش کارایی کلیه در تصفیه خون و دفع مواد زائد شود.
در زیر قشر کلیه، مدولا یا لایه میانی کلیه قرار دارد که به صورت هرمهای مدولار (هرمهای پاکینجی) سازماندهی شده است. هر هرم دارای نوک تیز به سمت لگنچه و پایه گسترده به سمت کورتکس است. این ساختار هرمی اجازه میدهد تا ادرار تولید شده در نفرونها به طور مؤثر به لگنچه هدایت شود. لایه مدولا حاوی لولههای جمعکننده و حلقههای هنله است که نقش مهمی در بازجذب آب و الکترولیتها و تمرکز ادرار دارند. ارتباط دقیق بین مدولا و قشر کلیه به گونهای است که فرآیندهای فیلتراسیون، بازجذب و ترشح به صورت هماهنگ انجام شود.
لگنچه کلیه بخش داخلی و مرکزی کلیه است که مانند یک حوضچه کوچک عمل میکند و ادرار تولید شده در لولههای جمعکننده را جمعآوری کرده و به سمت حالب هدایت میکند. لگنچه شامل شاخههای کوچکی است که با هرمهای مدولار در تماس هستند و نقش اتصال نهایی بین ساختارهای داخلی کلیه و سیستم ادراری تحتانی را ایفا میکند. این بخش به دلیل نقش حیاتی در هدایت ادرار، در اختلالات انسدادی و سنگهای کلیوی اهمیت بالایی دارد.
یکی دیگر از بخشهای کلیدی ساختار داخلی کلیه، شبکه عروقی داخلی است که شامل سرخرگها، مویرگها و سیاهرگها میشود. خون از طریق سرخرگ کلیوی وارد کلیه شده و به سرخرگچههای کوچکتر تقسیم میشود که گلومرولها را تغذیه میکنند. پس از انجام فرآیند فیلتراسیون، خون تصفیه شده از طریق سیاهرگهای کوچک به سیاهرگ کلیوی اصلی هدایت شده و به جریان عمومی خون بازمیگردد. این شبکه عروقی پیچیده نه تنها وظیفه تأمین خون و اکسیژن را بر عهده دارد، بلکه در تنظیم فشار خون و تعادل مایعات بدن نیز نقش مستقیم دارد.
نفرونها، واحدهای عملکردی کلیه، بخش مهمی از ساختار داخلی را تشکیل میدهند و در هر کلیه حدود یک میلیون نفرون وجود دارد. هر نفرون شامل گلومرول، کپسول بومن، لولههای پیچیده پروگزیمال و دیستال، حلقه هنله و لوله جمعکننده است. این واحدها با دقت و هماهنگی کامل، مواد زائد و سموم را از خون جدا کرده و آنها را به شکل ادرار تولید میکنند. ارتباط نفرونها با شبکه عروقی و لولههای جمعکننده در مدولا باعث میشود که فیلتر شدن، بازجذب و تمرکز ادرار به طور بهینه انجام شود.
ارتباط بین ساختارهای داخلی و بیرونی کلیه نیز قابل توجه است. هیلوم کلیه نقطه اتصال شبکه عروقی و لگنچه با ساختار بیرونی است و اجازه میدهد که جریان خون و ادرار به صورت منظم و بدون انسداد انجام شود. تغییرات در این ساختارها میتواند باعث مشکلاتی مانند انسداد ادراری، اختلال در جریان خون کلیوی یا آسیب به نفرونها شود.
در نهایت، ساختار داخلی کلیهها به گونهای طراحی شده است که هماهنگی کامل بین بخشهای مختلف ایجاد شود. قشر و مدولا، لولههای نفرونی و شبکه عروقی، و لگنچه با هم کار میکنند تا خون تصفیه شود، مواد زائد حذف شوند و تعادل مایعات و الکترولیتها حفظ گردد. درک دقیق این ساختار داخلی برای تشخیص بیماریها، جراحیها و تحقیقات پزشکی حیاتی است و پایهای است برای مطالعه عملکرد کلیه و اختلالات مرتبط با آن.
نفرون: واحد ساختاری و عملکردی کلیه
نفرون، کوچکترین و در عین حال حیاتیترین واحد عملکردی کلیهها است که مسئول تصفیه خون، تولید ادرار و حفظ تعادل مایعات و الکترولیتها در بدن میباشد. هر کلیه انسان بالغ دارای حدود یک میلیون نفرون است و عملکرد هماهنگ این واحدها سلامت کلیه و در نتیجه سلامت کل بدن را تضمین میکند.
هر نفرون از چند بخش مشخص و تخصصی تشکیل شده است که شامل گلومرول، کپسول بومن، لولههای پروگزیمال و دیستال، حلقه هنله و لوله جمعکننده میشود. این بخشها به گونهای طراحی شدهاند که فرآیند فیلتراسیون، بازجذب و ترشح مواد به صورت دقیق و هماهنگ انجام شود.
گلومرول شبکهای از مویرگهای کوچک است که وظیفه اصلی آن فیلتراسیون خون است. خون از طریق سرخرگچه آوران وارد گلومرول میشود و تحت فشار هیدرواستاتیک، پلاسمای خون به داخل کپسول بومن هدایت میشود. این فرآیند باعث میشود که مواد زائد مانند اوره، کراتینین و یونهای اضافی از خون جدا شوند، در حالی که سلولهای خونی و پروتئینهای بزرگ در خون باقی میمانند. فیلتر شدن در گلومرول اولین و حیاتیترین مرحله در تشکیل ادرار است و هر گونه اختلال در این مرحله میتواند به نارسایی کلیوی یا بیماریهای مزمن منجر شود.
پس از فیلتر شدن خون، مایع اولیه وارد کپسول بومن میشود. این کپسول مانند یک محفظه جمعآوری عمل میکند و مایع فیلتر شده را به لولههای نفرونی هدایت میکند. کپسول بومن دارای دو لایه است؛ لایه داخلی که سلولهای پودوسیت را دارد و مستقیماً گلومرول را پوشش میدهد و لایه خارجی که به لایههای بافتی کلیه متصل است. این ساختار دقیق باعث میشود که فقط مواد خاص و مورد نیاز از خون عبور کرده و سایر اجزا در خون باقی بمانند.
لوله پروگزیمال که از کپسول بومن شروع میشود، محل بازجذب بیشتر مواد مفید مانند گلوکز، اسید آمینهها و یونهای ضروری است. در این بخش، حدود ۶۵ تا ۷۵ درصد آب و مواد محلول فیلتر شده به خون بازگردانده میشود. عملکرد لوله پروگزیمال برای حفظ تعادل مایعات و الکترولیتها در بدن حیاتی است و هر گونه اختلال در آن میتواند باعث کمآبی، افزایش سموم یا عدم تعادل الکترولیتها شود.
حلقه هنله بخش بعدی نفرون است که به شکل یک U کشیده شده و در مدولا کلیه قرار دارد. این حلقه وظیفه دارد تا غلظت ادرار را تنظیم کند و آب و یونها را بازجذب نماید. بخش نزولی حلقه هنله عمدتاً قابلیت عبور آب دارد، در حالی که بخش صعودی عبور آب محدود است و بیشتر در بازجذب یونها مانند سدیم و کلر فعالیت میکند. هماهنگی دقیق بین بخشهای مختلف حلقه هنله باعث میشود که ادرار نهایی از لحاظ غلظت و حجم بهینه باشد و به حفظ تعادل مایعات بدن کمک کند.
پس از حلقه هنله، لوله دیستال وارد عمل میشود. این بخش مسئول تنظیم دقیق سطح الکترولیتها و PH ادرار است و تحت تأثیر هورمونهایی مانند آلدوسترون و آنتیدیورتیک قرار دارد. لوله دیستال نیز بخشی از مواد مورد نیاز بدن را بازجذب کرده و مواد زائد باقی مانده را برای دفع نهایی آماده میکند.
در نهایت، لوله جمعکننده ادرار نهایی را از چندین نفرون جمعآوری کرده و آن را به لگنچه کلیه هدایت میکند. لولههای جمعکننده نیز تحت تأثیر هورمون ضد ادراری (ADH) عمل بازجذب آب را انجام میدهند و به تنظیم حجم و غلظت ادرار کمک میکنند. این هماهنگی بین نفرونها و لوله جمعکننده، پایه عملکرد کلیه در تنظیم تعادل مایعات و دفع مواد زائد است.
نفرونها علاوه بر ایفای نقش حیاتی در تصفیه خون، با شبکه عروقی و سیستم عصبی کلیه نیز در ارتباط هستند. سرخرگچههای آوران و دافران با گلومرول مرتبطاند و به تنظیم فشار خون و جریان خون در کلیه کمک میکنند. علاوه بر آن، سیستم عصبی سمپاتیک و پاراسمپاتیک عملکرد نفرونها را تحت تأثیر قرار میدهد و در پاسخ به تغییرات فشار خون و وضعیت هیدراتاسیون بدن تنظیم میشود.
درک کامل ساختار و عملکرد نفرونها برای متخصصان اورولوژی، نفرولوژی و دانشجویان پزشکی اهمیت بسیار بالایی دارد. شناخت هر بخش نفرون، نحوه بازجذب، ترشح و جریان ادرار، اساس تشخیص بیماریهای کلیوی، طراحی درمانهای دارویی و برنامههای پیشگیری از آسیبهای کلیوی را تشکیل میدهد.
به طور خلاصه، نفرونها با همکاری با ساختارهای داخلی و خارجی کلیهها، شبکه عروقی و سیستم عصبی، به صورت یک سیستم هماهنگ عمل میکنند تا خون تصفیه شود، مواد زائد دفع گردد و تعادل مایعات و الکترولیتها در بدن حفظ شود. این واحدهای میکروسکوپی، علیرغم اندازه کوچک، نقش کلیدی در عملکرد کلیه و سلامت کلی بدن دارند و مطالعه دقیق آنها پایهای اساسی برای درک آناتومی و فیزیولوژی کلیه است.
فرآیند تشکیل ادرار
فرآیند تشکیل ادرار در کلیهها یکی از پیچیدهترین و در عین حال حیاتیترین عملکردهای بدن است که به حفظ تعادل مایعات و الکترولیتها، دفع مواد زائد و تنظیم فشار خون کمک میکند. این فرآیند شامل سه مرحله اصلی است: فیلتراسیون گلومرولی، بازجذب مواد و ترشح فعال، و تشکیل نهایی ادرار. هر یک از این مراحل در بخشهای مشخصی از نفرون انجام میشوند و هماهنگی دقیق آنها برای عملکرد سالم کلیه ضروری است.
فیلتراسیون گلومرولی اولین مرحله در تولید ادرار است که در گلومرول و کپسول بومن رخ میدهد. خون وارد گلومرول از طریق سرخرگچه آوران میشود و تحت فشار هیدرواستاتیک، پلاسمای خون همراه با مواد کوچک محلول مانند آب، یونها، گلوکز و اوره از مویرگها عبور کرده و وارد کپسول بومن میشود. این فرآیند یک فیلتر مکانیکی و شیمیایی ایجاد میکند که سلولهای خونی و پروتئینهای بزرگ اجازه عبور ندارند. نتیجه این مرحله مایع اولیه ادراری است که غنی از آب و مواد محلول ولی فاقد سلولهای خونی و پروتئینها میباشد. فشار خون، قطر مویرگها و ساختار غشاء گلومرولی تأثیر مستقیم بر میزان فیلتراسیون دارد و هر اختلال در این مرحله میتواند باعث نارسایی کلیه یا کاهش تصفیه خون شود.
پس از فیلتراسیون، مایع اولیه وارد لوله پروگزیمال میشود که مسئول بازجذب حجم قابل توجهی از آب و مواد مغذی است. در این بخش، حدود ۶۵ تا ۷۵ درصد آب فیلتر شده، گلوکز، اسید آمینهها و یونهای مهم مانند سدیم و پتاسیم مجدداً به خون بازگردانده میشوند. این بازجذب باعث میشود که مواد ارزشمند بدن از دست نروند و تنها مواد زائد و اضافه به مراحل بعدی هدایت شوند. لوله پروگزیمال همچنین ترشح برخی مواد زائد و یونها را نیز انجام میدهد، که نقش مهمی در تنظیم ترکیب شیمیایی خون و مایعات بدن دارد.
مرحله بعدی، عبور مایع از حلقه هنله است. این حلقه به شکل U است و در مدولا کلیه قرار دارد. حلقه هنله نقش اصلی در تمرکز ادرار و حفظ تعادل آب بدن را ایفا میکند. بخش نزولی حلقه قابلیت عبور آب دارد و باعث میشود که آب با اثر اسمزی از مایع اولیه خارج و به خون بازجذب شود، در حالی که بخش صعودی عبور آب محدود است و بیشتر یونهایی مانند سدیم و کلر بازجذب میشوند. این فرآیند باعث ایجاد گرادیان اسمزی در مدولا میشود که برای تمرکز ادرار و بازجذب آب در مراحل بعدی ضروری است.
پس از حلقه هنله، مایع وارد لوله دیستال میشود. این بخش در تنظیم دقیق غلظت الکترولیتها، PH و حجم ادرار نقش دارد و تحت تأثیر هورمونهایی مانند آلدوسترون و هورمون ضد ادراری (ADH) عمل میکند. بازجذب سدیم، ترشح پتاسیم و تنظیم آب در این بخش انجام میشود و در نتیجه، بدن میتواند تعادل یونها و فشار خون را حفظ کند. لوله دیستال همچنین نقش مهمی در دفع مواد زائد و داروهای اضافی دارد، که این عملکرد برای پاکسازی بدن از سموم ضروری است.
مرحله نهایی فرآیند تولید ادرار، عبور مایع از لوله جمعکننده و هدایت آن به لگنچه کلیه است. لوله جمعکننده تحت تأثیر هورمون ضد ادراری (ADH) قابلیت بازجذب آب را دارد و این بازجذب نهایی تعیینکننده غلظت و حجم نهایی ادرار است. در این بخش، ادرار آماده دفع نهایی میشود و از طریق لگنچه و حالب به مثانه منتقل میگردد.
در کل، فرآیند تشکیل ادرار یک هماهنگی دقیق بین ساختارهای مختلف نفرون و شبکه عروقی کلیه است. اختلال در هر یک از مراحل فیلتراسیون، بازجذب یا ترشح میتواند منجر به بیماریهای مزمن کلیوی، کمآبی، اختلالات الکترولیتی و افزایش سموم در بدن شود. علاوه بر این، سیستم عصبی و هورمونی بدن نیز با تنظیم فشار خون، جریان خون کلیوی و فعالیت هورمونها، عملکرد فرآیند تولید ادرار را بهینه میکند.
درک دقیق این فرآیند برای متخصصان پزشکی، جراحان اورولوژی، نفرولوژیستها و دانشجویان علوم پزشکی اهمیت حیاتی دارد، زیرا تشخیص اختلالات کلیوی، طراحی درمانهای دارویی و پیشگیری از بیماریهای مزمن کلیه مبتنی بر دانش عمیق از این مراحل است. همچنین، آگاهی از جزئیات فرآیند تولید ادرار به افراد کمک میکند تا روشهای پیشگیری از بیماریهای کلیوی، حفظ هیدراتاسیون و تعادل مایعات بدن را در زندگی روزمره رعایت کنند.
عروق خونی کلیه
شبکه عروقی کلیهها یکی از پیچیدهترین و حیاتیترین سیستمهای بدن است که تامین خون، اکسیژنرسانی و دفع مواد زائد را ممکن میسازد. این شبکه شامل سرخرگها، مویرگها و سیاهرگها است که هماهنگی دقیق بین آنها برای عملکرد صحیح کلیه ضروری است. هر گونه اختلال در این شبکه میتواند به نارسایی کلیوی، فشار خون نامتعادل و اختلالات متابولیکی منجر شود.
سرخرگ کلیوی منبع اصلی خون ورودی به کلیهها است و از شاخههای آئورت شکمی منشعب میشود. این سرخرگ با عبور از هیلوم کلیه وارد ساختار داخلی شده و به شاخههای کوچکتری تقسیم میشود که به تمام بخشهای کلیه خونرسانی میکنند. سرخرگهای کوچکتر شامل سرخرگچههای آوران هستند که به گلومرول میروند و فشار خون مناسب برای فیلتراسیون را ایجاد میکنند.
در گلومرول، سرخرگچههای آوران با ایجاد فشار هیدرواستاتیک، امکان فیلتراسیون پلاسمای خون به داخل کپسول بومن را فراهم میکنند. پس از انجام فیلتراسیون، خون از طریق سرخرگچههای دافران خارج شده و به شبکه مویرگی اطراف لولههای نفرونی وارد میشود. این شبکه مویرگی، که به نام شبکه پراکسیمال و شبکه مدولای کلیه شناخته میشود، نقش بازجذب مواد و آب از مایع اولیه ادراری به جریان خون را ایفا میکند.
مویرگهای اطراف لولههای نفرونی به ویژه در حلقه هنله و لولههای جمعکننده اهمیت بالایی دارند. این مویرگها با ایجاد گرادیان اسمزی و تعادل الکترولیتها، به تمرکز ادرار و حفظ آب بدن کمک میکنند. هر گونه آسیب به این مویرگها یا کاهش جریان خون میتواند موجب کاهش توانایی کلیه در تنظیم مایعات و دفع مواد زائد شود.
پس از عبور خون از مویرگهای پیرامون نفرونها، جریان خون از طریق سیاهرگهای کوچک به سیاهرگ کلیوی اصلی هدایت میشود. این سیاهرگها در نهایت خون تصفیه شده را به وینا کاوا تحتانی بازمیگردانند تا به جریان عمومی خون بدن ملحق شود. هماهنگی بین جریان خون ورودی و خروجی برای حفظ فشار خون مناسب و عملکرد موثر فیلتراسیون ضروری است.
تنظیم جریان خون کلیوی تحت تأثیر چند مکانیسم قرار دارد. سیستم عصبی سمپاتیک میتواند با تغییر قطر سرخرگها، جریان خون را کاهش یا افزایش دهد. علاوه بر آن، هورمونهایی مانند رنین و آنژیوتانسین با تنظیم فشار خون و بازجذب سدیم، نقش کلیدی در کنترل جریان خون کلیه دارند. این مکانیسمها تضمین میکنند که حتی در شرایط تغییر فشار خون یا حجم مایعات بدن، فیلتراسیون و عملکرد کلیه بهینه باقی بماند.
نکته مهم دیگر در ساختار عروق کلیوی، تقسیمبندی دقیق جریان خون به بخشهای قشر و مدولا است. قشر کلیه به دلیل تراکم بالای گلومرولها، نیاز به خونرسانی بیشتری دارد، در حالی که مدولا بیشتر برای عملکرد حلقه هنله و لولههای جمعکننده خون دریافت میکند. این تقسیمبندی به کلیه اجازه میدهد تا به صورت کارآمد و هدفمند مواد زائد را تصفیه کند و تعادل آب و الکترولیتها را حفظ نماید.
در مجموع، شبکه عروقی کلیهها پایه عملکرد سالم این اندام حیاتی است. هر بخش از سرخرگها، مویرگها و سیاهرگها با هماهنگی کامل، امکان فیلتراسیون خون، بازجذب مواد، تمرکز ادرار و دفع نهایی را فراهم میکند. شناخت دقیق این ساختار برای تشخیص بیماریهای کلیوی، مدیریت فشار خون، و برنامهریزی جراحیها یا درمانهای دارویی بسیار ضروری است.
به دلیل نقش حیاتی عروق در عملکرد کلیهها، متخصصان پزشکی و جراحان اورولوژی توجه ویژهای به وضعیت عروق دارند. هر گونه آسیب یا انسداد در این شبکه میتواند منجر به نارسایی حاد یا مزمن کلیه، افزایش سموم خون و مشکلات متابولیکی جدی شود. بنابراین، درک کامل این شبکه عروقی، پایهای اساسی برای درک آناتومی و فیزیولوژی کلیهها و طراحی روشهای درمانی موثر است.
عصبدهی به کلیه
کلیهها علاوه بر ساختار پیچیده داخلی و شبکه عروقی گسترده، تحت کنترل عصبی دقیق قرار دارند که عملکرد آنها را تنظیم میکند. عصبدهی کلیه نقش حیاتی در تنظیم جریان خون، فیلتراسیون، بازجذب مواد و پاسخ به تغییرات محیطی بدن دارد. سیستم عصبی کلیه شامل شاخههای سمپاتیک و پاراسمپاتیک است که با همکاری یکدیگر عملکردهای فیزیولوژیک کلیه را بهینه میکنند.
شاخههای سمپاتیک عصبدهی کلیه عمدتاً از گانگلیونهای سیمپاتیک شکمی و شبکه کلیوی منشعب میشوند. این اعصاب به سرخرگهای کوچک و گلومرولها متصل هستند و قادرند با تغییر قطر رگها، جریان خون کلیوی و فشار فیلتراسیون گلومرولی را تنظیم کنند. فعالیت سمپاتیک افزایش یافته باعث انقباض سرخرگچههای آوران و کاهش جریان خون گلومرولی میشود که در شرایط کمبود حجم خون یا شوک، به حفظ فشار خون سیستمیک کمک میکند. همچنین این مکانیسم باعث کاهش تولید ادرار و حفظ آب بدن در شرایط بحرانی میگردد.
شاخههای پاراسمپاتیک عمدتاً از عصب واگ و شبکههای عصبی محیطی نزدیک کلیه منشعب میشوند و نقش بازدارنده یا تنظیمی دارند. این شاخهها با تنظیم انقباض لولههای جمعکننده و سرخرگچهها به حفظ تعادل ادرار و جریان خون کمک میکنند. پاراسمپاتیک همچنین در پاسخ به پر شدن مثانه یا نیاز به دفع ادرار با سیستم عصبی مرکزی ارتباط برقرار میکند تا هماهنگی بین کلیه و دستگاه ادراری تحتانی حفظ شود.
اعصاب کلیه علاوه بر تنظیم جریان خون، در کنترل ترشح هورمونها و آنزیمها نقش دارند. به عنوان مثال، فعالیت سمپاتیک بر ترشح رنین از سلولهای Juxtaglomerular تأثیر مستقیم دارد. رنین به نوبه خود باعث فعال شدن سیستم رنین-آنژیوتانسین-آلدوسترون شده و فشار خون و تعادل سدیم و آب را تنظیم میکند. این ارتباط بین عصبدهی و سیستم هورمونی نشاندهنده اهمیت حیاتی کنترل عصبی کلیه در حفظ هومئوستازی بدن است.
علاوه بر کنترل جریان خون و ترشح هورمونها، عصبدهی کلیه در پاسخ به درد و آسیبهای کلیوی نیز نقش دارد. گیرندههای حسی موجود در کلیه میتوانند پیامهای درد را به سیستم عصبی مرکزی ارسال کنند و علائم بالینی مانند درد پهلو، اسپاسم و حساسیت به لمس ایجاد کنند. این مکانیسم به پزشکان کمک میکند تا آسیب یا بیماری کلیوی را شناسایی و محل آسیب را تخمین بزنند.
یکی دیگر از جنبههای مهم عصبدهی کلیه، هماهنگی با سیستم عصبی مرکزی و سایر اندامها است. اعصاب کلیوی با مغز و نخاع در ارتباط هستند و اطلاعاتی مانند وضعیت فشار خون، حجم خون و نیاز به دفع ادرار را منتقل میکنند. این ارتباط باعث میشود که پاسخهای فوری و بلندمدت بدن به تغییرات محیطی بهینه شود و کلیهها بتوانند در شرایط مختلف، عملکرد مناسب خود را حفظ کنند.
در مجموع، عصبدهی به کلیهها یک شبکه پیچیده و حیاتی است که عملکرد فیزیولوژیک کلیه را تحت کنترل دقیق قرار میدهد. هماهنگی بین شاخههای سمپاتیک و پاراسمپاتیک، شبکه عروقی و نفرونها باعث میشود که کلیهها بتوانند بهینهترین عملکرد خود در تصفیه خون، بازجذب مواد، تنظیم آب و الکترولیتها و دفع مواد زائد را انجام دهند.
شناخت کامل این شبکه عصبی برای متخصصان نفرولوژی، اورولوژی، جراحان و دانشجویان علوم پزشکی اهمیت بسیار بالایی دارد، زیرا هر گونه اختلال در عصبدهی میتواند منجر به اختلالات فشار خون، نارسایی کلیوی، اختلالات الکترولیتی و درد مزمن کلیوی شود. درک این مکانیسمها همچنین پایهای برای طراحی درمانهای دارویی، مداخلات جراحی و پیشگیری از بیماریهای کلیوی فراهم میآورد.
ارتباط کلیه با سایر اندامها
کلیهها نه تنها به عنوان واحدهای تصفیه خون و تولید ادرار عمل میکنند، بلکه با بسیاری از اندامها و سیستمهای بدن در ارتباط مستقیم هستند و عملکرد آنها را تحت تأثیر قرار میدهند. این ارتباطات شامل سیستم قلب و عروق، غدد درونریز، کبد، ریهها و سیستم عصبی مرکزی میشود و از طریق عوامل هورمونی، عصبی و جریان خون برقرار میگردد.
یکی از مهمترین ارتباطات، ارتباط کلیه با قلب و سیستم گردش خون است. کلیهها با تنظیم حجم مایعات بدن، فشار خون و تعادل الکترولیتها، نقش مستقیم در عملکرد قلب و عروق دارند. کلیهها از طریق ترشح هورمون رنین و فعالسازی سیستم رنین-آنژیوتانسین-آلدوسترون (RAAS) فشار خون را تنظیم میکنند. کاهش جریان خون به کلیهها موجب افزایش ترشح رنین میشود که باعث تنگ شدن رگها و افزایش فشار خون میگردد. این مکانیسم تضمین میکند که حتی در شرایط کمبود مایعات، خونرسانی به اندامهای حیاتی حفظ شود.
ارتباط با غدد درونریز نیز اهمیت ویژهای دارد. کلیهها با ترشح اکسیژنساز ویتامین D فعال (کلسیتریول) و تولید اریتروپویتین، در تنظیم کلسیم و فسفر، سلامت استخوانها و تولید سلولهای قرمز خون نقش دارند. همچنین، ارتباط کلیهها با غدد فوق کلیوی که روی آنها قرار گرفتهاند، باعث میشود هورمونهای استروئیدی و آلدوسترون بر عملکرد لولههای نفرونی و تعادل آب و سدیم تأثیر بگذارند.
کلیهها با کبد نیز در تعامل مستقیم هستند. کبد مسئول متابولیسم مواد زائد و سموم است و بسیاری از این مواد توسط خون به کلیهها هدایت میشوند تا از طریق ادرار دفع گردند. اختلال در عملکرد یکی از این دو اندام میتواند به افزایش سموم خون و آسیب متقابل به دیگر اندامها منجر شود. علاوه بر آن، کبد و کلیهها با هم در متابولیسم داروها و هورمونها همکاری میکنند، به طوری که تغییر در عملکرد کلیهها میتواند نیاز به تغییر دوز داروها را ایجاد کند.
ارتباط کلیهها با ریهها نیز از طریق تنظیم تعادل اسید-باز بدن برقرار میشود. کلیهها با بازجذب یونهای بیکربنات و دفع یونهای هیدروژن، PH خون را تنظیم میکنند و به این ترتیب عملکرد تنفسی و تعادل گازهای خون بهینه میشود. این همکاری بین کلیه و ریه تضمین میکند که تعادل اسید-باز بدن حتی در شرایط تغییر متابولیک حفظ شود.
کلیهها همچنین با سیستم عصبی مرکزی ارتباط دارند. این ارتباط از طریق اعصاب سمپاتیک و پاراسمپاتیک و انتقالدهندههای حسی برقرار میشود و عملکرد کلیهها را با وضعیت فشار خون، نیاز بدن به آب و الکترولیتها و فعالیتهای روزمره هماهنگ میکند. برای مثال، در شرایط استرس یا ورزش، تنظیم جریان خون کلیوی و تولید ادرار به گونهای انجام میشود که تعادل مایعات و انرژی بدن حفظ گردد.
ارتباطات کلیهها با سایر اندامها در شرایط بیماری نیز اهمیت حیاتی پیدا میکند. اختلال عملکرد کلیه میتواند منجر به افزایش فشار خون، اختلال در عملکرد قلب و ریهها، کمخونی، مشکلات استخوانی و تجمع سموم در بدن شود. برعکس، بیماریهای قلبی، کبدی یا تنفسی میتوانند کارایی کلیهها را کاهش دهند و چرخهای از اختلالات چنداندامی ایجاد کنند.
در مجموع، کلیهها نه تنها اندامهای تصفیهکننده خون هستند، بلکه مرکز هماهنگی فیزیولوژیک بین سیستمهای مختلف بدن محسوب میشوند. شناخت دقیق این ارتباطات برای متخصصان نفرولوژی، اورولوژی، قلب و عروق و غدد درونریز اهمیت بالایی دارد و پایهای برای تشخیص بیماریهای چندسیستمی و طراحی درمانهای جامع فراهم میآورد.
بیماریها و اختلالات کلیوی
کلیهها به دلیل نقش حیاتی خود در تصفیه خون، تنظیم مایعات و الکترولیتها و دفع مواد زائد، در معرض طیف وسیعی از بیماریها و اختلالات قرار دارند. این بیماریها میتوانند عملکرد کلیه را کاهش دهند و منجر به مشکلات متابولیک، فشار خون غیرطبیعی، اختلال در تعادل آب و الکترولیتها و حتی نارسایی کلیه شوند. شناخت دقیق این بیماریها، علائم بالینی و روشهای پیشگیری و درمان برای حفظ سلامت کلیهها حیاتی است.
یکی از شایعترین اختلالات، بیماریهای مزمن کلیوی (CKD) است که با کاهش تدریجی عملکرد کلیه همراه است. این بیماری معمولاً در اثر دیابت، فشار خون بالا، التهاب مزمن کلیه یا آسیبهای عروقی ایجاد میشود. در مراحل اولیه، بیماری ممکن است علامتی نداشته باشد، اما با پیشرفت، علائمی مانند تورم اندامها، افزایش فشار خون، خستگی و کاهش ادرار مشاهده میشود. تشخیص زودهنگام و کنترل عوامل خطر، از جمله کنترل دیابت و فشار خون، رژیم غذایی مناسب و داروهای محافظ کلیه، میتواند از پیشرفت بیماری جلوگیری کند.
عفونتهای کلیوی نیز از جمله اختلالات رایج هستند که میتوانند به صورت حاد یا مزمن بروز کنند. شایعترین نوع آن، پیلونفریت است که معمولاً ناشی از باکتریهای ادراری و گاهی به دلیل انسداد حالب یا سنگ کلیه ایجاد میشود. علائم این بیماری شامل درد پهلو، تب، سوزش ادرار و افزایش دفعات ادرار است. درمان عفونت کلیه نیازمند آنتیبیوتیک مناسب و در برخی موارد اقدامات جراحی برای رفع انسداد یا سنگها است.
سنگهای کلیه نیز یکی از اختلالات شایع هستند که با تجمع کریستالهای معدنی در داخل کلیه یا حالب ایجاد میشوند. این اختلال میتواند باعث انسداد جریان ادرار، درد شدید و آسیب به بافت کلیه شود. عوامل ایجاد سنگ شامل کمآبی، رژیم غذایی نامتعادل، اختلالات متابولیک و عوامل ژنتیکی است. تشخیص و درمان سنگهای کلیه با استفاده از تصویربرداری، داروها و در موارد شدید، جراحی یا روشهای سنگشکنی انجام میشود.
یکی دیگر از بیماریهای مهم، نارسایی حاد کلیه (AKI) است که به صورت ناگهانی و بر اثر کاهش جریان خون به کلیه، آسیب به نفرونها یا انسداد مسیر ادراری رخ میدهد. این بیماری باعث کاهش تولید ادرار، تجمع سموم در خون و اختلال در تعادل مایعات و الکترولیتها میشود. نارسایی حاد کلیه معمولاً قابل برگشت است، اما در صورت درمان نشدن به موقع، میتواند به نارسایی مزمن منجر شود.
اختلالات گلومرولی نیز بخش مهمی از بیماریهای کلیوی هستند. این اختلالات شامل التهاب یا آسیب گلومرولها میشود و میتواند باعث پروتئینوری، هماتوری و کاهش توانایی فیلتراسیون گردد. عواملی مانند عفونتها، بیماریهای خودایمنی و اختلالات ژنتیکی میتوانند زمینهساز این نوع بیماریها باشند. درمان شامل داروهای ضد التهابی، کنترل فشار خون و درمان بیماریهای زمینهای است.
علاوه بر بیماریهای فوق، اختلالات ارثی و مادرزادی کلیه نیز وجود دارند که میتوانند از بدو تولد یا در طول زندگی بروز کنند. نمونههای این اختلالات شامل کلیههای پلیکیستیک، نقصهای ساختاری حالب و ناهنجاریهای ژنتیکی در نفرونها هستند. این اختلالات میتوانند باعث کاهش تدریجی عملکرد کلیه و افزایش ریسک ابتلا به بیماریهای دیگر شوند و نیازمند پایش طولانیمدت و درمان حمایتی یا جراحی هستند.
یکی دیگر از جنبههای حیاتی، تأثیر بیماریهای سیستمیک بر کلیهها است. دیابت، فشار خون بالا، بیماریهای قلبی و اختلالات متابولیک میتوانند باعث آسیب کلیوی و کاهش عملکرد نفرونها شوند. به همین دلیل، مراقبت از کلیهها نیازمند رویکرد جامع پزشکی و کنترل عوامل خطر سیستمیک است.
در نهایت، اهمیت تشخیص زودهنگام و پیشگیری از بیماریهای کلیوی نمیتواند نادیده گرفته شود. روشهای پیشگیری شامل رژیم غذایی سالم، مصرف مناسب آب، کنترل فشار خون و دیابت، ورزش منظم و پایش دورهای عملکرد کلیهها است. همچنین، آگاهی از علائم هشداردهنده مانند تورم اندامها، تغییر رنگ ادرار، درد پهلو و خستگی مفرط میتواند به تشخیص به موقع و جلوگیری از پیشرفت بیماریها کمک کند.
در مجموع، بیماریها و اختلالات کلیوی طیفی گسترده از اختلالات حاد و مزمن، عفونی، سنگی، التهابی و ژنتیکی را شامل میشوند و هر یک با علائم و پیامدهای خاص خود همراه هستند. شناخت دقیق این بیماریها، ارتباط آنها با سایر اندامها و روشهای پیشگیری و درمان برای حفظ سلامت کلیهها و عملکرد بدن ضروری است.
پیشگیری و مراقبت از سلامت کلیه
حفظ سلامت کلیهها یکی از مهمترین عوامل در سلامت عمومی بدن است، زیرا کلیهها مسئول تصفیه خون، تنظیم آب و الکترولیتها، تعادل اسید-باز و دفع مواد زائد میباشند. پیشگیری و مراقبت از عملکرد کلیهها شامل تغییرات سبک زندگی، پایش منظم عملکرد کلیوی، رژیم غذایی مناسب و کنترل بیماریهای زمینهای است.
یکی از اقدامات اصلی، مصرف کافی آب و حفظ هیدراتاسیون بدن است. آب کافی به جریان مناسب خون در کلیهها کمک میکند و احتمال تشکیل سنگهای کلیه و عفونتهای ادراری را کاهش میدهد. افراد سالم به طور متوسط روزانه بین ۶ تا ۸ لیوان آب نیاز دارند، ولی نیاز دقیق میتواند بر اساس سن، وزن، فعالیت بدنی و شرایط اقلیمی متفاوت باشد.
رژیم غذایی سالم و متعادل نیز نقش کلیدی در پیشگیری از بیماریهای کلیوی دارد. مصرف مواد غذایی با نمک کمتر، قند محدود و چربی کنترلشده به کاهش فشار خون و کنترل وزن کمک میکند. همچنین، مصرف میوهها و سبزیجات تازه، منابع پروتئینی با کیفیت و غلات کامل باعث تامین مواد مغذی ضروری و جلوگیری از اختلالات متابولیک میشود که میتواند سلامت کلیهها را تضمین کند.
کنترل فشار خون و قند خون از دیگر عوامل حیاتی است. بیماریهای مزمن مانند فشار خون بالا و دیابت اصلیترین عوامل ایجاد بیماریهای مزمن کلیوی هستند. پایش منظم فشار خون و قند خون و رعایت توصیههای پزشکی در این زمینه، نقش مهمی در جلوگیری از آسیبهای کلیوی دارد.
فعالیت بدنی منظم نیز برای سلامت کلیهها و سیستم قلبی-عروقی اهمیت دارد. ورزش باعث بهبود جریان خون، کاهش وزن و کنترل فشار خون میشود و به این ترتیب خطر بروز بیماریهای کلیوی کاهش مییابد. توصیه میشود حداقل ۱۵۰ دقیقه فعالیت بدنی متوسط تا شدید در هفته انجام شود.
کنترل وزن و اجتناب از چاقی نیز اهمیت ویژهای دارد، زیرا اضافه وزن و چاقی باعث افزایش فشار خون، اختلالات متابولیک و التهاب سیستمیک میشوند که همه این عوامل میتوانند عملکرد کلیهها را تحت تأثیر قرار دهند.
مراجعه منظم به پزشک و انجام آزمایشهای دورهای عملکرد کلیه، مانند اندازهگیری کراتینین، اوره، GFR و پروتئینوری، به تشخیص زودهنگام اختلالات کمک میکند. تشخیص به موقع میتواند از پیشرفت بیماریهای مزمن و نارسایی کلیوی جلوگیری کند.
اجتناب از مصرف داروهای بدون نسخه و مواد مضر برای کلیه نیز از اهمیت بالایی برخوردار است. مصرف طولانی مدت مسکنها و داروهای ضد التهاب غیر استروئیدی (NSAID)، برخی داروهای ضد عفونت و مواد مخدر میتواند به بافت کلیه آسیب برساند. بنابراین، استفاده از داروها باید تحت نظارت پزشک و با رعایت دوز مناسب انجام شود.
توجه به سلامت ادراری و بهداشت شخصی نیز در پیشگیری از بیماریهای کلیوی مهم است. جلوگیری از عفونتهای ادراری، تخلیه به موقع مثانه و رعایت بهداشت فردی میتواند خطر ابتلا به پیلونفریت و التهاب کلیهها را کاهش دهد.
در نهایت، آگاهی از علائم هشداردهنده مشکلات کلیوی مانند تغییر رنگ یا حجم ادرار، تورم اندامها، درد پهلو، خستگی مزمن و تکرر ادرار به افراد کمک میکند تا در صورت بروز هرگونه مشکل، به موقع به پزشک مراجعه کنند و از آسیبهای جدی جلوگیری کنند.
به طور کلی، پیشگیری و مراقبت از سلامت کلیهها یک رویکرد جامع و مستمر است که شامل تغذیه سالم، هیدراتاسیون کافی، کنترل بیماریهای زمینهای، فعالیت بدنی، پایش پزشکی و اجتناب از عوامل آسیبرسان میشود. رعایت این اصول میتواند سلامت کلیهها را در طول زندگی حفظ کرده و از بروز بیماریها و نارساییهای کلیوی جلوگیری کند.
نتیجهگیری
کلیهها به عنوان یکی از حیاتیترین اندامهای بدن، نقش بسیار گستردهای در تصفیه خون، تنظیم تعادل مایعات و الکترولیتها، حفظ فشار خون و دفع مواد زائد دارند. آناتومی و فیزیولوژی پیچیده کلیهها نشان میدهد که این اندامها نه تنها وظیفه تولید ادرار را بر عهده دارند، بلکه با سایر اندامها و سیستمهای بدن در ارتباط مستقیم و پویا هستند. این ارتباطات شامل سیستم قلب و عروق، غدد درونریز، کبد، ریهها و سیستم عصبی مرکزی میشوند و هر گونه اختلال در این شبکه گسترده میتواند تأثیرات چنداندامی و پیامدهای سلامت جدی ایجاد کند.
ساختار بیرونی و داخلی کلیهها، نفرونها و شبکه عروقی و عصبی به صورت هماهنگ فعالیت میکنند تا جریان خون، فیلتراسیون، بازجذب مواد و تشکیل نهایی ادرار بهینه باشد. فرآیند تشکیل ادرار، شامل فیلتراسیون گلومرولی، بازجذب مواد و آب، ترشح فعال و تمرکز ادرار در لولههای جمعکننده است که نشاندهنده دقت و هماهنگی بینظیر این اندام در حفظ هومئوستازی بدن است.
بیماریها و اختلالات کلیوی میتوانند عملکرد این سیستم پیچیده را مختل کنند. بیماریهای مزمن کلیوی، نارسایی حاد، سنگهای کلیه، عفونتها و اختلالات ارثی و ژنتیکی از جمله مهمترین چالشهایی هستند که سلامت کلیهها را تهدید میکنند. شناخت دقیق علل، علائم و پیامدهای این بیماریها، به همراه پایش منظم عملکرد کلیهها، برای پیشگیری از پیشرفت بیماری و جلوگیری از نارسایی کلیوی ضروری است.
اهمیت پیشگیری و مراقبت از سلامت کلیهها نیز قابل تأمل است. تغذیه سالم، هیدراتاسیون کافی، کنترل فشار خون و قند، فعالیت بدنی منظم، پایش پزشکی و اجتناب از مصرف داروهای مضر از اصلیترین اقدامات پیشگیرانه به شمار میروند. رعایت این اصول نه تنها عملکرد کلیهها را حفظ میکند، بلکه به پیشگیری از بیماریهای قلبی، متابولیک و عروقی نیز کمک میکند.
در نهایت، کلیهها به عنوان اندامهای حیاتی بدن، نمادی از هماهنگی بیولوژیکی و پیچیدگی فیزیولوژیک انسان هستند. درک عمیق ساختار، عملکرد، ارتباطات با سایر اندامها، بیماریها و روشهای پیشگیری از اختلالات کلیوی، برای متخصصان پزشکی، دانشجویان و حتی افراد عادی اهمیت حیاتی دارد. این دانش پایهای برای تشخیص به موقع، درمان موثر، پیشگیری از بیماریها و حفظ کیفیت زندگی فراهم میآورد.
با توجه به نقش حیاتی کلیهها، تاکید بر آگاهی، پیشگیری و مراقبت مستمر از این اندامها، یک ضرورت پزشکی و اجتماعی است. ارتقای سلامت کلیهها نه تنها به حفظ عملکرد اندامهای داخلی کمک میکند، بلکه سلامت عمومی بدن و کیفیت زندگی افراد را به طور مستقیم تحت تأثیر قرار میدهد.